Η ΥΠΕΡΤΑΣΗ ΣΤΗΝ ΚΥΗΣΗ (ΕΓΚΥΜΟΣΥΝΗ)

Ενημερώθηκε στις 14/06/2020
Η υπέρταση, στις διάφορες μορφές της, εμφανίζεται στο 10-15% των κυήσεων και είναι από τις κυριότερες αιτίες νοσηρότητας και θνητότητας τόσο της εγκύου όσο και του εμβρύου και επιπλέον συμβάλλει σε πρόωρους τοκετούς.
Στην έγκυο μπορεί να προκαλέσει αποκόλληση πλακούντα, αγγειακό εγκεφαλικό, ανεπάρκεια οργάνων, οξύ πνευμονικό οίδημα, διάχυτη ενδοαγγειακή πήξη, ακόμη και θάνατο.
Στο έμβρυο μπορεί να προκαλέσει επιβράδυνση της ανάπτυξης του ή ακόμη και θάνατο.
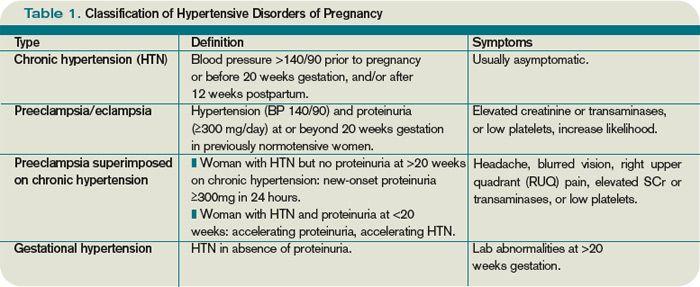
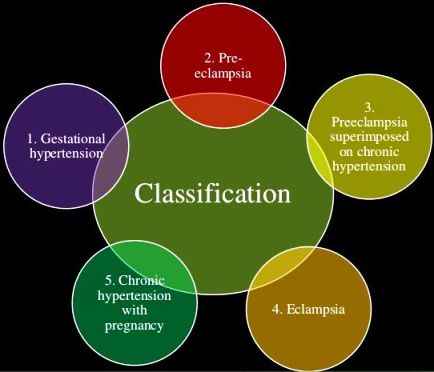
Οι μορφές της υπέρτασης στην έγκυο είναι η Προϋπάρχουσα Χρόνια Υπέρταση, η Υπέρταση της Εγκυμοσύνης, η Προεκλαμψία, η Υπέρταση της Εγκυμοσύνης πάνω σε προϋπάρχουσα χρόνια υπέρταση και πρωτεΐνουρία και η Υπέρταση που ξεκαθαρίζεται 6-7 εβδομάδες μετά τον τοκετό αν ήταν Προϋπάρχουσα Χρόνια Υπέρταση ή Υπέρταση της Εγκυμοσύνης.
Τον μεγαλύτερο κίνδυνο από τις υπερτασικές διαταραχές προκαλεί η Προεκλαμψία.
Υπέρταση Εγκυμοσύνης έχουμε όταν η συστολική ή η διαστολική πίεση βρεθεί τουλάχιστον 2 φορές, με μεσοδιάστημα 4 ωρών, πάνω από 140/ή 90 mm Hg αντίστοιχα (τιμές ιατρείου- καθιστή θέση).
Οι μετρήσεις στο σπίτι θεωρούνται καλύτερες και το όριο τότε αλλάζει. Έχουμε υπέρταση όταν ο μέσος όρος ημερών ξεπερνά τα 135/ή 85 mm Hg.
Όλα τα είδη της υπέρτασης στην εγκυμοσύνη χρειάζονται στενή παρακολούθηση με συχνό έλεγχο των συμπτωμάτων της εγκύου, των κινήσεων του εμβρύου και της πρωτεΐνης των ούρων, των τρανσαμινασών και των αιμοπεταλίων του αίματος.
Υπενθύμιση: Πρέπει να αποφεύγονται, σχεδόν όλα, τα μη στεροειδή αντιφλεγμονώδη φάρμακα στην εγκυμοσύνη, γιατί μπορεί να αυξήσουν την αρτηριακή πίεση, να προκαλέσουν καρδιακή ανεπάρκεια και επίσης έμφραγμα και ισχαιμικό εγκεφαλικό.
Η ΒΑΡΥΤΗΤΑ ΤΗΣ ΥΠΕΡΤΑΣΗΣ ΣΤΗΝ ΕΓΚΥΟ
Ελαφρά Υπέρταση είναι: 140–149/90–99 mmHg (τιμές γραφείου).
Μέτρια Υπέρταση είναι: 150–159 ή/και 100–109 mmHg (τιμές γραφείου).
Βαριά Υπέρταση είναι: ≥160/110 mmHg (τιμές γραφείου).
ΜΟΡΦΕΣ ΥΠΕΡΤΑΣΗΣ ΤΗΣ ΕΓΚΥΟΥ
Η υπέρταση στην έγκυο μπορεί να παρουσιαστεί σε 4 μορφές:
α) Να είναι Προϋπάρχουσα Χρόνια Υπέρταση στο 3% περίπου των κυήσεων.
Αυτή εννοείται ότι επιπλέον επιμένει για περισσότερο από 12 εβδομάδες μετά τον τοκετό.
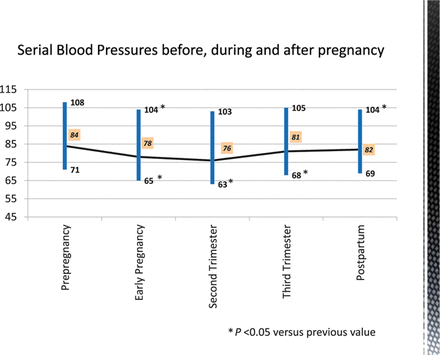
Λόγω της φυσιολογικής μείωσης της αρτηριακής πίεσης στο 1ο και 2ο τρίμηνο κατά 5-10 mm Hg μπορεί να “κρυφτεί” μια αδιάγνωστη προϋπάρχουσα υπέρταση και να εκτιμηθεί εσφαλμένα σαν Υπέρταση της Εγκυμοσύνης αργότερα που η πίεση ξανα-αυξάνεται φυσιολογικά στο 3ο τρίμηνο.
β) Υπέρταση της Εγκυμοσύνης (Gestational hypertension) στο 6-7% των κυήσεων.
Αυτή προκαλείται από την εγκυμοσύνη, πρωτο-εμφανίζεται μετά την 20η εβδομάδα και υποχωρεί μέχρι την 42η μέρα μετά τον τοκετό. Σ’ αυτήν δεν υπάρχει σημαντική πρωτεΐνουρία.
Η διάγνωση Υπέρταση της Εγκυμοσύνης μπορεί να είναι προσωρινή.
Αν αργότερα εμφανιστεί βλάβη οργάνων στόχων της προεκλαμψίας ή πρωτεΐνουρία, η διάγνωση αλλάζει σε Προ-εκλαμψία.
Αν αργότερα η υπέρταση επιμένει για περισσότερο από 12 εβδομάδες μετά τον τοκετό, η διάγνωση αλλάζει σε Χρόνια Υπέρταση.
Σημαντική πρωτεΐνουρία είναι η ύπαρξη πάνω από 300 mg πρωτεΐνης σε ούρα 24ωρου ή αν σε τυχαίο δείγμα ούρων η σχέση πρωτεΐνης προς κρεατινίνη είναι μεγαλύτερη από 0.3 (και τα δύο σε mg/dL).
Με ταινίες αντιδραστηρίου μπορεί να εκτιμηθεί κυρίως ποιοτικά η περιεκτικότητα των ούρων σε πρωτεΐνη, έτσι αποθαρρύνεται η χρησιμοποίηση τους. Αν φανεί 1+ σταυρός πρέπει να ακολουθήσει εξέταση ούρων όπως περιγράφεται πιο πάνω.
γ) Προ-εκλαμψία είναι η προηγούμενη περίπτωση με επιπλέον σημαντική νεοεμφανιζόμενη πρωτεΐνουρία (λόγω βλάβης νεφρών) ή δυσλειτουργία άλλων οργάνων της εγκύου.
Προεκλαμψία εμφανίζεται περίπου στο 6% περίπου των κυήσεων. Αν μια γυναίκα είναι υπερτασική πριν να μείνει έγκυος, αυτή παρουσιάζει 25% πιθανότητα να πάθει προεκλαμψία.
Βαρειά προ-εκλαμψία εμφανίζεται σε 1 ανά 200 περίπου κυήσεις.
# Η προεκλαμψία μπορεί να επιδεινωθεί ή να εμφανιστεί για πρώτη φορά μετά τον τοκετό.
Η Εκλαμψία είναι προ-εκλαμψία με σπασμούς επιπλέον, λόγω έντονου εγκεφαλικού οιδήματος.
Οι σπασμοί μπορεί να εμφανιστούν στη διάρκεια του τοκετού ή και μετά τον τοκετό.
δ) Προεκλαμψία πάνω σε προϋπάρχουσα χρόνια υπέρταση (επιπλέον αύξηση των τιμών της υπέρτασης μετά την 20η εβδομάδα συν πρωτεΐνουρία ή δυσλειτουργία άλλων οργάνων στόχων της προεκλαμψίας).
Σε όποια γυναίκα παρουσιάσει υπέρταση της εγκυμοσύνης ή προεκλαμψία- εκλαμψία, αργότερα χρειάζεται κάθε χρόνο καρδιολογικός έλεγχος.
ΕΞΕΤΑΣΕΙΣ ΠΟΥ ΧΡΕΙΑΖΟΝΤΑΙ ΣΕ ΥΠΕΡΤΑΣΗ ΣΤΗΝ ΕΓΚΥΜΟΣΥΝΗ
Οι εξετάσεις που πρέπει να γίνουν είναι αιματολογικές (Γ. αίματος με Αιμοπετάλια, Τρανσαμινάσες, Κρεατινίνη Ηλεκτρολύτες, ουρικό οξύ κ.λ.π.), ούρων (Γενική ούρων, 24ωρα ούρα για πρωτεΐνουρία και μετανεφρίνη κ.λ.π.), υπερηχογράφημα νεφρών – επινεφριδίων και επίσης Doppler υπερηχογράφημα των μητριαίων αρτηριών μετά την 16η εβδομάδα για έλεγχο μειωμένης ροής στον πλακούντα. Επιπλέον μέτρηση της ροής του αίματος στις ομφαλικές αρτηρίες αν η ανάπτυξη του εμβρύου είναι μειωμένη. Επίσης βυθοσκόπηση.
Επιπλέον σε πιθανολογούμενη προεκλαμψία είναι χρήσιμη η αιματολογική εξέταση ΒΝΡ (Βήτα Νατριουριτικό Πεπτίδιο). Η αύξηση του συνήθως προηγείται της αύξησης των τρανσαμινασών και της κρεατινίνης.
Η ΘΕΡΑΠΕΙΑ ΠΡΟΥΠΑΡΧΟΥΣΑΣ ΥΠΕΡΤΑΣΗΣ
Οι γυναίκες με υπέρταση πρέπει να ρυθμιστούν πριν μείνουν έγκυοι.
Θα ρυθμιστούν φαρμακευτικά και θα πρέπει να μειώσουν το αλάτι, να ασκούνται, να διακόψουν το τσιγάρο και το αλκοόλ, να τρώνε υγιεινότερα και αν είναι υπέρβαρες να χάσουν βάρος.
Η ΘΕΡΑΠΕΙΑ ΤΗΣ ΥΠΕΡΤΑΣΗΣ ΣΤΗΝ ΕΓΚΥΟ
Το αλάτι πρέπει να μειωθεί, αλλά όχι κάτω από 5.75 γραμμάρια τη μέρα.
Η μέτρια άσκηση σε φυσιολογική εγκυμοσύνη χρειάζεται να γίνεται τουλάχιστον 3 φορές την εβδομάδα για μισή ώρα.
Παρακολουθείται συνεχώς η πίεση, το σωματικό βάρος και η πρωτεΐνη στα ούρα 2 φορές την εβδομάδα.
# Αν η υπέρταση > 170 mm Hg ή/και >110 mm Hg χρειάζεται επείγουσα εισαγωγή στο νοσοκομείο.
# Τοκετός χρειάζεται επειγόντως σε προεκλαμψία με διαταραχές οράσεως ή διαταραχές πήξεως. Σε ασυμπτωματικές εγκύους με υπέρταση της εγκυμοσύνης ή ελαφρά προεκλαμψία, ο τοκετός γίνεται στην 37 εβδομάδα.
ΠΟΤΕ ΞΕΚΙΝΑ Η ΦΑΡΜΑΚΕΥΤΙΚΗ ΘΕΡΑΠΕΙΑ ?
Το 2018 η Ευρωπαϊκή Καρδιολογική Εταιρία στις οδηγίες της αναφέρει:
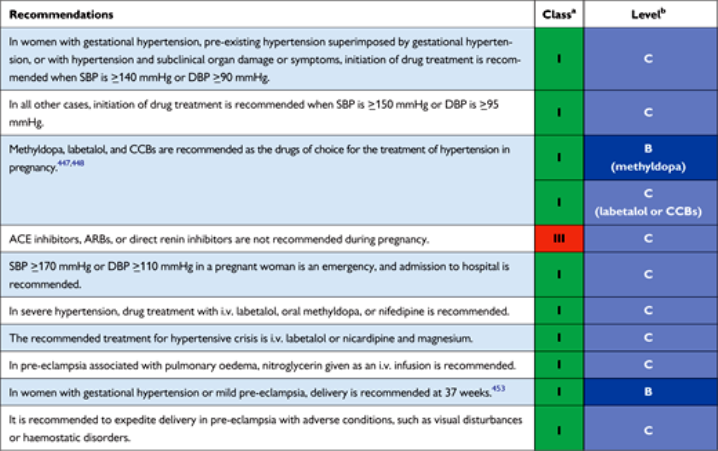
Η φαρμακευτική θεραπεία ξεκινά σε υπέρταση της εγκυμοσύνης, σε προϋπάρχουσα υπέρταση + υπέρταση εγκυμοσύνης ή υπέρταση με βλάβη οργάνου στόχου (ακόμη και υποκλινική) αν η συστολική πίεση είναι >140 mmHg ή η διαστολική πίεση είναι >90 mmHg.
Σε όλες τις άλλες περιπτώσεις χωρίς βλάβη οργάνου στόχου, η θεραπεία ξεκινά αν η συστολική πίεση είναι >150 mmHg ή η διαστολική πίεση είναι >95 mmHg.
ΠΟΙΑ ΦΑΡΜΑΚΑ ΧΟΡΗΓΟΥΝΤΑΙ ΣΤΗΝ ΕΓΚΥΟ ?
### Αν μια γυναίκα μείνει έγκυος και ελάμβανε φαρμακευτική θεραπεία με ανταγωνιστές του Μετατρεπτικού ενζύμου (α-ΜΕΑ) ή Σαρτάνες, ανταγωνιστές Ρενίνης ή ανταγωνιστές της Αλδοστερόνης λόγω προϋπάρχουσας Υπέρτασης, αυτά πρέπει να σταματήσουν (μπορεί να προκαλέσουν βλάβη στο έμβρυο).
Επίσης τα διουρητικά και ιδίως η Χλωροθειαζίδη πρέπει να αποφεύγονται γιατί μειώνουν τη ροή του αίματος στον πλακούντα και μπορεί να προκληθεί βλάβη στο έμβρυο.
Αν λαμβανόταν β-αναστολέας καλύτερα αυτός να αλλάξει στον β-αναστολέα Labetalol (η Ατενολόλη πρέπει να αλλάξει οπωσδήποτε). Οι σφυγμοί του εμβρύου και της μητέρας πρέπει ελέγχονται συχνά.
### Τα φάρμακα που χορηγούνται στην εγκυμοσύνη είναι: Labetalol ή/και Ανταγωνιστές Ασβεστίου (Διυδροπυριδίνες ή CCBS π.χ. Nifedipine) ή/και Methyldopa.
Υπ’ όψιν ότι η μελέτη που αναφέρει για τα φάρμακα που πρέπει να χορηγηθούν στην εγκυμοσύνη, έγινε πριν 40 χρόνια, που δεν υπήρχαν τα νέα φάρμακα.
Π.χ. αντί για Νifedipine (π.χ. Adalat, Μacorel) θα μπορούσε ίσως να δοθεί η Manidipine (π.χ. Manyper) και αντί για Labetalol (π.χ. Trandate) θα μπορούσε ίσως να δοθεί η Carventilol (π.χ. Dilatrend, π.χ. Carvepen).
#Ένα πρόσφατο άρθρο δείχνει ότι σε εγκυμοσύνη μετά την 28η εβδομάδα, η Nifedipine είναι πιο αποτελεσματική από τη Labetalol και το Methyldopa.
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(19)31282-6/fulltext
[Η Νifedipine και η Manidipine είναι Ανταγωνιστές Ασβεστίου – Διυδροπυριδίνες ή CCBS. Η Manidipine είναι 3ης γενιάς Διυδροπυριδίνη που προκαλεί λιγότερες παρενέργειες).
Η Labetalol και η Carventilol ανήκουν στην ίδια ομάδα. Είναι β- αναστολείς με αγγειοδιασταλτική δράση (αποκλείουν ταυτόχρονα και τους α1 υποδοχείς των αγγείων και του Κεντρικού Νευρικού Συστήματος).]
Ο ΣΤΟΧΟΣ ΤΗΣ ΦΑΡΜΑΚΕΥΤΙΚΗΣ ΘΕΡΑΠΕΙΑΣ
Στόχος της φαρμακευτικής θεραπείας είναι η συστολική πίεση να είναι μεταξύ 130 και 140 mm Hg, η δε διαστολική πίεση να είναι μεταξύ 80 και 90 mm Hg.
Μαζί με τη φαρμακευτική θεραπεία, ελέγχουμε την πίεση, το σωματικό βάρος και την πρωτεΐνη των ούρων 3-4 φορές την εβδομάδα.
Σε βαριά υπέρταση με τιμές πίεσης πάνω από 160 /ή 110 mmHg η θεραπεία και ο στόχος είναι όπως και στη μέτρια υπέρταση, ελέγχουμε όμως την πίεση 4-5 φορές την μέρα και μια φορά την μέρα την πρωτεΐνη στα ούρα και το σωματικό βάρος.
Η αντι-υπερτασική θεραπεία συνεχίζει και μετά τον τοκετό μέχρι η αρτηριακή πίεση να κατέβει στα 130-140 ή/και 80-90 mmHg, οπότε μειώνουμε (ή ενδεχομένως σταματούμε αργότερα) τα φάρμακα, ανάλογα με την πορεία της πίεσης.
Αν η πίεση αυξηθεί για πρώτη φορά μετά τον τοκετό και είναι ίση ή μεγαλύτερη από 140 ή/και 90 mmHg ξεκινούμε αντι-υπερτασική θεραπεία και ακολουθούμε τις οδηγίες για τη θεραπεία της υπέρτασης.
Αν κάποια έγκυος με υπέρταση σταματήσει να πηγαίνει στη δουλειά της, μειώνονται οι πιθανότητες άγχους της και κερδίζουμε το μέρος της υπέρτασης που οφείλεται στο άγχος της εργασίας.
Προς το τέλος της εγκυμοσύνης στην έγκυο με υπέρταση μερικές φορές συστήνεται κατάκλιση σε αριστερή πλάγια θέση (για να μην πιέζεται η κάτω κοίλη φλέβα). Αν και δεν υπάρχουν αποδείξεις ότι αυτό ωφελεί, δεν υπάρχουν και αποδείξεις ότι πειράζει.
ΣΥΜΠΕΡΑΣΜΑΤΙΚΑ:
Η ψηλή πίεση (πάνω από 140/90 mmHg) βοηθά το αίμα να φτάσει ευκολότερα στο έμβρυο, προκαλεί όμως βλάβες στη μητέρα, ιδίως αν προϋπάρχουν βλάβες σε όργανα στόχους της πίεσης ή συνυπάρχει Σ. Διαβήτης (ή Καρδιαγγειακή Πάθηση ή Χρόνια Νεφροπάθεια).
Ελπίζουμε στο μέλλον να ξεκαθαριστεί ακριβώς το όριο της αρτηριακής πίεσης που πρέπει να ξεκινά η φαρμακευτική θεραπεία, ώστε να βρεθεί η χρυσή τομή ανάμεσα στο όφελος της μητέρας και του εμβρύου.
Η υπέρταση στην πρώτη εγκυμοσύνη αρχίζει να θεωρείται παράγοντας μελλοντικού καρδιαγγειακού κινδύνου και τα καρδιαγγειακά επεισόδια εμφανίζονται σε μικρότερη ηλικία σε όσες γυναίκες την εμφανίσουν.
Ενδεικτική βιβλιογραφία
- https://academic.oup.com/eurheartj/article/39/33/3021/5079119#186438203
- www.acog.org/~/media/Task%20Force%20and%20Work%20Group%20Reports/public/HypertensioninPregnancy.pdf
- http://eurheartj.oxfordjournals.org/content/32/24/3147
- http://eurheartj.oxfordjournals.org/content/ehj/early/2013/07/04/eurheartj.eht151.full.pdf
- https://www.ncbi.nlm.nih.gov/pubmed/27554460
- https://www.nice.org.uk/guidance/qs35/chapter/Quality-statement-1-Pre-pregnancy-advice-for-women-with-treated-hypertension