Η ΚΛΟΠΙΔΟΓΡΕΛΗ (PLAVIX) ΚΑΙ Η ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΗ ΔΡΑΣΗ ΤΗΣ
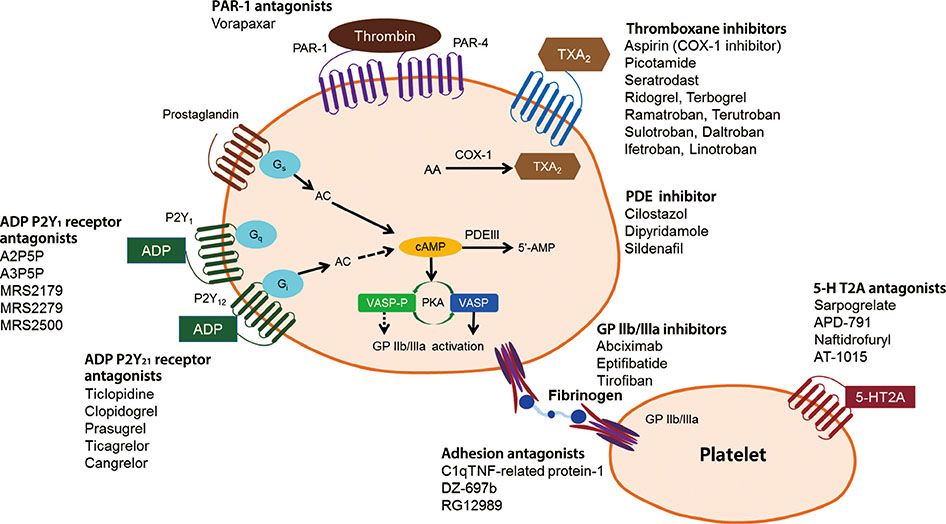
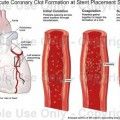
Η Κλοπιδογρέλη είναι ένας από τους ανταγωνιστές των υποδοχέων ADP των αιμοπεταλίων που χρησιμοποιούνται μαζί με την Ασπιρίνη σε περιπτώσεις όπου χρειαζόμαστε ενισχυμένη αντιθρομβωτική δράση, όπως σε οξύ στεφανιαίο σύνδρομο ή σε τοποθέτηση DE Stent.
Στην ομάδα των ανταγωνιστών των υποδοχέων ADP (P2Y12) έχουμε την Κλοπιδογρέλη (π.χ. Plavix) και τους νεώτερους, ισχυρότερους ανταγωνιστές την Πρασουγρέλη (Efient) και την Τικαγρελόρη (Brilique).
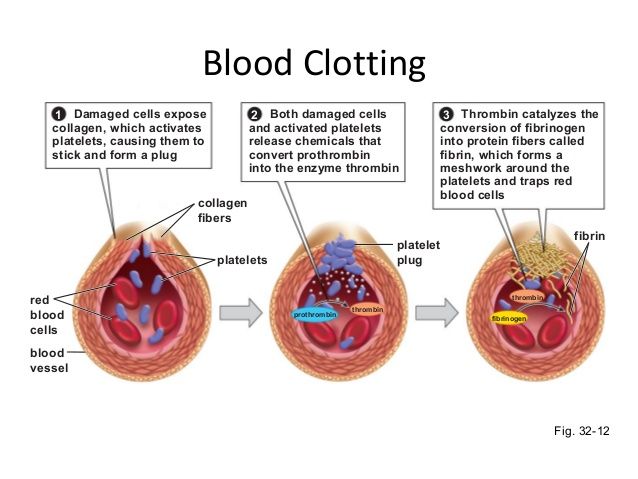
Αυτοί εμποδίζουν τη διέγερση των υποδοχέων ADP (P2Y12) των αιμοπεταλίων, οπότε δεν γίνεται συγκόλληση τους μέσω των τελικών υποδοχέων GP IIb/IIIa.
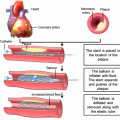
Η Κλοπιδογρέλη κυρίως σαν πιο φτηνό από τα τρία συγχορηγείται μαζί με Ασπιρίνη, για αυξημένο αντιαιμοπεταλιακό αποτέλεσμα (διπλή αντιαιμοπεταλιακή αγωγή), τόσο στα οξέα στεφανιαία σύνδρομα, για 1 χρόνο τουλάχιστον, όσο και μετά από τοποθέτηση Drug Eluting Stent (DES) για 6 μήνες τουλάχιστον.
[Υπ’ όψιν ότι η Ομεπραζόλη (π.χ. Losec) και η Εσομεπραζόλη (π.χ. Nexium) μειώνουν τη μετατροπή της Κλοπιδογρέλης στους ενεργούς μεταβολίτες της, οπότε πρέπει να αποφεύγονται στην περίπτωση που λαμβάνεται αυτή]
Επίσης η Κλοπιδογρέλη μπορεί να χορηγηθεί σαν μονή αντιαιμοπεταλιακή θεραπεία αντί της Ασπιρίνης αν η τελευταία δεν είναι ανεκτή.
Σε N–STEMI με ή χωρίς Stent και σε STEMI που έχει τοποθετηθεί Stent, προτιμάται η Τικαγρελόρη της Κλοπιδογρέλης (οδηγία τύπου ΙΙα).
Η Πρασουγρέλη δεν πρέπει να χορηγείται σε όσους έχουν περάσει Αγγειακό Εγκεφαλικό επεισόδιο που κράτησε λιγότερο (παροδικό) ή περισσότερο από 24 ώρες. (οδηγία τύπου ΙΙΙ)
Η ΑΝΤΙΣΤΑΣΗ ΣΤΗΝ ΚΛΟΠΙΔΟΓΡΕΛΗ
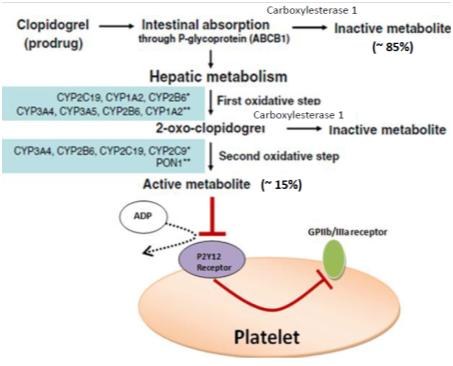
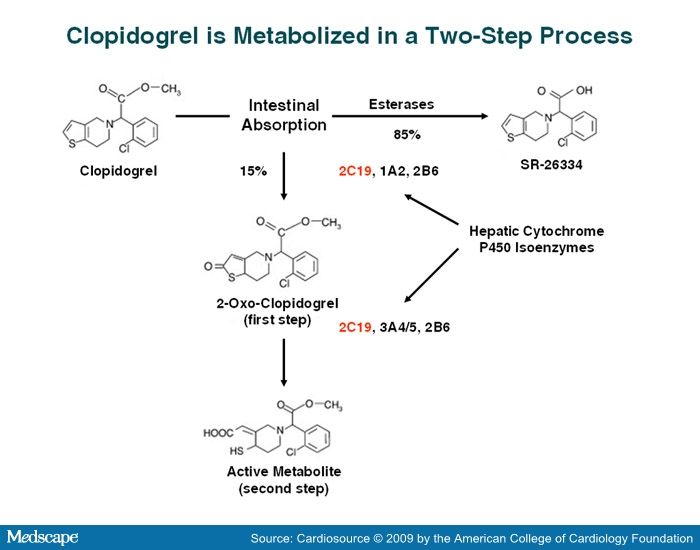
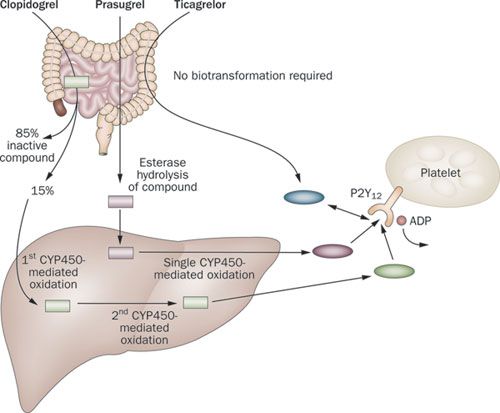
Η Κλοπιδογρέλη είναι προ-φάρμακο, δηλαδή δεν δρα στην μορφή που την δίνουμε, αλλά μετατρέπεται στο ήπαρ, μετά από διπλή οξείδωση της, κυρίως από το ένζυμο CYP2C19, του κυτοχρώματος Ρ450, στον ενεργό μεταβολίτη της και είναι αυτός που αναστέλλει μόνιμα τους υποδοχείς ADP των αιμοπεταλίων.
Η Πρασουγρέλη υφίσταται μονή οξείδωση στο κυτόχρωμα Ρ450 πριν να αποκλείσει τον υποδοχέα ADP, ενώ η Τικαγρελόρη δεν χρειάζεται καμία μετατροπή για να δράσει κατά της συσσώρευσης των αιμοπεταλίων, αποκλείοντας τον ίδιο υποδοχέα.
Το 85% της Κλοπιδογρέλης απενεργοποιείται (από εστεράσες) μετά από τη λήψη της και είναι το υπόλοιπο 15% που οξειδώνεται στο ήπαρ.
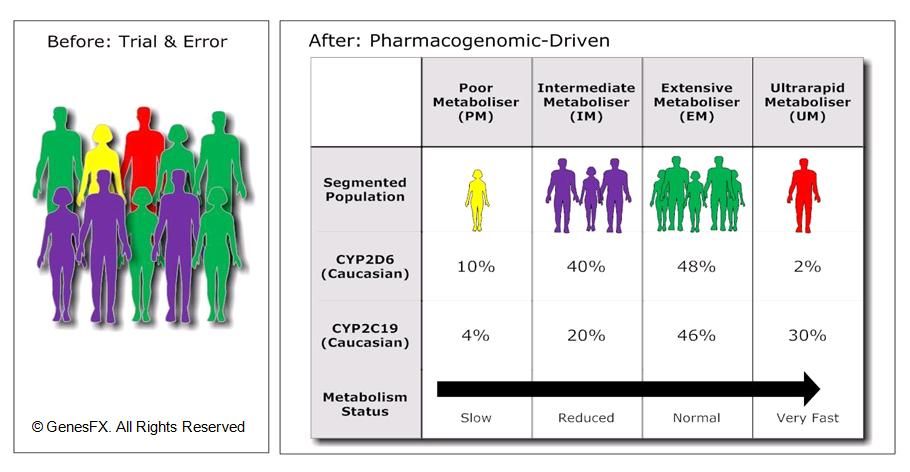
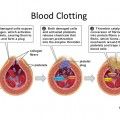
Όμως έχει παρατηρηθεί ότι σχεδόν στο 30% των ανθρώπων η Κλοπιδογρέλη δεν δρα, οπότε το φαινόμενο το ονομάζουμε αντίσταση στην Κλοπιδογρέλη.
Έτσι είναι επιτακτικό να γνωρίζουμε αν ο άνθρωπος που του χορηγούμε Κλοπιδογρέλη έχει αντίσταση σε αυτήν και συνεπώς κινδυνεύει από Έμφραγμα ή Εγκεφαλικό ή και θάνατο.
Η ποσότητα του ενεργού μεταβολίτη της Κλοπιδογρέλης εξαρτάται κυρίως από τον γενετικό πολυμορφισμό στα γονίδια που παράγουν τα ένζυμα που χρειάζονται για τον μεταβολισμό της.
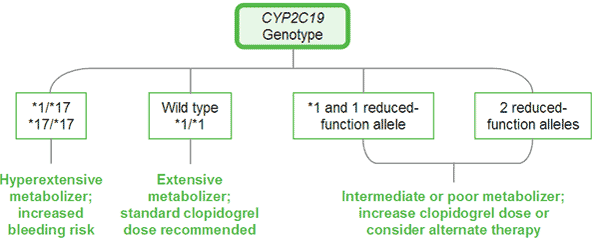
Φαρμακο-γονιδιακή ανάλυση έδειξε ότι υπάρχουν διαφορετικές μορφές (μεταλλάξεις) του γονιδίου 2C19 (που παράγει το ένζυμο CYP2C19), με συχνότερο το γονίδιο 2C19*2.
Όταν υπάρχει το γονίδιο 2C19*2, αυτό οδηγεί στη δημιουργία ενός αντίστοιχου μη ενεργού ενζύμου CYP 2C19 του κυτοχρώματος, οπότε η Κλοπιδογρέλη δεν μετατρέπεται στον ενεργό μεταβολίτη της. (Έτσι δεν αποκλείεται ο υποδοχέας ADP, οπότε τα αιμοπετάλια εξακολουθούν να συνδέονται μεταξύ τους για να σχηματίσουν τον λευκό αιμοπεταλιακό θρόμβο.)
Υπ’ όψιν ότι και το FDA έχει εκδώσει ανακοίνωση για το θέμα των μεταλλάξεων του γονιδίου 2C19.
Πως όμως θα αναγνωρίσουμε αυτόν που έχει αντίσταση στην Κλοπιδογρέλη ώστε να του χορηγήσουμε κάποιον από τους άλλους δυο ανταγωνιστές των ADP υποδοχέων (κυρίως την Τικαγρελόρη) ή να δώσουμε μεγάλες δόσεις Κλοπιδογρέλης;
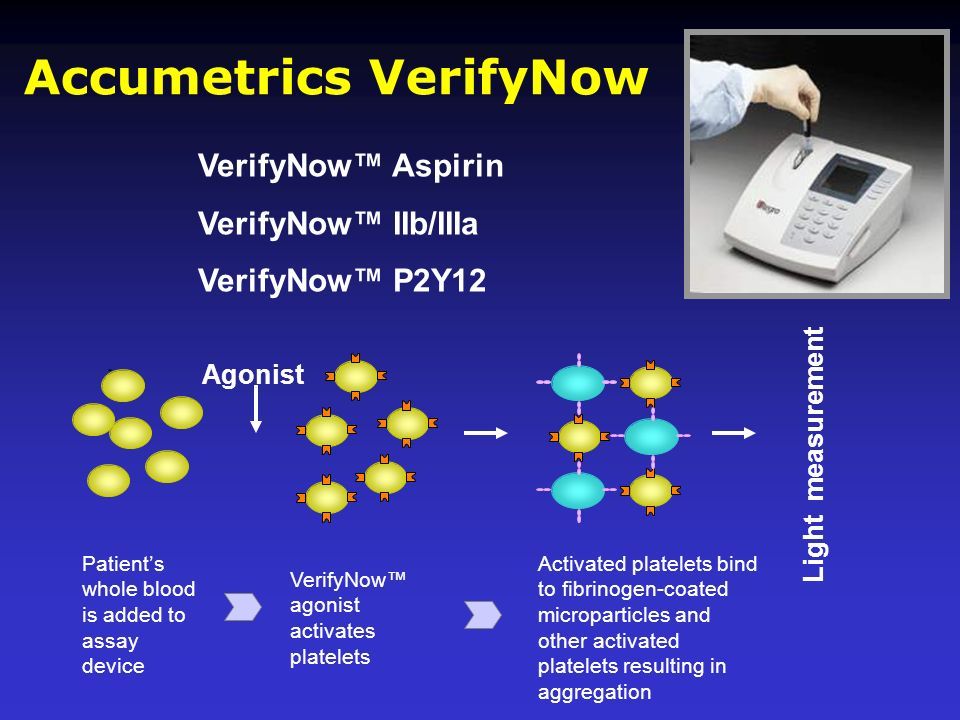
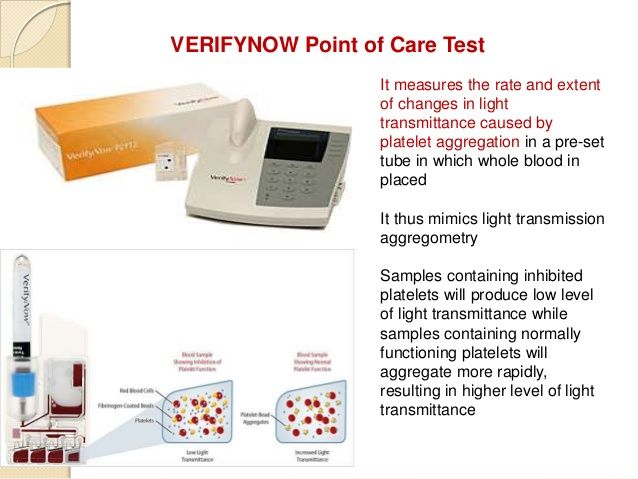
Μια μέθοδος είναι να ελέγξουμε εργαστηριακά αν στο αίμα του μειώνεται η συγκόλληση των αιμοπεταλίων από την Κλοπιδογρέλη, με οπτικό έλεγχο της συγκόλλησης των αιμοπεταλίων (optical platelet aggregation testing).
Υπάρχουν διάφορες συσκευές για τον έλεγχο της αποτελεσματικότητας της Κλοπιδογρέλης στην αποτροπή της συγκόλλησης των αιμοπεταλίων αλλά ίσως μια απλή συσκευή, η Verify Now Resistance, είναι η καλύτερη για την καθημερινή χρήση.
Πάντως οι μέθοδοι που ελέγχουν την συγκολλητικότητα των αιμοπεταλίων δυστυχώς παρουσιάζουν πολλά ψευδώς θετικά και πολλά ψευδώς αρνητικά αποτελέσματα.
Επιπλέον πρέπει να καθοριστούν ακριβέστερα τα όρια συγκολλητικότητας στην κάθε συσκευή πάνω από τα οποία δημιουργούνται Έμφραγμα, Εγκεφαλικό ή θάνατος ανάλογα με την ομάδα των ανθρώπων που ελέγχεται, π.χ. με Σταθερή Στηθάγχη, με Οξύ Στεφανιαίο Σύνδρομο ή σε τοποθέτηση Stent.
Άλλη μέθοδος ανεύρεσης όσων η θεραπεία με την Κλοπιδογρέλη, δεν θα είναι αποτελεσματική, είναι ο γονιδιακός έλεγχος για πιθανή μετάλλαξη του γονιδίου 2C 19 που οδηγεί σε παραγωγή μη δραστικού αντίστοιχου ενζύμου.
Πρόσφατα παρουσιάστηκε μια πολυκεντρική μη τυχαιοποιημένη μελέτη όπου η αντιαιμοπεταλιακή θεραπεία όσον αφορά τους ADP υποδοχείς σε ανθρώπους που τοποθετήθηκε STENT, καθορίστηκε μετά από γενετικό έλεγχο μετάλλαξης του γονιδίου 2C 19.
Στο 30% περίπου των ασθενών βρέθηκε μετάλλαξη του, που είχε σαν αποτέλεσμα τη μειωμένη μετατροπή της Κλοπιδογρέλης στην ενεργό μορφή της.
Το 30% που είχαν μετάλλαξη του γονιδίου 2C 19 χωρίστηκε σε δυο ομάδες. Στη μια ομάδα χορηγήθηκε Πρασουγρέλη ή Τικαγρελόρη ή μεγάλη δόση Κλοπιδογρέλης ενώ στην άλλη ομάδα χορηγήθηκε η συνηθισμένη δόση, των 75 mg ημερησίως, της Κλοπιδογρέλης.
Μετά από 12 μήνες, όσοι είχαν πάρει τη συνηθισμένη δόση της Κλοπιδογρέλης, παρουσίασαν υπερδιπλάσια εμφράγματα και εγκεφαλικά συγκριτικά με την άλλη ομάδα.
Αυτή η μελέτη ανοίγει τον δρόμο για έλεγχο του γονιδίου 2C 19, σε όσους τοποθετείται STENT, ώστε να γνωρίζουμε αν πρέπει να χορηγηθεί άλλος ανταγωνιστής των υποδοχέων ADP, αντί για την Κλοπιδογρέλη.
Βέβαια η άλλη εναλλακτική λύση είναι να χορηγείται εξ’ αρχής η Τικαγρελόρη, χωρίς να διενεργείται γονιδιακός έλεγχος.
Οι οδηγίες προς το παρόν δεν συνιστούν σαν ρουτίνα, τον γονιδιακό έλεγχο.
Όμως σε ειδικές περιπτώσεις ασθενών, μπορεί να προχωρήσει κάποιος σε γονιδιακό έλεγχο, όπως όταν το DES τοποθετείται στο στέλεχος ή την αρχή του προσθίου κατιόντα, ή αν έχει γίνει κάποιος θρόμβος σε DES, παρ’ όλη την διπλή αντιαιμοπεταλιακή θεραπεία.
Η ΔΙΠΛΗ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΗ ΘΕΡΑΠΕΙΑ ΚΑΙ Η ΓΑΣΤΡΟΠΡΟΣΤΑΣΙΑ
Υπ’ όψιν ότι ορισμένοι αναστολείς των ιόντων πρωτονίων (PPIs ή Πραζόλες), δρουν στο ίδιο σημείο του κυτοχρώματος Ρ450 του ήπατος και μειώνουν την μετατροπή της Κλοπιδογρέλης στο ενεργό μεταβολίτη της, οπότε πρέπει να αποφεύγονται.
Ορισμένες Πραζόλες, κυρίως η Ομεπραζόλη (π.χ. Losec) και η Εσομεπραζόλη (π.χ. Nexium) μειώνουν περισσότερο την μετατροπή της Κλοπιδογρέλης στους ενεργούς μεταβολίτες της, οπότε θεωρητικά μειώνουν την αντιαιμοπεταλιακή ισχύ της.
Ορισμένες Πραζόλες μπορούν ίσως να χορηγηθούν (π.χ. η Παντοπραζόλη– Controloc ή η Ραμπεπραζόλη– Pariet), που εμποδίζουν ελάχιστα μόνο την οξείδωση της Κλοπιδογρέλης στον ενεργό μεταβολίτη της.
Η γαστροπροστασία με τις ανωτέρω Πραζόλες ή με αναστολείς των Η2 υποδοχέων (π.χ. Ζαntac) χορηγείται προληπτικά μόνο αν:
Α) Υπάρχει ιστορικό γαστρεντερικής αιμορραγίας ενώ κάποιος είναι σε διπλή αντιαιμοπεταλιακή θεραπεία (οδηγία τύπου Ι – πρέπει).
Β) Είναι λογικό να χορηγείται (οδηγία τύπου ΙΙα) σε:
1) όσους είναι μεγάλης ηλικίας
2) σε όσους παίρνουν Αντιπηκτική θεραπεία (τριπλή αντιθρομβωτική θεραπεία)
3) σε όσους παίρνουν αντιφλεγμονώδη (μη στεροειδή ή στεροειδή)
4) σε όσους έχουν ιστορικό γαστρεντερικού έλκους ή αιμορραγίας
5) σε όσους είναι πάνω από 65 ετών και έχουν γαστροοισοφαγική παλινδρόμηση ή έχουν το ελικοβακτηρίδιο του πυλωρού ή είναι χρόνιοι αλκοολικοί.
ΣΥΜΠΕΡΑΣΜΑΤΙΚΑ:
1) Σε ορισμένες περιπτώσεις, όπως σε οξύ στεφανιαίο σύνδρομο ή σε τοποθέτηση DEStent, χρειάζεται ενισχυμένη αντιαιμοπεταλιακή δράση με ταυτόχρονη χορήγηση Ασπιρίνης 81 mg (μη εντεροδιαλυτής) και ενός ανταγωνιστή των ADP υποδοχέων.
2) Οι ανταγωνιστές των ADP υποδοχέων είναι η Κλοπιδογρέλη και οι νεώτεροι, Πρασουγρέλη και Τικαγρελόρη. Όμως στο 30% των ανθρώπων η Κλοπιδογρέλη δεν δρα.
3) Χορηγείται εξ’ αρχής η Τικαγρελόρη σε έμφραγμα N–STEMI με ή χωρίς Stent όπως και σε έμφραγμα STEMI που έχει τοποθετηθεί Stent.
4) Σε ορισμένες περιπτώσεις όπως σε DEStent που τοποθετείται στο στέλεχος (ή στην αρχή του προσθίου κατιόντος), ή αν έχει γίνει κάποιος θρόμβος σε DES, παρ’ όλη την διπλή αντιαιμοπεταλιακή θεραπεία, είτε θα χορηγήσουμε εξ’ αρχής την Τικαγρελόρη είτε θα προχωρήσουμε σε γονιδιακό έλεγχο για πιθανή μετάλλαξη του γονιδίου 2C 19 για να δούμε αν θα δώσουμε ή όχι Κλοπιδογρέλη.
5) Γαστροπροστασία θα πρέπει να χορηγείται μόνο σε ειδικές περιπτώσεις και τότε θα πρέπει να προτιμούνται μόνο συγκεκριμένα φάρμακα.
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
- http://circ.ahajournals.org/content/circulationaha/early/2016/03/28/CIR.0000000000000404.full.pdf
- https://professional.heart.org/idc/groups/ahamah-public/@wcm/@sop/@scon/documents/downloadable/ucm_489921.pdf
- http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(13)61170-8/abstract
- http://www.escardio.org/static_file/Escardio/Guidelines/Publications/ACS/2015_NSTE-ACS%20Gles-Web-Addenda-ehv320.pdf
- http://eurheartj.oxfordjournals.org/content/27/6/647
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4397717/
- http://circres.ahajournals.org/content/112/1/174