ΥΠΕΡΘΥΡΕΟΕΙΔΙΣΜΟΣ
Ο ΥΠΕΡΘΥΡΕΟΕΙΔΙΣΜΟΣ ΠΕΡΙΛΗΠΤΙΚΑ
Υπερθυρεοειδισμός είναι η αυξημένη παραγωγή και έκκριση στο αίμα των Τ4 και Τ3 από υπερλειτουργία του Θυρεοειδούς (χωρίς να υπάρχει ανάγκη). Η συχνότερη αιτία του (75% των περιπτώσεων), είναι η νόσος του Graves (GD).
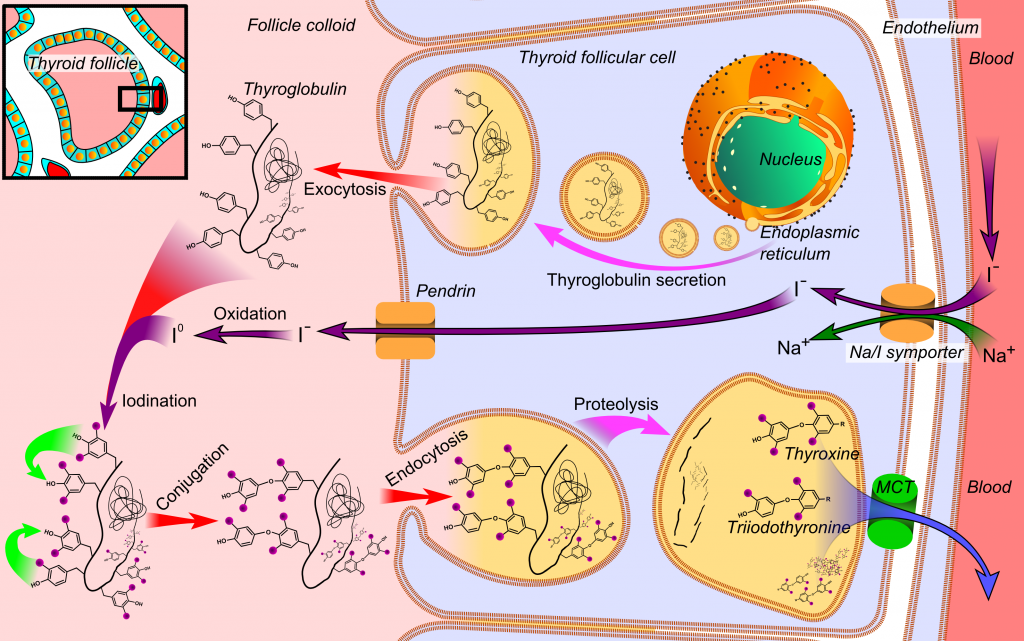
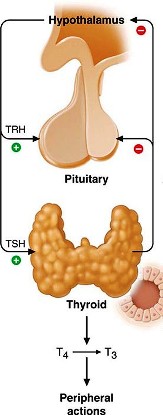
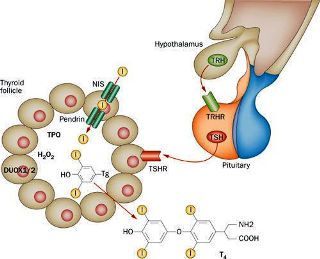
[O θυρεοειδής αδένας είναι ένας ενδοκρινής αδένας που βρίσκεται στον λαιμό και έχει σαν λειτουργία την παραγωγή και έκκριση στο αίμα των ορμονών Τ4 (κατά 80%) και Τ3 (κατά 20%).
Οι Τ4 και Τ3 δρουν σχεδόν σε όλα τα κύτταρα του σώματος, όπου ρυθμίζουν κυρίως τον μεταβολισμό (πόσο γρήγορα “καίγονται” οι θερμίδες) και την θερμογένεση και επιπλέον βοηθούν την καρδιά, τον εγκέφαλο, τους μυς και άλλα όργανα να λειτουργούν φυσιολογικά.]
In target tissues, nuclear receptors for thyroid. hormones have a greater affinity for T3 than for T4. The secretion rate, plasma concentration, half-life, and onset of action are all greater for T4 than for T3.
ΑΙΤΙΕΣ ΥΠΕΡΘΥΡΕΟΕΙΔΙΣΜΟΥ
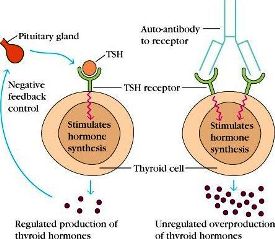
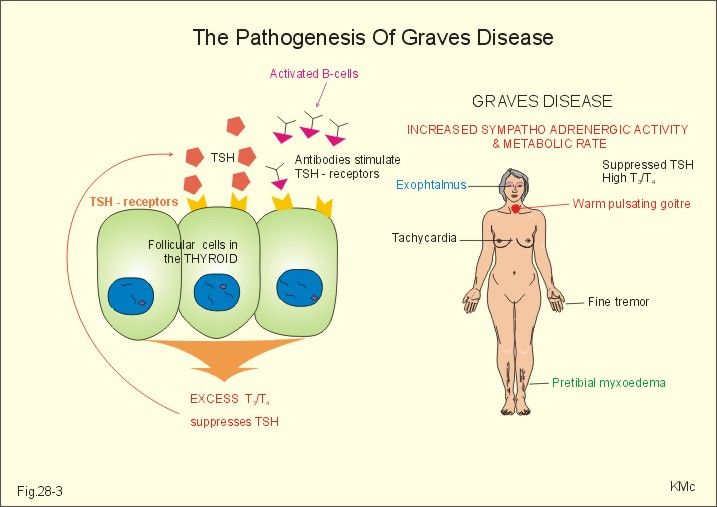
Ο Υπερθυρεοειδισμός οφείλεται κυρίως στην αυτοάνοση Νόσο του Graves (Graves’ Disease- GD).
Η νόσος του Graves παρατηρείται κυρίως σε νεώτερες γυναίκες και οφείλεται στα αυτοαντισώματα TSAb (Τhyroid Stimulating Αntibodies) που διεγείρουν τους υποδοχείς της TSH στον θυρεοειδή.
Άλλες αιτίες Υπερθυρεοειδισμού είναι η Τοξική Πολυοζώδη Βρογχοκήλη (ΤMNG) στο 15% και το Τοξικό Αδένωμα (ΤΑ) στο 5%.
ΣΥΧΝΟΤΗΤΑ ΣΤΟΝ ΠΛΗΘΥΣΜΟ
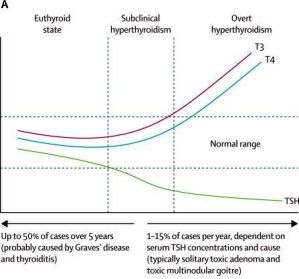
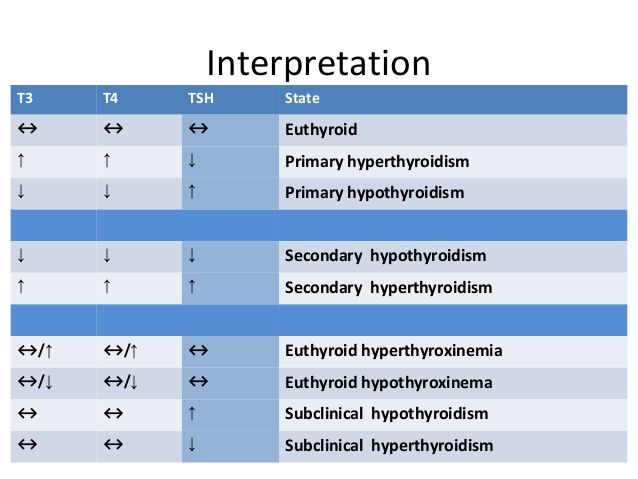
Έκδηλος- Συμπτωματικός Υπερθυρεοειδισμός υπάρχει περίπου στο 0.65% του πληθυσμού. Σ’ αυτόν η TSH είναι σχεδόν ανύπαρκτη και συνήθως (στο 95%) είναι αυξημένη η fT4. (Στο υπόλοιπο 5% είναι αυξημένη η Τ3).
Υποκλινικός (με λίγα ή χωρίς συμπτώματα) Υπερθυρεοειδισμός υπάρχει όταν είναι φυσιολογικές η fT4 και η Τ3 ενώ είναι μειωμένη η TSH. (αυτός παρατηρείται περίπου στο 2% του πληθυσμού).
Θυρεοτοξίκωση είναι το Κλινικό Σύνδρομο από την αυξημένη παρουσία στο αίμα της fΤ4 και της Τ3 άσχετα από την προέλευση τους, δηλαδή μπορεί να προέλθει και χωρίς Υπερθυρεοειδισμό.
Στο 3% των περιπτώσεων θυρεοτοξίκωσης δεν υπάρχει Υπερθυρεοειδισμός και αυτές οφείλονται είτε σε προέλευση των Τ4 ή/και Τ3 άσχετη με τον Θυρεοειδή είτε σε Θυρεοειδίτιδες (φλεγμονή του Θυρεοειδή και παθητική απελευθέρωση στο αίμα των Τ4 και Τ3 που είχαν ήδη παραχθεί).
ΔΙΑΓΝΩΣΗ
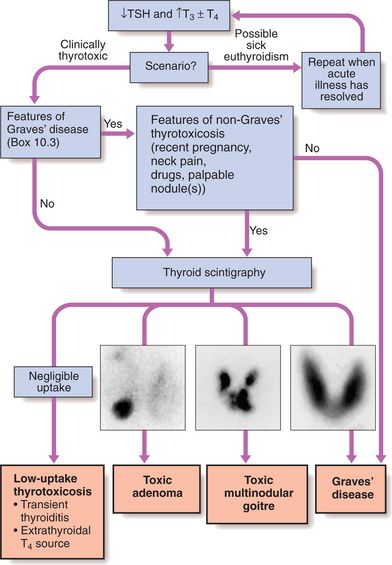
Για τη διάγνωση του Υπερθυρεοειδισμού, πρώτα θα μετρηθεί η TSH και αν βρεθεί χαμηλή < 0.4 mIU/L θα μετρηθούν οι fT4 και η T3.
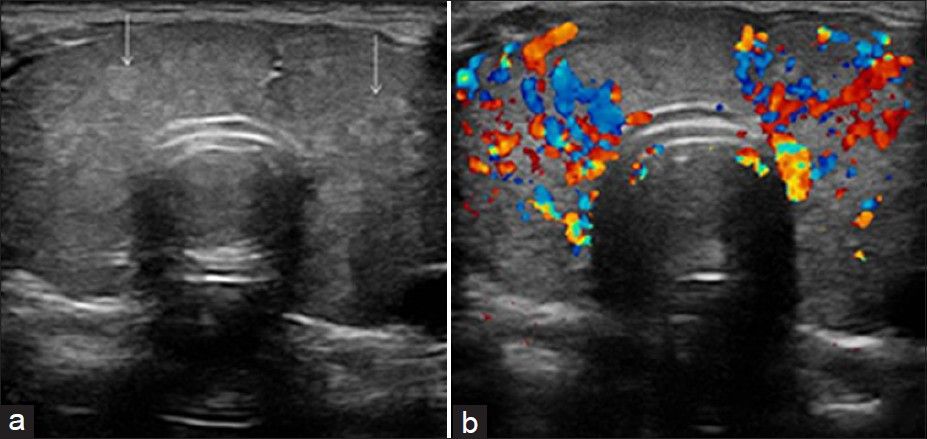
Αν η fT4 ή/και η T3 βρεθούν ψηλές, θα ακολουθήσει είτε ραδιο-ισοτοπική πρόσληψη Τεχνητίου 99m, κυρίως σε υποψία TMNG ή TA είτε Έγχρωμο υπερηχογράφημα και επιπλέον έλεγχος των Αντισωμάτων TSAb ή TSI.
ΣΥΜΠΤΩΜΑΤΑ
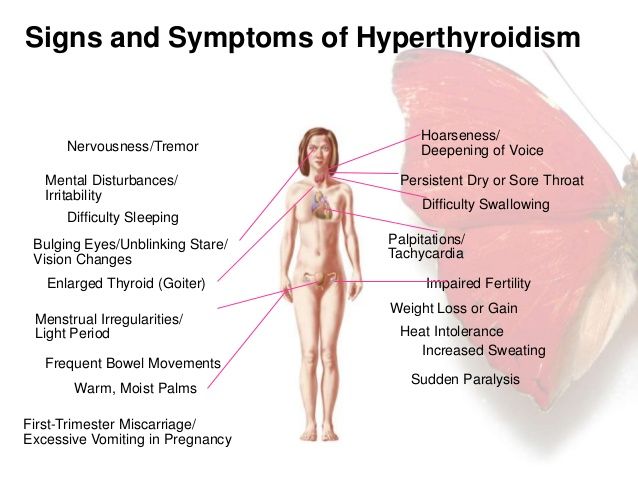
Αν οι Τ4 και Τ3 είναι αυξημένες στο αίμα (σε υπερθυρεοειδισμό ή/και σε θυρεοτοξίκωση) όλες οι λειτουργίες του σώματος επιταχύνονται. Έτσι αρχικά ο άνθρωπος εμφανίζεται γεμάτος ενέργεια και νευρικότητα (που μπορεί να αποδοθεί λανθασμένα σε άγχος) αλλά σε μεταγενέστερο χρόνο αισθάνεται εξαντλημένος γιατί έχουν πάθει υπερκόπωση τα κύτταρα του.
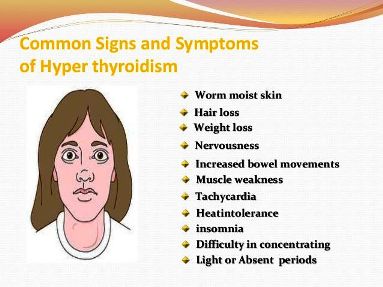
Οι αυξημένες Τ3- Τ4 προκαλούν Μείωση του βάρους, Ταχυκαρδία, Αίσθημα παλμών από Κολπική μαρμαρυγή ή από έκτακτες συστολές, Καρδιακή ανεπάρκεια, προκαλούν Ευερεθιστότητα, Νευρικότητα, Υπερκινητική συμπεριφορά, Δυσφορία στην ζέστη, Ιδρώτα, Εξάντληση, Τρεμούλα χεριών, Δύσπνοια, διαταραχές Ύπνου, Πολυδιψία, διαταραχές κύκλου, μείωση της χοληστερίνης, Κατάγματα από δημιουργία Οστεοπόρωσης, μυϊκή αδυναμία, συχνότερες κενώσεις κ.λπ.
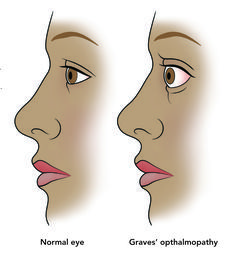
Τα ευρήματα ανάλογα με την πάθηση που προκαλεί την Θυρεοτοξίκωση: Στη νόσο του Graves υπάρχει Διόγκωση του θυρεοειδούς, Εξόφθαλμος στο 25-30%, στην ΤMNG υπάρχει Δυσφαγία, Ορθόπνοια, λόγω πιέσεως της τραχείας και του οισοφάγου και στην Υποξεία Θυρεοειδίτιδα υπάρχει πόνος μπροστά στο λαιμό.
ΘΕΡΑΠΕΙΑ
Για να ξεκινήσει θεραπεία χρειάζεται πρώτα να βρεθεί η αιτία της θυρεοτοξίκωσης και να εκτιμηθεί η βαρύτητα της ανάλογα κυρίως με την τιμή της fT4 (αλλά και της Τ3).
Επίσης πρέπει να εκτιμηθούν οι Καρδιαγγειακές και άλλες επιπλοκές.
Επιπλέον θα εκτιμηθεί το μέγεθος της βρογχοκήλης και η βαρύτητα πιθανού εξόφθαλμου (Graves’ orbitopathy– GO).
Α) Σε όσους έχουν συμπτωματική θυρεοτοξίκωση ή παλμούς ηρεμίας > 90/ λεπτό ή συνυπάρχουσα Καρδιαγγειακή πάθηση θα δοθεί β- αναστολέας.
Β) Ανάλογα με την πάθηση:
Σε Τοξική Πολυοζώδη Βρογχοκήλη και Τοξικό Αδένωμα προτιμάται η Εγχείρηση- Θυρεοειδεκτομή (παρουσιάζει τις λιγότερες υποτροπές) και δευτερευόντως η Θεραπεία με Ραδιενεργό Ιώδιο 131 (RAI).
Σε νόσο του Graves μπορεί να χρησιμοποιηθεί η ακτινοβολία με Ραδιενεργό Ιώδιο ή η χορήγηση φαρμάκων (ΑΤD) ή η Θυρεοειδεκτομή.
ΤΑ ΦΑΡΜΑΚΑ ΓΙΑ ΤΗ ΝΟΣΟ ΤΟΥ GRAVES
Τα φάρμακα που χρησιμοποιούνται είναι η Μethimazole (MMI) (Unimazole) και η Carbimazole (Thyrostat). Μόνο στο πρώτο 3μηνο της εγκυμοσύνης χρησιμοποιείται η Ρropylthiouracil (Prothuril).
# Πριν το ξεκίνημα των φαρμάκων αλλά και αργότερα πρέπει να ελέγχονται συχνά η Γενική Αίματος, οι Τρανασαμινάσες και η Χολερυθρίνη (για πιθανή βλάβη ήπατος ή ακοκκιοκυτταραιμία).
# Γενικά υπάρχουν ελαφρές παρενέργειες από τα φάρμακα στο 13% και σοβαρές παρενέργειες σε λιγότερο από το 0.5% των ασθενών.
Η αρχική δόση της ΜΜΙ είναι πιο μεγάλη (π.χ. 30 mg) και όταν επανέλθουν η fT4 ΚΑΙ η Τ3 στο φυσιολογικό αρχίζει η σταδιακή (πάντα με την προϋπόθεση ότι η fT4 ΚΑΙ η Τ3 είναι φυσιολογικές) μείωση της και συνεχίζεται η χορήγηση της σε δόση συντήρησης (π.χ. 5mg MMI) για 12 ως 18 μήνες.
# Η αρχική δόση είναι ανάλογη κυρίως με την αρχική τιμή της fT4 (λαμβάνοντας υπ’ όψιν και τα συμπτώματα και το μέγεθος του Θυρεοειδούς).
*α) Η θεραπεία διακόπτεται στο τέλος του 18μηνου αν βρεθούν φυσιολογική η TSH και φυσιολογικά τα αυτοαντισώματα TSAb. Η μελλοντική υποτροπή της GD σ’ αυτή την περίπτωση έχει πιθανότητα 25%.
*β) Αν όμως τα αυτοαντισώματα TSAb βρεθούν αυξημένα στο τέλος της 18μηνης θεραπείας, τότε υπάρχει πιθανότητα υποτροπής στο 90% της GD.
Τότε αν επιλεγεί η συνέχιση της φαρμακευτικής θεραπείας (με ΜΜΙ), θα γίνεται έλεγχος ανά 6μηνο των TSH, fT4 καιT3 και ανά 1 χρόνο των TSAb. Όταν τα TSAb βρεθούν φυσιολογικά, η θεραπεία σταματά.
# Μετά τη διακοπή της θεραπείας γίνεται συχνός έλεγχος της TSH και των fT4- T3.
# Αν υπάρξει υποτροπή (μέσος όρος περίπου στο 50-60 %) της GD στο μέλλον, είτε γίνεται εγχείρηση είτε χορηγείται ραδιενεργό Ιώδιο 131 είτε χορηγείται ξανά 2ο σχήμα ΜΜΙ.
Θεωρείται ότι υπάρχει ίαση, αν 1 χρόνο μετά την διακοπή της ΜΜΙ, είναι φυσιολογικές η TSH, η fT4 και ηT3.
Στη μείωση των υποτροπών βοηθά η χορήγηση Σεληνίου και Βιταμίνης D, αν αυτά είναι μειωμένα και ίσως η χορήγηση μικρών δόσεων Ιωδιούχου Καλίου και ενδεχομένως η χορήγηση Ανοσοκατασταλτικών (π.χ. Κορτιζόνης) ΜΕΤΑ την διακοπή της ΜΜΙ.
# Η θεραπεία του Υποκλινικού Υπερθυρεοειδισμού, όπου χρειάζεται, είναι παρόμοια με του Κλινικού- Έκδηλου Υπερθυρεοειδισμού.
# Θεραπεία του Υποκλινικού Υπερθυρεοειδισμού συνιστάται σε ορισμένες περιπτώσεις όπως: α) Όταν η TSH είναι συνεχώς <0.1 mU/L και η ηλικία >65 ετών. β) Όταν η TSH είναι συνεχώς <0.1 mU/L και η ηλικία <65 ετών: Σε ασθενείς με καρδιακή πάθηση ή με οστεοπόρωση κ.λ.π.
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
http://online.liebertpub.com/doi/full/10.1089/thy.2016.0229 (2016 American Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and Other Causes of Thyrotoxicosis)
Ο ΥΠΕΡΘΥΡΕΟΕΙΔΙΣΜΟΣ ΛΕΠΤΟΜΕΡΩΣ
Υπερθυρεοειδισμός είναι η αυξημένη παραγωγή και έκκριση στο αίμα των Τ4 και Τ3 από υπερλειτουργία του Θυρεοειδούς (χωρίς να υπάρχει ανάγκη). Η συχνότερη αιτία του (75-80% των περιπτώσεων), είναι η νόσος του Graves (GD). Αυτή παρατηρείται περίπου στο 0.5% του πληθυσμού και σε μερικές οικογένειες μπορεί να υπάρχει κληρονομικότητα.
Οι περισσότερες περιπτώσεις Υπερθυρεοειδισμού είναι αυτοάνοσες από συνδυασμό κληρονομικότητας και περιβαλλοντικών παραγόντων. Η επίπτωση του στα φύλα είναι περίπου 10 γυναίκες προς 1 άντρα.
Θυρεοτοξίκωση είναι το Υπερμεταβολικό Κλινικό Σύνδρομο από την αυξημένη παρουσία στο αίμα της fΤ4 και της Τ3 άσχετα από την προέλευση τους, δηλαδή μπορεί να προέλθει και χωρίς Υπερθυρεοειδισμό, π.χ. από λήψη χαπιών Τ4.
Αύξηση της ολικής Τ4 (και σε μερικές περιπτώσεις και της ολικής Τ3) στο αίμα, χωρίς να υπερλειτουργεί (euthyroid hyperthyroxinemia) ο θυρεοειδής παρατηρείται σε ανωμαλίες των πρωτεϊνών που ενώνονται με την Τ4, από μπλοκάρισμα της μετατροπής της Τ4 σε Τ3 π.χ. από Αμιοδαρώνη (Angoron), σε οξεία ψύχωση κ.λ.π.
Έκδηλος- Κλινικός (με συμπτώματα) Υπερθυρεοειδισμός με ανύπαρκτη- πολύ μειωμένη- TSH και είτε αυξημένη fT4 (στο 95% των περιπτώσεων) είτε αυξημένη Τ3 (στο 5% των περιπτώσεων) υπάρχει περίπου στο 0.65% του πληθυσμού.
Υποκλινικός (με ελαφρά ή και χωρίς συμπτώματα) Υπερθυρεοειδισμός υπάρχει όταν είναι φυσιολογικές η fT4 και η Τ3 ενώ είναι μειωμένη η TSH. Η συχνότερη αιτία του, ιδίως σε ηλικιωμένους είναι Τοξική πολυοζώδης Βρογχοκήλη.
Ο Υποκλινικός Υπερθυρεοειδισμός (subclinical hyperthyroidism- SH) μπορεί να χωριστεί
α) σε περιπτώσεις με τιμές TSH κάτω από 0.1 mIU/L και παρατηρείται ίσως στο 0.7% του πληθυσμού και
β) σε περιπτώσεις με τιμές TSH μεταξύ 0.1 και 0.4 mIU/L και παρατηρείται ίσως στο 1.5-2% του πληθυσμού. Ψηλότερα ποσοστά Υποκλινικού Υπερθυρεοειδισμού παρατηρούνται σε γυναίκες και ηλικιωμένους.
O Υποκλινικός Υπερθυρεοειδισμός (SH) αυξάνει την καρδιαγγειακή θνητότητα κατά 50% (συγκριτικά με όσους δεν τον έχουν), αυξάνει τον κίνδυνο Καρδιακής Ανεπάρκειας και προκαλεί Προδιαβήτη. Επίσης σχεδόν 3πλασιάζει την πιθανότητα Κολπικής Μαρμαρυγής σε ανθρώπους > 60 ετών. Επιπλέον αυξάνει τον κίνδυνο για κατάγματα ισχίου κατά 36% σε γυναίκες μετά την εμμηνόπαυση.
Περίπου το 4% του SH εξελίσσεται σε Κλινικό Υπερθυρεοειδισμό κάθε χρόνο και περίπου το 9% του SH (κυρίως σε νόσο του Graves) αυτοθεραπεύεται κάθε χρόνο, με την TSH να γίνεται φυσιολογική > 0.4 mIU/L.
Αυτός μπορεί να οφείλεται σε έλλειψη Ιωδίου σε ορισμένες περιοχές (ιδίως σε ηλικιωμένες γυναίκες) ή μπορεί να συμβαίνει γιατί θα εκδηλωθεί στο μέλλον κλινικός Υπερθυρεοειδισμός (με ίδια συμπτώματα και αιτίες ).
Άλλες περιπτώσεις με μείωση, μεταξύ 0.1 και 0.4 mIU/L, της TSH παρατηρούνται: Στον 3ο περίπου μήνα της εγκυμοσύνης, σε βαρειές παθήσεις, σε χορήγηση Κορτιζόνης, σε ορισμένους ηλικιωμένους, σε μερικούς καπνιστές κ.λ.π.
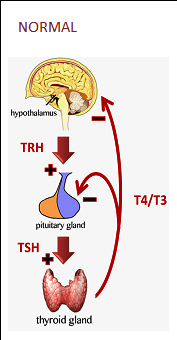
Επίσης σε τιμές TSH μεταξύ 0.1 και 0.4 mIU/L, μπορεί να υπάρχει διαφορετική ρύθμιση (καθορισμένη συνήθως γενετικά) του άξονα Υποθαλάμου-Υπόφυσης-Θυρεοειδούς (τότε η fT4 και η Τ3 είναι στα χαμηλά φυσιολογικά όρια).
ΑΙΤΙΕΣ ΥΠΕΡΘΥΡΕΟΕΙΔΙΣΜΟΥ
Ο Υπερθυρεοειδισμός οφείλεται:
α) Η συχνότερη αιτία του (κατά 75% στους νεώτερους) είναι η αυτοάνοση Νόσος του Graves (Graves’ Disease- GD) που υπάρχει ιδίως στο 2% των νεώτερων γυναικών.
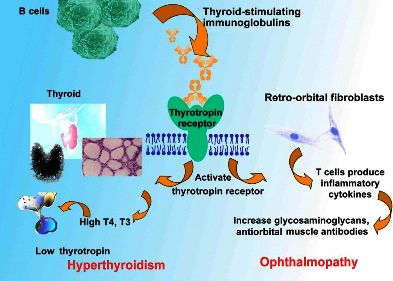
Αυτή οφείλεται σε παθολογική παραγωγή αντισωμάτων που επιταχύνουν τη λειτουργία του Θυρεοειδή. Τα αντισώματα ονομάζονται TRAb (Thyroid Receptor Antibodies) και ειδικότερα ευθύνονται τα TSAb (Τhyroid Stimulating Αntibodies) που διεγείρουν τους υποδοχείς της TSH στον θυρεοειδή.
Στη Νόσο του Graves υπάρχει πρήξιμο στον λαιμό από βρογχοκήλη (διόγκωση του Θυρεοειδούς αδένα) και επίσης μπορεί να υπάρχει εξόφθαλμος (στο 30%) δηλαδή να προεξέχει το ένα ή και τα δύο μάτια (ή τα μάτια να φαίνονται πιο μεγάλα λόγω ανόδου των πάνω βλεφάρων). Πιο σπάνια μπορεί να υπάρχει ειδική δερματοπάθεια.
Σε ελαφρά νόσο του Graves συμβαίνει αυτόματη θεραπεία, από μόνη της, στο 30% σχεδόν.
β) σε Τοξική Πολυοζώδη Βρογχοκήλη (Toxic Multi-Nodular Goiter- ΤMNG) στο 15% των περιπτώσεων. Υπάρχει αύξηση ή δημιουργία νέων όζων που αυτονομούνται αργότερα, ιδίως σε ηλικιωμένους και σε περιοχές με έλλειψη Ιωδίου. Αυτή πιθανώς δημιουργείται λόγω μεταλλάξεων στον υποδοχέα της TSH και στην πρωτεΐνη Gs (που διεγείρει την adenylyl cyclase για την παραγωγή του cAMP).
γ) σε Τοξικό Αδένωμα (ΤΑ) στο 5%. Το μέγεθος του είναι > 2.5 mm. Αυτό οφείλεται σε μετάλλαξη γονιδίων και αυτόνομη παραγωγή Τ4-Τ3.
δ) Σπάνια είναι αυξημένη ή φυσιολογική η ΤSΗ (αντί πολύ μειωμένη όπως στις πιο πάνω περιπτώσεις) και αυξημένη η παραγωγή και έκκριση fΤ4 ή/και Τ3.
Αυτό μπορεί να οφείλεται σε αδένωμα της Υπόφυσης που εκκρίνει ΤSΗ ή σε μετάλλαξη του γονιδίου (THRB) για τον υποδοχέα β (στον πυρήνα του κυττάρου) της Τ3, οπότε υπάρχει αντίσταση στη δράση της Τ3.
http://www.thelancet.com/pdfs/journals/lancet/PIIS0140-6736(16)00278-6.pdf
ΘΥΡΕΟΤΟΞΙΚΩΣΗ ΧΩΡΙΣ ΥΠΕΡΘΥΡΕΟΕΙΔΙΣΜΟ
Στο 3% των περιπτώσεων θυρεοτοξίκωσης δεν υπάρχει Υπερθυρεοειδισμός και αυτές οφείλονται:
α) σε προέλευση των Τ4 ή/και Τ3 άσχετη με τον Θυρεοειδή, είτε εξωγενή-τεχνητή θυρεοτοξίκωση (factitious thyrotoxicosis) από λήψη σκευασμάτων με Τ4 ή Τ3 είτε ενδογενή π.χ. από struma ovarii (σπάνιος καρκίνος ωοθήκης με θυρεοειδικό ιστό) ή από μεταστατικό διαφοροποιημένο καρκίνο του θυρεοειδούς.
β) Σε Θυρεοειδίτιδες. Αυτές οφείλονται σε παθητική απελευθέρωση στο αίμα προπαραχθείσων Τ4 και Τ3 από τον Θυρεοειδή λόγω φλεγμονής του (αυτοάνοση ή από λοίμωξη ή χημική ή μηχανική).
Οι Θυρεοειδίτιδες από φλεγμονή είναι 2 ειδών:
α) Η Υποξεία Θυρεοειδίτιδα με πόνο, από ίωση (συνοδεύεται από πυρετό).
β) Η Σιωπηλή Θυρεοειδίτιδα (Σ.Θ.) χωρίς πόνο (από λεμφοκυτταρική φλεγμονή- μπορεί να κυμαίνεται από 0.5% ως 22% των θυρεοτοξικών περιπτώσεων. Όσο μεγαλύτερη είναι η έλλειψη Ιωδίου στη διατροφή του πληθυσμού τόσο πιο αυξημένη είναι αυτή.
Η Σ.Θ. μπορεί να προκληθεί από θεραπεία με Λίθιο (στη ψυχιατρική), με interferon-α (διεγείρει το αμυντικό σύστημα του οργανισμού- χρησιμοποιείται για ηπατίτιδα C, μελάνωμα, λευχαιμία κλπ), με αναστολείς της tyrosine kinase (αντικαρκινικά-αντιλευχαιμικά φάρμακα) κλπ.
Στις Σ.Θ. υπάγονται και η θυρεοειδίτιδα μετά τον τοκετό και η μετά από λήψη Αμιοδαρώνης- Αngoron (στο 5-10% των περιπτώσεων λήψης Αμιοδαρώνης).
ΔΙΑΓΝΩΣΗ ΥΠΕΡΘΥΡΕΟΕΙΔΙΣΜΟΥ
Πρώτα θα μετρηθεί η TSH και αν βρεθεί χαμηλή < 0.4 mIU/L θα μετρηθούν οι fT4 και η T3.
[Υπ’ όψιν ότι αν κάποιος παίρνει πολυβιταμινούχα σκευάσματα που περιέχουν Βιοτίνη (Vit Β7) πρέπει να τα διακόπτει μέρες πριν τις εξετάσεις του Θυρεοειδή, γιατί αυτή επιδρά στα εργαστηριακά αποτελέσματα]
Αν η fT4 ή/και η T3 βρεθούν ψηλές, θα ακολουθήσει είτε ραδιο-ισοτοπική πρόσληψη Ιωδίου 123 (ή Τεχνητίου 99m), κυρίως σε υποψία TMNG ή TA είτε Έγχρωμο υπερηχογράφημα ροής Θυρεοειδούς και επίσης έλεγχος των Αντισωμάτων που διεγείρουν τον υποδοχέα TSH (TSHR-Stimulating Ab- TSAb).
[Τα αντισώματα που συνδέονται με τον υποδοχέα TSH (TSHR) λέγονται TRAbs και χωρίζονται σε 3 ομάδες.
Η μια είναι τα TSAbs (όπου S=Stimulating) που προκαλούν τον Υπερθυρεοειδισμό (νόσο του Graves) και τον εξόφθαλμο (λόγω δράσης τους στους ινοβλάστες πίσω από το μάτι). Αυτά αν μετρούνται με βιοαντιδραστήρια (bioassays) έχουν ευαισθησία και ειδικότητα που είναι σχεδόν 100% για τη διάγνωση της νόσου του Graves.
http://online.liebertpub.com/doi/abs/10.1089/thy.2014.0346?journalCode=thy
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4958915/
https://www.karger.com/Article/Pdf/478522 (8 Αυγ 2017 – 2017 European Thyroid Association)
Η άλλη είναι η ομάδα των TBAbs (όπου Β=Blocking) που προκαλούν Υποθυρεοειδισμό και η τρίτη είναι η ομάδα των N-TRAbs (όπου Ν=Νeutral) που δεν διεγείρουν ούτε μπλοκάρουν τον υποδοχέα TSH (ίσως σχετίζονται με απόπτωση- προγραμματισμένο θάνατο θυρεοειδικών κυττάρων).
Η Ανοσοσφαιρίνη που διεγείρει τον Υποδοχέα της TSH (TSHR) stimulating immunoglobulin λέγεται TSI και η δράση της μοιάζει με των TSAbs αλλά δεν είναι ειδική μόνο γι’ αυτά. Αυτή βρίσκει όλες τις περιπτώσεις της νόσου του Graves (ευαισθησία 100%) και έχει ειδικότητα 98.7% (μόνο στο 1.3% λέει ψέματα ότι τάχα έχουν νόσο του Graves).
Ίσως το καλύτερο από τα αντιδραστήρια είναι το TSI της Siemens.]
http://jalm.aaccjnls.org/content/early/2017/09/18/jalm.2017.024067
Σε GD και ΤΜΝG, το κλάσμα Τ3/Τ4 είναι >20 ng/μg (λόγω πολύ μεγαλύτερης έκκρισης Τ3 συγκριτικά με Τ4), ενώ σε θυρεοειδίτιδα μετά τοκετό είναι <20.
Για τη διάγνωση της Νόσου Graves η ευαισθησία του Ιωδίου 123 (ή Τεχνητίου 99m), όπως και του Υπερηχογραφήματος είναι παρόμοια, περίπου 96%.
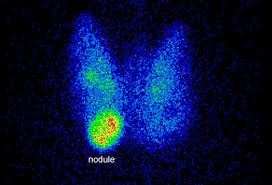
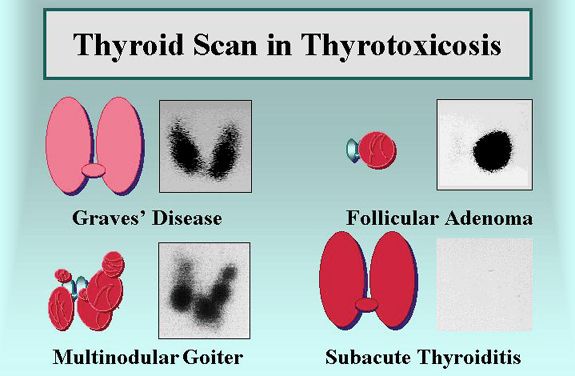
Στη δοκιμασία-σπινθηρογράφημα (Το σπινθηρογράφημα προτιμάται κυρίως στην Αμερική) RAIU (Radioactive Iodine Uptake) με ραδιο-ισοτοπική πρόσληψη Ιωδίου 123 ή Τεχνητίου 99m :
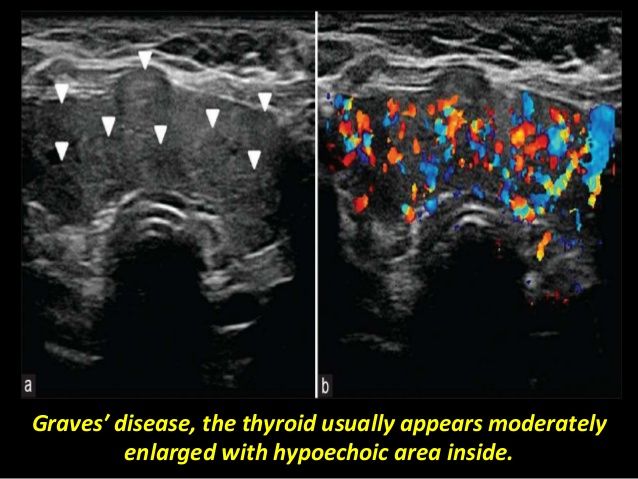
Στη νόσο του Graves, θα φανεί αύξηση της πρόσληψης σε όλο τον αδένα και επίσης αύξηση του μεγέθους του.
Στην ΤMNG θα φανεί συνήθως ακανόνιστη αυξημένη πρόσληψη σε μερικά σημεία.
Στο Τοξικό αδένωμα θα φανεί αύξηση της πρόσληψης σε ένα σημείο και μείωση στον υπόλοιπο αδένα.
Στη Θυρεοτοξίκωση χωρίς Υπερθυρεοειδισμό, η πρόσληψη είτε θα είναι πολύ μειωμένη είτε ανύπαρκτη.
ΣΥΜΠΤΩΜΑΤΑ ΚΑΙ ΕΥΡΗΜΑΤΑ ΘΥΡΕΟΤΟΞΙΚΩΣΗΣ
α) Ανεξάρτητα από την αιτία της θυρεοτοξίκωσης.
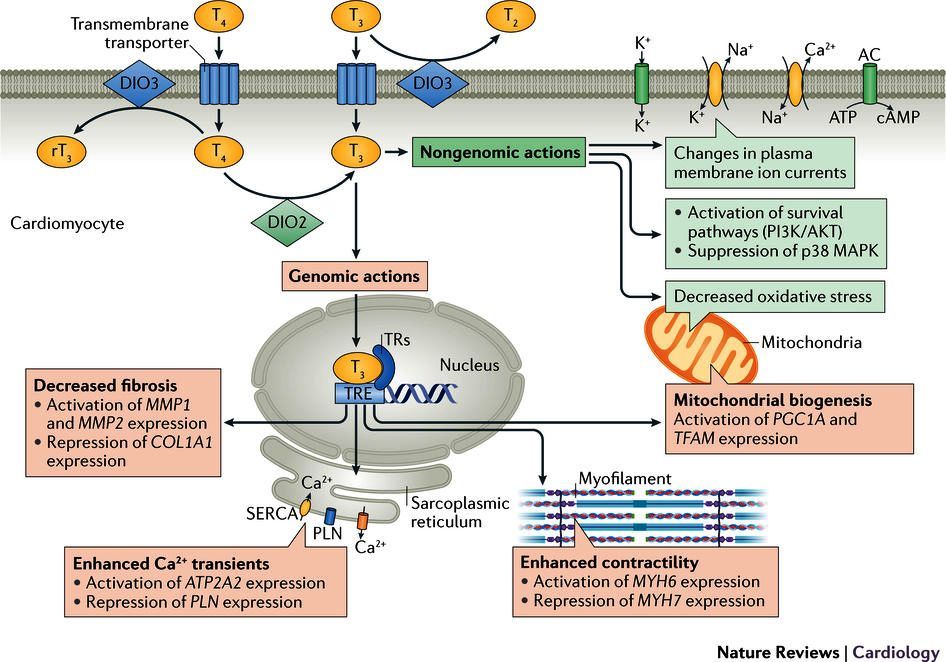
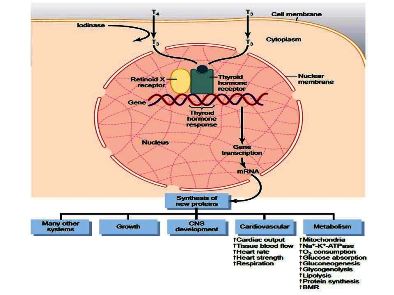
Η δράση της Τ3 γίνεται κυρίως σε γονίδια στο DNA όπου ρυθμίζει (αυξάνει ή μειώνει) τον ρυθμό παραγωγής των αντίστοιχων πρωτεϊνών- ενζύμων αλλά δρα και με μη γονιδιακό τρόπο (π.χ. στις αντλίες Να+ Κ+ και Να+ Ca++).
Οι Τ4 και Τ3 δρουν σχεδόν σε όλα τα κύτταρα του σώματος, όπου ρυθμίζουν κυρίως τον μεταβολισμό και την θερμογένεση (και συνεπώς την θερμοκρασία) και επιπλέον βοηθούν την καρδιά, τον εγκέφαλο, τους μυς και άλλα όργανα να λειτουργούν φυσιολογικά.
Οι Τ3 και Τ4 επηρεάζουν μεταξύ άλλων την διαμόρφωση (differentiation) του οργανισμού, την ανάπτυξη (σώματος και εγκεφάλου), τους καρδιακούς παλμούς, το βάρος, τον γυναικείο κύκλο κ.λ.π.
Αν οι Τ4 και Τ3 είναι αυξημένες στο αίμα (σε υπερθυρεοειδισμό ή/και σε θυρεοτοξίκωση) όλες οι λειτουργίες του σώματος επιταχύνονται. Έτσι αρχικά ο άνθρωπος εμφανίζεται γεμάτος ενέργεια και νευρικότητα (που μπορεί να αποδοθεί λανθασμένα σε άγχος) αλλά αργότερα στην πορεία αισθάνεται εξαντλημένος γιατί έχουν πάθει υπερκόπωση τα κύτταρα του.
Οι αυξημένες Τ3- Τ4 αυξάνουν την θερμογένεση, τον βασικό μεταβολικό ρυθμό, διεγείρουν το συμπαθητικό νευρικό σύστημα, αυξάνουν την ροή του αίματος σε διάφορα όργανα, αυξάνουν την λιπόλυση, μειώνουν την Χοληστερίνη (LDL και HDL) και προκαλούν μείωση του βάρους (παρά την καλή διατροφή), μειώνουν την ευαισθησία στην ινσουλίνη (οπότε αυξάνουν το Σάκχαρο στο αίμα) κλπ.
Ειδικότερα στο Καρδιαγγειακό σύστημα: Αυξάνουν τη ροή του αίματος στις αρτηρίες και μειώνουν την συστηματική αγγειακή αντίσταση (SVR) δρώντας στις λείες μυϊκές ίνες των αγγείων, αυξάνουν τη σύσπαση της καρδιάς, προκαλούν Ταχυκαρδία, Αίσθημα παλμών από Κολπική μαρμαρυγή ή από έκτακτες συστολές (κολπικές και κοιλιακές), αυξάνουν τα εμβολικά εγκεφαλικά επεισόδια, αυξάνουν την Καρδιακή ανεπάρκεια είτε από μείωση της σύσπασης είτε και χωρίς μείωση της σύσπασης (από υπερτροφία) κλπ.
Άλλα συμπτώματα από Νευρο-ψυχιατρικές διαταραχές είναι η Ευερεθιστότητα, η Νευρικότητα, η Υπερκινητική συμπεριφορά, η γρήγορη ομιλία, η μείωση των γνωστικών λειτουργιών κλπ.
Επιπλέον συμπτώματα είναι: Δυσφορία στην ζέστη, Ιδρώτας, Εξάντληση, Τρεμούλα χεριών, Δύσπνοια, διαταραχές Ύπνου, Πολυδιψία, διαταραχές κύκλου (π.χ. αραίωση κύκλου), συμπτώματα από τα μάτια, μείωση της χοληστερίνης, Κατάγματα από δημιουργία Οστεοπόρωσης, μυϊκή αδυναμία, συχνότερες κενώσεις (όχι διάρροια) κ.λ.π.
Σε ηλικίες > 60 ετών η ένταση των συμπτωμάτων (εκτός από την απώλεια βάρους και την δύσπνοια) δεν σχετίζεται ακριβώς με το ύψος των τιμών των Τ3- fΤ4.
https://academic.oup.com/jcem/article-lookup/doi/10.1210/jc.2009-2495
# Τα συμπτώματα του υποκλινικού Υπερθυρεοειδισμού είναι παρόμοια αλλά ελαφρύτερα.
β) Ανάλογα με την πάθηση που προκαλεί τον Υπερθυρεοειδισμό:
1) Στη νόσο του Graves: Διόγκωση του θυρεοειδούς, Φύσημα στον θυρεοειδή, Εξόφθαλμος στο 25%, Δερματοπάθεια στο 1% και σπάνια πληκτροδακτυλία.
2) Στην ΤMNG: Δυσφαγία, Ορθόπνοια, αίσθημα κόμπου κ.λ.π. λόγω πιέσεως της τραχείας και του οισοφάγου.
3) Σε Υποξεία Θυρεοειδίτιδα: Πόνος μπροστά στο λαιμό.
ΘΕΡΑΠΕΙΑ
Για να ξεκινήσει θεραπεία χρειάζεται πρώτα να βρεθεί η αιτία της θυρεοτοξίκωσης και να εκτιμηθεί η βαρύτητα ανάλογα κυρίως με την τιμή της fT4 (αλλά και της Τ3).
Επίσης πρέπει να εκτιμηθούν οι Καρδιαγγειακές και άλλες επιπλοκές ( π.χ. Νευρομυϊκές).
Επιπλέον θα εκτιμηθεί το μέγεθος της βρογχοκήλης, πιθανών συμπιεστικών συμπτωμάτων και η βαρύτητα πιθανού εξόφθαλμου (Graves’ orbitopathy– GO).
Α) Σε όσους έχουν συμπτωματική θυρεοτοξίκωση ή παλμούς ηρεμίας > 90/ λεπτό ή συνυπάρχουσα Καρδιαγγειακή πάθηση θα δοθεί β- αναστολέας (σε πνευμονική πάθηση καρδιοεκλεκτικός β αναστολέας ή Diltiazem/Verapamil).
Β1) Σε TMNG (Τοξική Πολυοζώδη Βρογχοκήλη)
Θεραπεία με Ραδιενεργό Ιώδιο (RAI) (Υποτροπή στο 20%) ή Εγχείρηση Θυρεοειδεκτομής (υποτροπή <1% σε ολική ή υφολική θυρεοειδεκτομή).
Φάρμακα θα δοθούν σπάνια (μακροχρόνια και σε μικρές δόσεις), γιατί με τη διακοπή τους συνήθως επανέρχεται η Θυρεοτοξίκωση.
Β2) Σε ΤΑ (Τοξικό Αδένωμα)
Θεραπεία με Ραδιενεργό Ιώδιο (RAI) (Υποτροπή ή επιμονή στο 16%) ή Εγχείρηση Μερικής Θυρεοειδεκτομής (υποτροπή <1%).
Φάρμακα θα δοθούν σπάνια (μακροχρόνια και σε μικρές δόσεις), γιατί με τη διακοπή τους συνήθως επανέρχεται η Θυρεοτοξίκωση.
# Ειδικότερα για την TMNG ή την TA:
* Προτιμάται η RAI σε μεγάλες ηλικίες, σε συνυπάρχουσες παθήσεις, σε μικρό μέγεθος βρογχοκήλης, σε αδυναμία πρόσβασης σε έμπειρο χειρούργο με μεγάλο όγκο θυρεοειδεκτομών (ιδίως για την TMNG) κλπ.
* Προτιμάται η εγχείρηση αν υπάρχουν πιεστικά φαινόμενα στο λαιμό (μεγάλη βρογχοκήλη > 80 γραμμαρίων), σε πιθανότητα ύπαρξης καρκίνου, σε συνύπαρξη υπερπαραθυρεοειδισμού που χρειάζεται εγχείρηση, σε επέκταση πίσω από το στέρνο, σε ανάγκη άμεσης θεραπείας κλπ.
* Προτιμούνται τα φάρμακα (ATDs) σε μεγάλη ηλικία με μειωμένο προσδόκιμο επιβίωσης, σε αυξημένο χειρουργικό κίνδυνο, σε αδυναμία ablation κλπ.
* Σε επιλεγμένους ασθενείς όπου δεν είναι δυνατή η RAI, η εγχείρηση και η μακροχρόνια χορήγηση φαρμάκων μπορεί να διενεργηθεί Αblation με αιθανόλη ή ραδιοσυχνότητα, εφ’ όσον υπάρχει η σχετική εμπειρία.
Β3) Σε νόσο του Graves (GD)
Μπορεί να χρησιμοποιηθεί η ακτινοβολία με Ραδιενεργό Ιώδιο 131 (RAI) για καταστροφή Θυρεοειδικού Ιστού ή χορήγηση φαρμάκων (ΑΤD) ή η Θυροειδεκτομή.
1) Η θεραπεία με RAI προτιμάται σε:
Συμφορητική Καρδιακή Ανεπάρκεια, Πνευμονική Υπέρταση, Περιοδική Θυρεοτοξική Υποκαλιαιμική Παράλυση, ύπαρξη άλλων συνοδών παθήσεων που αυξάνουν το χειρουργικό κίνδυνο, αν δεν υπάρχει πρόσβαση σε χειρούργο με μεγάλο όγκο εγχειρήσεων θυρεοειδούς, σε όσους αντενδείκνυται ή απέτυχε η φαρμακευτική θεραπεία, σε όσους έχει προηγηθεί χειρουργείο στο λαιμό κλπ.
Η θεραπεία με RAI αντενδείκνυται σε:
Εγκυμοσύνη, Θηλασμό, αν η γυναίκα προγραμματίζει εγκυμοσύνη στο επόμενο 6μηνο, αν συνυπάρχει καρκίνος θυρεοειδούς ή αν υπάρχει υποψία για καρκίνο θυρεοειδούς κλπ.
2) Η θεραπεία με Φάρμακα (AntiThyroid Drugs- ATDs) προτιμάται:
Σε ενεργή οφθαλμοπάθεια (GO), σε όσους χρειάζεται γρήγορη μείωση των Τ3-Τ4, σε ηλικιωμένους και σε όσους συνυπάρχουσες παθήσεις που αυξάνουν τον χειρουργικό κίνδυνο, σε όσους έχει προηγηθεί εγχείρηση ή ακτινοβόληση στον λαιμό, σε όσους δεν μπορούν να εγχειριστούν από έμπειρο (high-volume) χειρούργο, σε εγκυμοσύνη κλπ.
Απαγορεύεται αν υπάρχει γνωστή από παλιότερη χρήση βαρειά παρενέργεια στα ATDs.
3) Η θεραπεία με εγχείρηση προτιμάται σε:
Γυναίκες που σχεδιάζουν εγκυμοσύνη, σε πιεστικά φαινόμενα ή/και μεγάλη βρογχοκήλη (>80 γραμμάρια), αν υπάρχει καρκίνος ή υποψία καρκίνου, αν συνυπάρχει υπερπαραθυρεοειδισμός που χρειάζεται εγχείρηση, αν είναι πολύ ψηλά τα ΤSAb, σε συνύπαρξη μέτριας προς βαρειάς οφθαλμοπάθειας (GO- εξόφθαλμος) κλπ.
Δεν προτιμάται: Σε συνύπαρξη άλλης βαρειάς πάθησης, αν δεν βρεθεί χειρούργος με μεγάλο αριθμό εγχειρήσεων θυρεοειδούς κλπ. Σε εγκυμοσύνη μπορεί να διενεργηθεί μόνο στο 2ο τρίμηνο αλλά με κίνδυνο περίπου 5% διακοπής της κυήσεως.
ΤΑ ΦΑΡΜΑΚΑ ΓΙΑ ΤΗ ΝΟΣΟ ΤΟΥ GRAVES
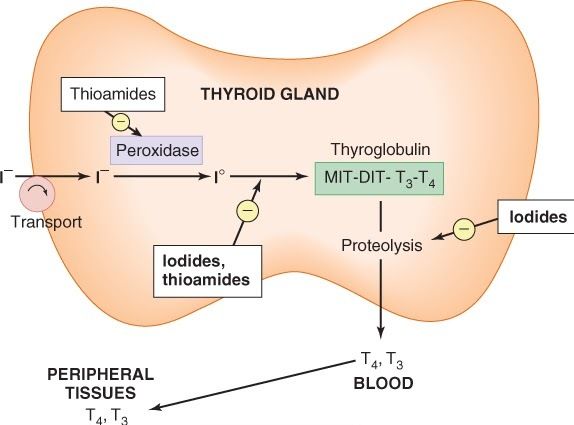
Τα φάρμακα (ATDs) που χρησιμοποιούνται είναι oi Thioamides Μethimazole (MMI) (Unimazole), Carbimazole (Thyrostat) και Ρropylthiouracil (PTU) (Prothuril).
Η Carbimazole των 5 mg μετατρέπεται, στο σώμα, γρήγορα σε Μethimazole 3 mg (αναλογία 10 προς 6). Και οι δύο χορηγούνται σε μια ημερήσια δόση.
H Μethimazole και η Carbimazole χορηγούνται σε όλες τις περιπτώσεις που χρειάζονται φάρμακα, εκτός του πρώτου 3μήνου της εγκυμοσύνης που προτιμάται η Ρropylthiouracil.
Μερικοί γιατροί ξεκινούν και συνεχίζουν με μεγάλες δόσεις ΜΜΙ και με ταυτόχρονη χορήγηση L-thyroxine (π.χ. Τ4, Thyrohormone, Euthyrox, Medithyrox, Thyro-4, Tirosint) αλλά αυτή η τακτική (block and replace therapy) αποθαρρύνεται γιατί έχει περισσότερες φαρμακευτικές παρενέργειες.
Οι δόσεις πρέπει από την αρχή να είναι οι μικρότερες δυνατές για την επίτευξη του στόχου της μείωσης στο φυσιολογικό των τιμών της fT4 και της Τ3 (Ευθυρεοειδισμός).
Η αρχική δόση της ΜΜΙ είναι πιο μεγάλη και όταν επανέλθουν η fT4 ΚΑΙ η Τ3 στο φυσιολογικό αρχίζει σταδιακή μείωση (π.χ. 30 mg→20 mg→15 mg→10 mg→7.5 mg→5 mg) της δόσης και συνεχίζεται η χορήγηση της σε δόση συντήρησης (π.χ. 5mg MMI) για 12 ως 18 μήνες.
*Η θεραπεία διακόπτεται στο τέλος του 18μηνου αν βρεθούν φυσιολογική η TSH και φυσιολογικά τα αυτοαντισώματα TSAb. Η μελλοντική υποτροπή της GD σ’ αυτή την περίπτωση έχει πιθανότητα 25%.
# Μετά τη διακοπή της θεραπείας γίνεται έλεγχος της TSH (και των fT4- T3) στον 2ο-5ο-10ο μήνα και μετά κάθε 9 μήνες.
*Αν τα αυτοαντισώματα TSAb βρεθούν αυξημένα στο τέλος της 18μηνης θεραπείας, τότε υπάρχει πιθανότητα υποτροπής της GD 90% !, οπότε αν επιλεγεί η συνέχιση της φαρμακευτικής θεραπείας (με ΜΜΙ), θα γίνεται έλεγχος ανά 6μηνο των TSH, fT4 καιT3 και ανά 1 χρόνο των TSAb. Η φαρμακευτική θεραπεία έχει δοθεί για πολλά χρόνια. Όταν τα TSAb βρεθούν φυσιολογικά, η θεραπεία σταματά.
# Η υποτροπή της GD σε λευκούς, εξαρτάται από τα γονίδια τους (π.χ. ύπαρξη πολυμορφισμού των HLA DQA2, HLA DRB1∗03, and HLA DQB1∗02) και από περιβαλλοντικούς παράγοντες (π.χ. είναι μεγαλύτερη σε Άγχος, Κάπνισμα και σε λήψη Μεγάλης- φαρμακευτικής δόσης Ιωδίου).
Αν υπάρξει υποτροπή (μέσος όρος περίπου στο 50-60 %) της GD στο μέλλον, γίνεται εγχείρηση ή χορηγείται ραδιενεργό Ιώδιο 131 ή χορηγείται ξανά 2ο σχήμα ΜΜΙ.
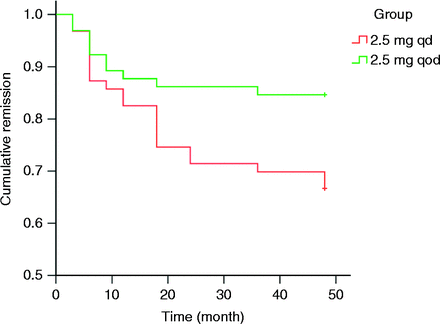
Μια μελέτη στην Κίνα έδειξε ότι 48 μήνες μετά τη διακοπή της ΜΜΙ, στο 2ο φαρμακευτικό σχήμα, η υποτροπή της GD ήταν μόνο 15%.
Το 2ο σχήμα ΜΜΙ ξεκινά όπως και το 1ο, με προτελική δόση 2.5 mg/ημέρα (qd), όταν η fT4 και η Τ3 γίνουν φυσιολογικές.
Η δόση των 2.5 mg/ημέρα συνεχίζει για 5 μήνες και στη συνέχεια για άλλους 5 μήνες χορηγείται η δόση των 2.5 mg μέρα παρά μέρα (qod). (η TSΗ πρέπει να είναι >2.0 μIU/ml)
http://www.eje-online.org/content/172/3/321.full
Η χορήγηση μικρών δόσεων Ιωδιούχου Καλίου (38 mg/ημέρα) βοηθά μαζί με μικρότερη δόση ΜΜΙ (π.χ. 15 mg), στην μείωση των υποτροπών. Επίσης στη μείωση των υποτροπών βοηθά η χορήγηση Σεληνίου και Βιταμίνης D (αν αυτή είναι μειωμένη).
Επιπλέον, ίσως η χορήγηση Ανοσοκατασταλτικών (π.χ. Κορτιζόνης) ΜΕΤΑ την διακοπή της ΜΜΙ, βοηθά στην μείωση των υποτροπών.
http://online.liebertpub.com/doi/10.1089/thy.2015.0647
Θεωρείται ότι υπάρχει ίαση, αν 1 χρόνο μετά την διακοπή της ΜΜΙ, είναι φυσιολογικά η TSH, η fT4 και ηT3.
# Η αρχική δόση είναι ανάλογη κυρίως με την αρχική τιμή της fT4 (λαμβάνοντας υπ’ όψιν και τα συμπτώματα και το μέγεθος του Θυρεοειδούς).
Έτσι περίπου, για ενήλικες:
Για τιμές fT4: 1.9 ως 2.8 ng/dL (24-35 pmol/L) χορηγούνται: 5-10 mg MMI.
Για τιμές fT4: 2.8 ως 3.8 ng/dL χορηγούνται: 10-15 mg MMI.
Για τιμές fT4: 3.8 ως 5.7 ng/dL χορηγούνται: 20-40 mg MMI.
(Η PTU ξεκινά με 100 mg 2-3 φορές τη μέρα και σε δόση συντήρησης συνεχίζει με 50 mg 2-3 φορές τη μέρα).
Η fT4 και η Τ3 πρέπει να ελέγχονται σε 1 μήνα μετά την έναρξη της θεραπείας. Μόλις οι τιμές των fT4 και Τ3 γίνουν φυσιολογικές μειώνεται η δόση της ΜΜΙ κατά 30-50% και ξαναελέγχονται η fT4 και η Τ3 στον μήνα και αργότερα ανά 2μηνο.
Γενικά επιδιώκεται να είναι φυσιολογικές οι τιμές των fT4 και Τ3 με τη μικρότερη δυνατή δόση ΜΜΙ.
# Πριν το ξεκίνημα των φαρμάκων αλλά και αργότερα πρέπει να ελέγχονται συχνά η Γενική Αίματος, οι Τρανασαμινάσες και η Χολερυθρίνη (για πιθανή βλάβη ήπατος ή ακοκκιοκυτταραιμία).
# Γενικά υπάρχουν ελαφρές παρενέργειες από τα φάρμακα στο 13% και σοβαρές παρενέργειες σε λιγότερο από το 0.5% των ασθενών.
Η Ακοκκιοκυτταραιμία εμφανίζεται συνηθέστερα στο πρώτο 3μηνο, περίπου σε 1 ανά 1.000 ιδίως αν η δόση της MMI είναι > 20 mg/ημέρα. Βαρειά βλάβη του ήπατος (liver failure) εμφανίζεται περίπου σε 1 ανά 3.500 στο πρώτο 3μηνο.
Αν τα λευκοκύτταρα μειωθούν σε <1.000 ή τα ηπατικά ένζυμα αυξηθούν στο 5πλάσιο του φυσιολογικού, τότε θα γίνει άμεση διακοπή του φαρμάκου (υπ’ όψιν ότι ο υπερθυρεοειδισμός από μόνος του μπορεί να αυξήσει τις Τρανσαμινάσες).
https://www.hindawi.com/journals/ije/2017/3813540/#B100
http://online.liebertpub.com/doi/10.1089/thy.2014.0350
Οι ασθενείς πρέπει να ενημερώνονται γραπτώς για ορισμένα συμπτώματα- παρενέργειες των φαρμάκων και αν αυτά συμβούν να ενημερώνουν άμεσα το γιατρό τους. Αυτά είναι: Ίκτερος, πόνος στην κοιλιά, αρθραλγίες, σκούρα ούρα, εξάνθημα, ναυτία, εξάντληση, πυρετός, φαρυγγίτιδα, “λευκά” κόπρανα μεταλλική γεύση, κνησμός κλπ.
ΘΕΡΑΠΕΙΑ ΥΠΟΚΛΙΝΙΚΟΥ ΥΠΕΡΘΥΡΕΟΕΙΣΜΟΥ
# Η θεραπεία του Υποκλινικού Υπερθυρεοειδισμού, όπου χρειάζεται, είναι παρόμοια με του Κλινικού- Έκδηλου Υπερθυρεοειδισμού.
# Πριν αρχίσει η θεραπεία πρέπει να βεβαιωθεί ότι η πτώση της TSH είναι μόνιμη με επανελέγχους κάθε 5 μήνες περίπου.
# Θεραπεία του Υποκλινικού Υπερθυρεοειδισμού συνιστάται σε ορισμένες περιπτώσεις:
α) Όταν η TSH είναι συνεχόμενα <0.1 mU/L και η ηλικία >65 ετών.
β) Όταν η TSH είναι συνεχόμενα <0.1 mU/L και η ηλικία <65 ετών σε ορισμένους:
Σε ασθενείς με καρδιακή πάθηση (ή με παράγοντες κινδύνου για καρδιαγγειακά).
Σε όσους έχουν οστεοπόρωση.
Σε όσες γυναίκες είναι στην εμμηνόπαυση και δεν παίρνουν οιστρογόνα ή διφωσφονικά.
Σε όσους έχουν συμπτώματα παρά το ότι είναι φυσιολογικές η fT4 και η Τ3.
# Όταν η TSH είναι συνεχόμενα <0.1 mU/L και η ηλικία <65 ετών, δεν υπάρχουν συμπτώματα και δεν υπάρχουν οι πιο πάνω προϋποθέσεις, ίσως θα ξεκινήσει θεραπεία.
# Στόχος της θεραπείας είναι η TSH να γίνει φυσιολογική, να μην υπάρχουν συμπτώματα και να βελτιωθεί η οστεοπόρωση.
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
- http://online.liebertpub.com/doi/full/10.1089/thy.2016.0229 (2016 American Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and Other Causes of Thyrotoxicosis)