Η ΑΥΞΗΜΕΝΗ ΧΟΛΗΣΤΕΡΙΝΗ – ΠΑΡΕΝΕΡΓΕΙΕΣ ΣΤΑΤΙΝΩΝ
Ενημερώθηκε στις 13/7/2020
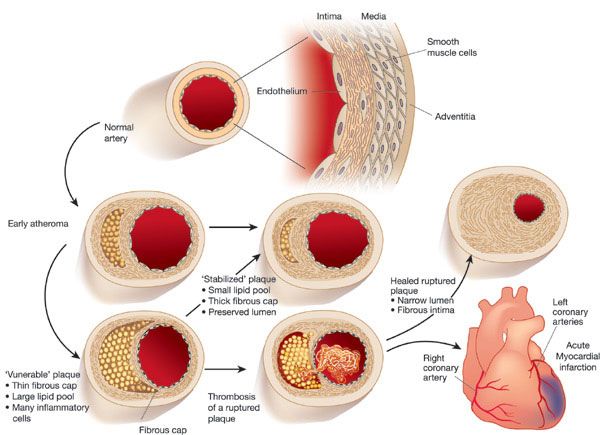
Ο θεμέλιος λίθος για την μείωση-θεραπεία της αυξημένης LDL χοληστερίνης είναι οι αλλαγές στην διατροφή, στην άσκηση και στην μείωση του σωματικού βάρους (Υγιεινο- διαιτητικές αλλαγές).
Ανάλογα με τον τον Κίνδυνο που διατρέχει ο άνθρωπος στην επόμενη 10ετία για έμφραγμα μυοκαρδίου και για έμφρακτο στον εγκέφαλο θα προστεθεί αργότερα (αν δεν φτάσουν οι υγιεινο- διαιτητικές αλλαγές) ή θα αρχίσει άμεσα (επιπλέον των υγιεινο- διαιτητικών αλλαγών) και Φαρμακευτική θεραπεία.
Η θεραπεία της αυξημένης χοληστερίνης στους Διαβητικούς αναφέρεται σε άλλη ενημέρωση της ιστοσελίδας.
ΠΟΣΟ ΧΑΜΗΛΑ ΠΡΕΠΕΙ ΝΑ ΚΑΤΕΒΕΙ Η LDL ΧΟΛΗΣΤΕΡΙΝΗ ?
Πριν να αποφασίσει ο γιατρός για τον κάθε άνθρωπο, πόσο πρέπει να κατέβει η LDL χοληστερίνη στο αίμα του πρέπει να υπολογίσει τον κίνδυνο που διατρέχει, για έμφραγμα μυοκαρδίου ή για αγγειακό εγκεφαλικό επεισόδιο.
Σε έναν υγιή άνθρωπο ο υπολογισμός του κινδύνου εμφράγματος ή εγκεφαλικού στην επόμενη 10ετία, γίνεται συνυπολογίζοντας όλους τους παράγοντες κινδύνου.
Η Ευρωπαϊκή Καρδιολογική Εταιρία έχει δημιουργήσει ένα score on line, το HeartScore. Αυτό υπολογίζει μόνο τα θανατηφόρα καρδιαγγειακά επεισόδια της επόμενης 10ετίας και χρησιμοποιείται μόνο για ηλικίες 40 ως 65 ετών.
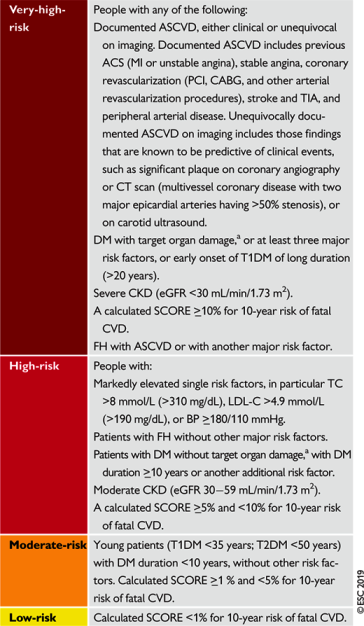
Αν όμως σε κάποιον ήδη υπάρχει Στεφανιαία νόσος ή έχει πάθει έμφραγμα ή θρομβωτικό εγκεφαλικό επεισόδιο (μόνιμο ή παροδικό) ή στένωση καρωτίδων ή περιφερική αρτηριοπάθεια ή ανεύρυσμα αορτής ή Σ. Διαβήτης (τύπου 1 ή 2), ή βαρειά Νεφρική ανεπάρκεια ή έχει οικογενή υπερχοληστεριναιμία, τότε δεν χρειάζεται να υπολογίσουμε τον καρδιαγγειακό κίνδυνο, γιατί ήδη αυτός είναι πάρα πολύ ψηλός.
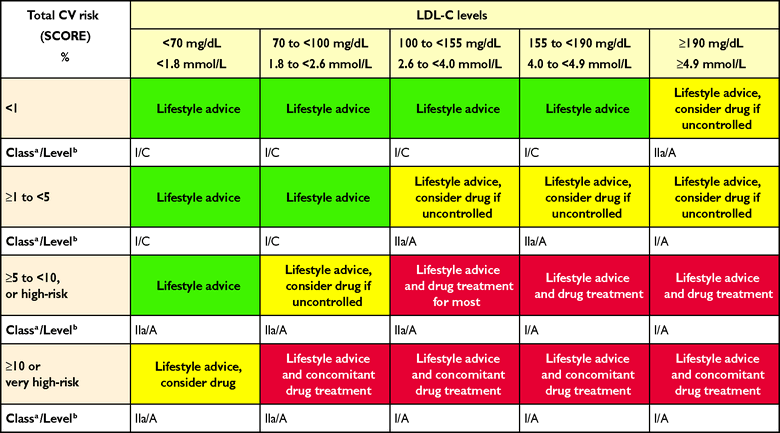
Ο πιο κάτω πίνακας της Ευρωπαϊκής Καρδιολογικής Εταιρίας κατατάσσει σε κατηγορίες κινδύνου τους ανθρώπους.
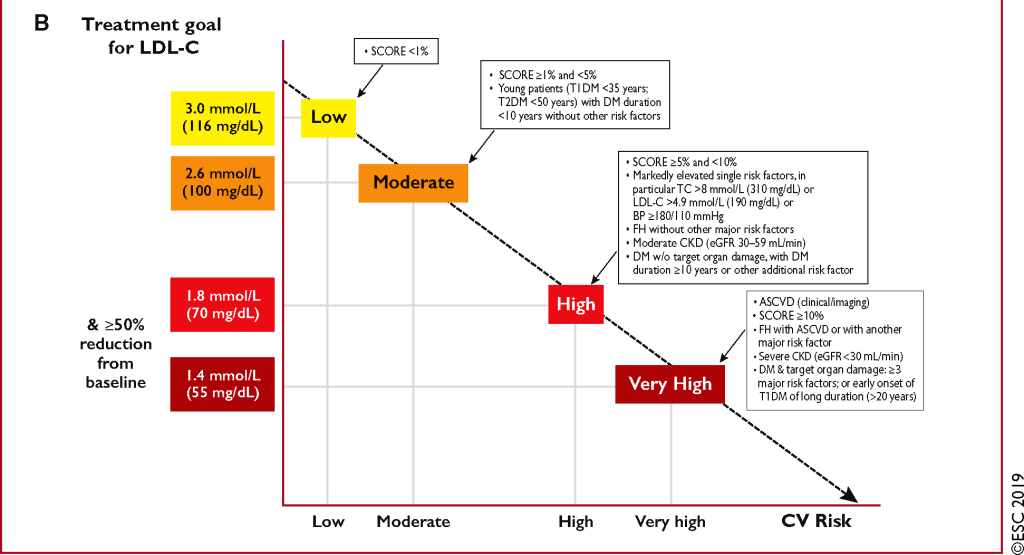
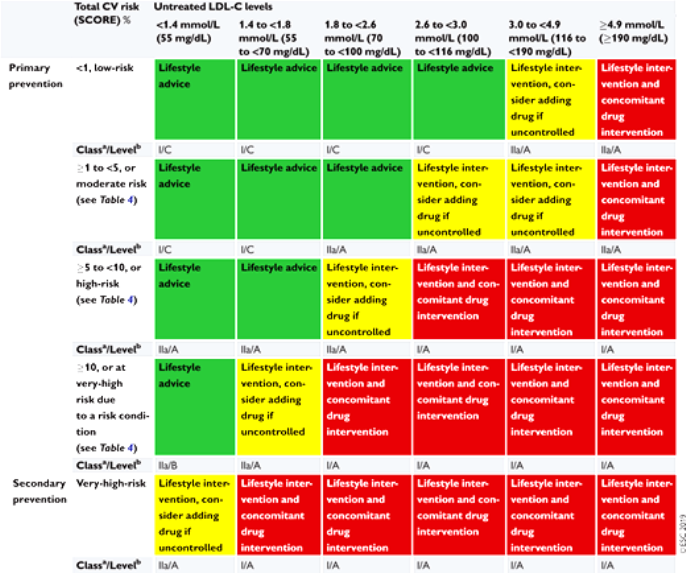
Οι τελευταίες Ευρωπαϊκές οδηγίες, του 2019 αναφέρουν για το στόχο μείωσης της LDL:
α1) Σε πολύ ψηλό κίνδυνο (είτε αν υπάρχει κάποια από τις καταστάσεις που αναφέρθηκαν πιο πάνω είτε σε κίνδυνο > 10% με το HeartScore) πρέπει να μειωθεί κάτω από 55 mg/dL
(ή πρέπει να μειωθεί περισσότερο από 50% η LDL χοληστερίνη, αν ο στόχος των 55 mg/ dL δεν μπορεί να επιτευχθεί).
α2) Αν ο κίνδυνος είναι >10% και επιπλέον συμβεί δεύτερο αγγειακό επεισόδιο (οποιοδήποτε) στα επόμενα 2 χρόνια, ενώ παίρνει τη μέγιστη ανεκτή δόση Στατίνης, η LDL πρέπει να μειωθεί κάτω από 40 mg/dL.
β) Σε ψηλό κίνδυνο (κίνδυνος από 5% ως 10% με το HeartScore ή πολύ αυξημένο έναν παράγοντα κινδύνου) πρέπει να μειωθεί κάτω από 70 mg/dL.
γ) Σε μέτριο κίνδυνο (κίνδυνος από 1% ως 5% με το HeartScore) πρέπει να μειωθεί κάτω από 100 mg/dL.
δ) Σε χαμηλό κίνδυνο (κίνδυνος < 1% με το HeartScore) πρέπει να μειωθεί κάτω από 116 mg/dL !!
Η ΦΑΡΜΑΚΕΥΤΙΚΗ ΘΕΡΑΠΕΙΑ
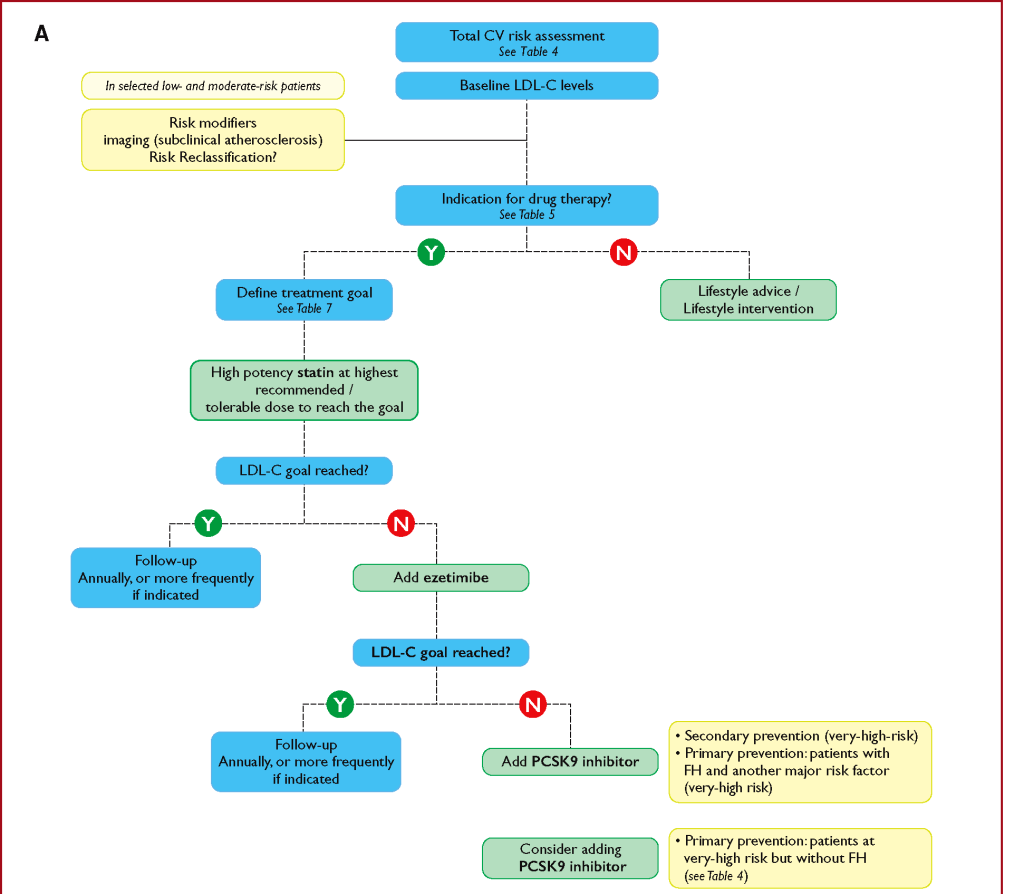
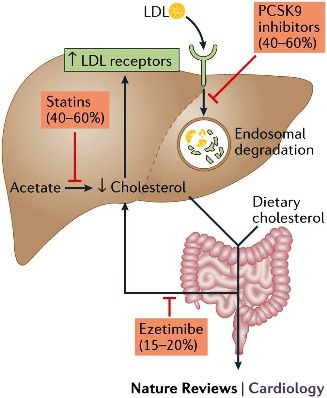
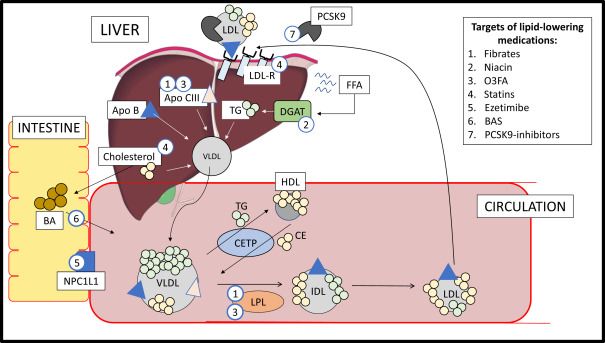
Η φαρμακευτική θεραπεία γίνεται με την χορήγηση Στατινών. Αν αυτές δεν επαρκούν στην μέγιστη τους δόση, προστίθεται και Εζετιμίμπη. Επίσης έχουμε τα παλιότερα φάρμακα δεσμευτές χολικών αλάτων (BAS), τη Νιασίνη και τα νεότερα φάρμακα, τους αναστολείς του ενζύμου PCSK9.
ΟΙ ΣΤΑΤΙΝΕΣ
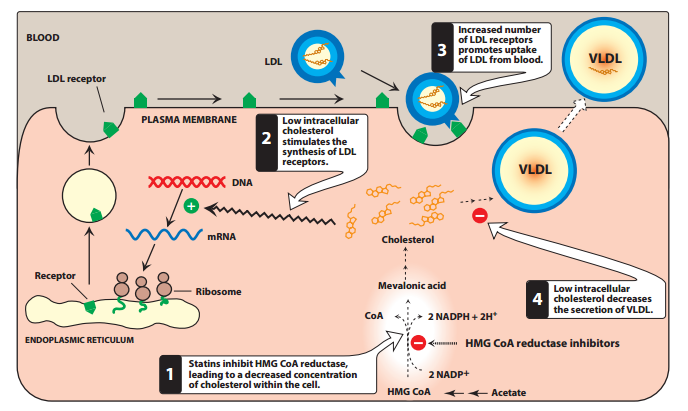
Οι Στατίνες είναι φάρμακα που εμποδίζουν την δράση του ενζύμου HMG-CoA reductase, έτσι εμποδίζεται η παραγωγή ενδοκυττάριας χοληστερίνης στο ήπαρ.
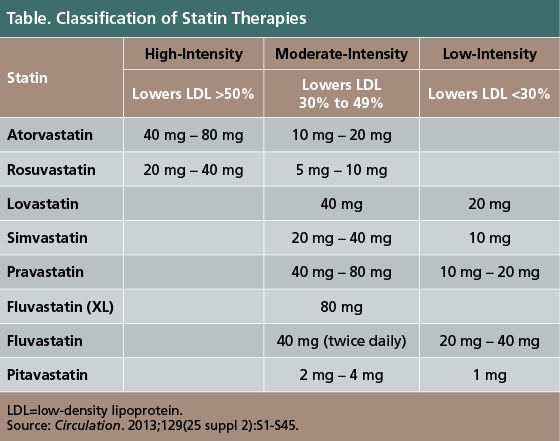
Οι Στατίνες είναι δύο ειδών, οι μεγάλης ισχύος και οι μέτριας ισχύος.
Μεγάλης ισχύος είναι η Atorvastatin (π.χ. Lipitor) σε δόση 40-80mg και η Rosuvastatin (π.χ. Crestor) σε δόση 20-40 mg.
Μέτριας ισχύος είναι η Simvastatin (π.χ. Zocor) 20–40 mg, η Pravastatin (π.χ. Pravachol) 40 mg, η Lovastatin (π.χ. Mevacor) 40 mg, η Fluvastatin (π.χ. Lescol) XL 80 mg και η Pitavastatin (π.χ. Livazo) 2–4 mg.
ΠΑΡΕΝΕΡΓΕΙΕΣ ΣΤΑΤΙΝΩΝ
Η Αμερικανική Καρδιολογική Εταιρία (ΑΗΑ), εξέδωσε τον Δεκέμβριο του 2018 μια δήλωση για τις παρενέργειες των Στατινών:
https://www.ahajournals.org/doi/pdf/10.1161/ATV.0000000000000073
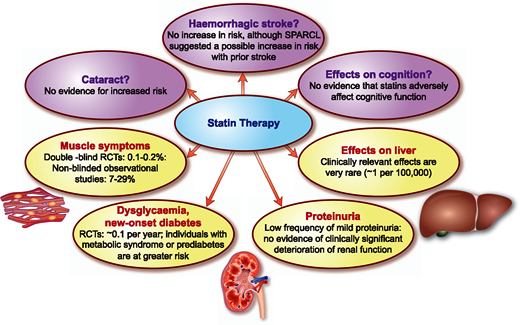
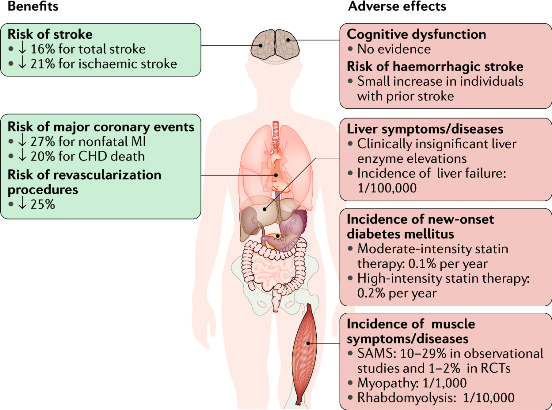
Οι Στατίνες μπορεί να προκαλέσουν μυαλγίες, αύξηση των ηπατικών ενζύμων, αύξηση της CPK από πρόκληση βλάβης στους μυς, όπως και σπάνια Σ. Διαβήτη.
Προκαλούν εμφάνιση νέου διαβήτη σε 1/1000/έτος (σε μεγαλύτερο ποσοστό αν υπάρχει προδιαβήτης ή μεταβολικό σύνδρομο).
Δεν σταματούμε όμως την Στατίνη, γιατί το όφελος που προκαλεί από την μείωση των καρδιαγγειακών επεισοδίων, είναι πολύ μεγαλύτερο από τον κίνδυνο δημιουργίας Σ.Δ. από αυτήν.
[ Άλλη μετα-ανάλυση έδειξε ότι 1 άτομο/500/έτος πρωτοεμφανίζει Σ.Δ. ιδίως σε μεγάλες ηλικίες και σε πολύ μεγάλες δόσεις (π.χ. Atorvastatin ή Simvastatin 80 mg). ]
https://academic.oup.com/eurheartj/article/39/27/2526/4987130 (2018)
Δεν επηρεάζουν τις γνωστικές λειτουργίες, την νεφρική λειτουργία, δεν προκαλούν καταρράκτη.
Σε ασθενείς με Εγκεφαλο-αγγειακή βλάβη πιθανώς αυξάνουν την αιμορραγία στον εγκέφαλο, όμως επειδή μειώνουν πολύ τον κίνδυνο αθηροθρομβωτικού εγκεφαλικού, τα συνολικά εγκεφαλικά είναι πολύ μειωμένα.
# Παρά την αναγγελία του FDA του 2012 για πιθανό κίνδυνο μείωσης των νοητικών- γνωστικών λειτουργιών σε ανθρώπους που λαμβάνουν Στατίνη, οι τελευταίες μελέτες για το θέμα αναφέρουν ότι παρά την ύπαρξη μερικών σπάνιων περιπτώσεων (case reports), οι Στατίνες συγκρινόμενες με ψευδοφάρμακο, ΔΕΝ προκαλούν αυτήν την παρενέργεια. (Υπ’ όψιν ότι ίσως οι Στατίνες προστατεύουν από τη νόσο του Alzheimer.)
Μια νέα μελέτη σε ανθρώπους 70-90 ετών, επιβεβαιώνει ότι οι Στατίνες δεν μειώνουν τις νοητικές λειτουργίες, στα 6 χρόνια παρακολούθησης.
http://www.onlinejacc.org/content/74/21/2554
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4483758/
https://alzres.biomedcentral.com/…/10.1186/s13195-017-0237-y
http://www.acc.org/…/sun-445pmet-hope-3-the-effect-of-bp-an…
https://www.aafp.org/afp/2017/0201/p151.html
# Αυξάνουν τα ηπατικά ένζυμα σε ποσοστό περίπου 1.2%, χωρίς καμιά κλινική σημασία. Η Ιδιοσυγκρασιακή βλάβη του ήπατος είναι εξαιρετικά σπάνια (1:100.000) και δεν γνωρίζουμε αν ευθύνονται οι Στατίνες γι’ αυτήν.
https://academic.oup.com/eurheartj/article/39/27/2526/4987130
Για περισσότερες πληροφορίες για το ήπαρ και τις Στατίνες, πατήστε εδώ.
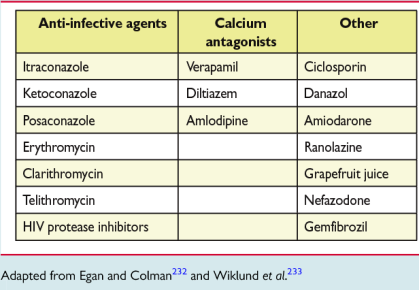
Προσοχή χρειάζεται όταν συγχορηγείται Στατίνη (εκτός της Πραβαστατίνης, Ροσουβαστατίνης και Πιταβαστατίνης) με ορισμένα άλλα φάρμακα (που δρουν στο κυτόχρωμα P450 3A4) γιατί αυξάνεται ο κίνδυνος παρενεργειών από αυτήν.
Ο πιο κάτω πίνακας δείχνει τα φάρμακα που μαζί με Στατίνη αυξάνουν τον κίνδυνο μυοπάθειας.
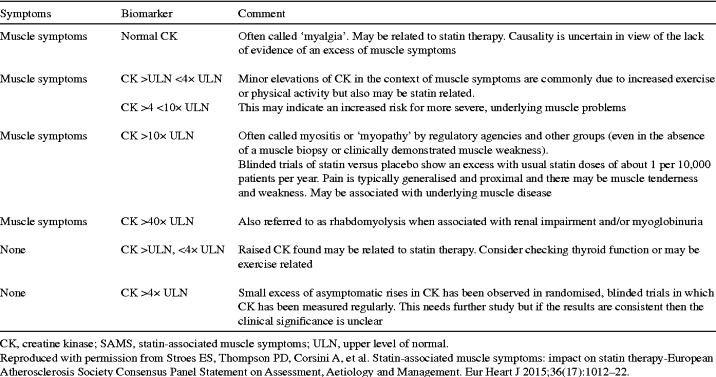
Μυοπάθεια από Στατίνες (με αύξηση της CK > 10πλάσιο του ανώτερου φυσιολογικού ορίου) εμφανίζεται σε 1/1.000-10.000/έτος.
Οι μυαλγίες (SAMS– Statin Associated Muscle Symptoms) εμφανίζονται σε 5% με τη μέγιστη δόση της Ατορβαστατίνης (80 mg) στους 6 μήνες σε διπλές τυφλές μελέτες (χωρίς να επηρεάζεται η μυϊκή δύναμη) και με μικρή αύξηση της CK, κατά 20 μονάδες.
https://academic.oup.com/eurheartj/article/36/17/1012/2465952
Δεν διακόπτουμε τη Στατίνη παρά μόνο αν τα ηπατικά ένζυμα ξεπεράσουν το τριπλάσιο της ανώτερης φυσιολογικής τιμής ή η CPK ξεπεράσει το 5πλάσιο (?) της ανώτερης φυσιολογικής τιμής. Σε μυαλγίες μπορεί να μειώσουμε τη δόση ή να δοκιμάσουμε άλλη Στατίνη.
Η EZETIMIBE
Η Εzetimibe (Ezetrol) έχει ήπια δράση, εμποδίζοντας την είσοδο χοληστερίνης από το έντερο στο αίμα.
Μια μελέτη, η IMPROVE-IT έδειξε ότι σε ασθενείς μετά από έμφραγμα, η προσθήκη εζετιμίμπης, στην Simvastatin των 40 mg, μειώνει επιπλέον την LDL, κατά 17 mg/dL και τα καρδιαγγειακά επεισόδια κατά 2%, χωρίς όμως κανένα όφελος στην συνολική θνητότητα.
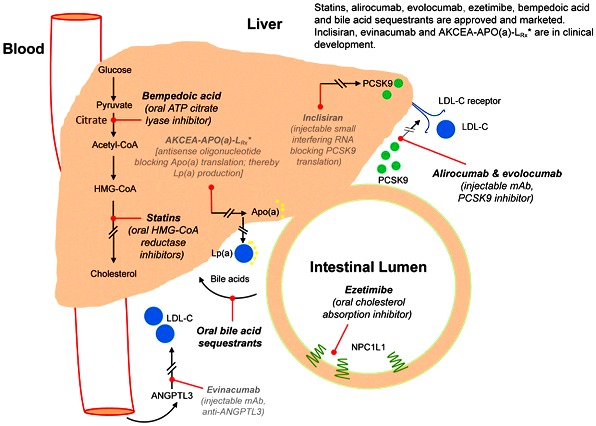
ΟΙ ΑΝΑΣΤΟΛΕΙΣ ΤΟΥ ΕΝΖΥΜΟΥ PCSK9
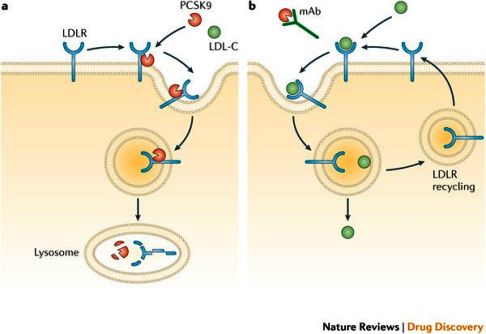
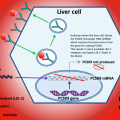
Πρόσφατα κατασκευάστηκαν 2 φάρμακα μονοκλωνικά αντισώματα – αναστολείς του ενζύμου PCSK9, η Alirocumab (Praluent της εταιρίας Sanofi) και η Evolocumab (Repatha της εταιρίας Amgen).
Αυτά τα φάρμακα αυξάνουν τους διαθέσιμους υποδοχείς LDL χοληστερίνης (που ανακυκλώνονται) στην επιφάνεια των ηπατοκυττάρων, οπότε απομακρύνεται περισσότερη LDL χοληστερίνης από το αίμα.
Το επιτυγχάνουν μέσω αναστολής του ενζύμου PCSK9 (που καταστρέφει τους υποδοχείς LDL χοληστερίνης).
Περισσότερα για τους αναστολείς του ενζύμου PCSK9 μπορείτε να δείτε σε άλλο άρθρο της ιστοσελίδας.
ΟΙ ΑΜΕΡΙΚΑΝΙΚΕΣ ΟΔΗΓΙΕΣ ΓΙΑ ΤΟ ΠΟΣΟ ΙΣΧΥΡΗ ΣΤΑΤΙΝΗ ΠΡΕΠΕΙ ΝΑ ΔΟΘΕΙ, ΑΝΑΛΟΓΑ ΜΕ ΤΗΝ ΚΑΘΕ ΠΕΡΙΠΤΩΣΗ
Οι Αμερικανικές οδηγίες δεν χρησιμοποιούν τιμές στόχους για τη Χοληστερίνη, αλλά αναφέρουν την ισχύ της Στατίνης που πρέπει να δοθεί, ανάλογα με την περίπτωση.
Έτσι βάσει των Αμερικανικών οδηγιών, πριν να αποφασίσει ο γιατρός για τον κάθε άνθρωπο, αν πρέπει να χορηγήσει και ποιας ισχύος Στατίνη, πρέπει να υπολογίσει- εκτιμήσει τον κίνδυνο που διατρέχει για έμφραγμα μυοκαρδίου ή για αγγειακό εγκεφαλικό επεισόδιο.
Το 2016 η Αμερικανική Καρδιολογική Εταιρία (AHA) εξέδωσε έναν επικαιροποιημένο υπολογιστή κινδύνου, τον ASCVD Risk Calculator.
Το εργαλείο αυτό του υπολογισμού του κινδύνου υπολογίζει τα Καρδιαγγειακά επεισόδια (θανατηφόρα και μη) στην επόμενη 10ετία, ισχύει για ηλικίες 40 ως 79 ετών και εξαρτάται πολύ από την ηλικία.
Το 2018 εκδόθηκαν νέες Οδηγίες από την Αμερική. Αυτές φαίνονται σε άλλο άρθρο της ιστοσελίδας.
Τα κυριότερα σημεία τους:
# Ο θεμέλιος λίθος για την μείωση της αυξημένης LDL χοληστερίνης είναι οι αλλαγές στην διατροφή, στην άσκηση και στην μείωση του σωματικού βάρους (Υγιεινο- διαιτητικές αλλαγές).
Ο πιο πάνω πίνακας στηρίζεται στον Αμερικανικό Υπολογιστή Κινδύνου.
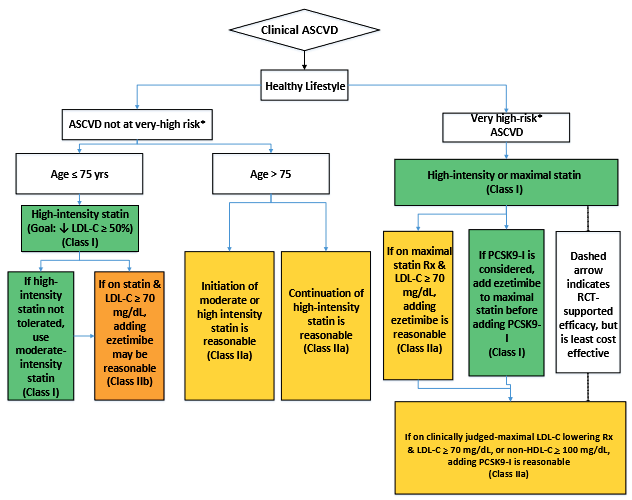
Α) ΔΕΥΤΕΡΟΠΑΘΗΣ ΠΡΟΛΗΨΗ
Δευτεροπαθής πρόληψη σημαίνει ότι αν υπάρχει ήδη κλινική Αθηρωματική νόσος, να μειώσουμε τον κίνδυνο για (νέο) εγκεφαλικό ή έμφραγμα ή θάνατο από αυτά.
Υπάρχουσα κλινική αθηρωματική νόσος είναι:
Η Στεφανιαία νόσος (οξύ στεφανιαίο σύνδρομο, παλιό έμφραγμα, στηθάγχη, τοποθέτηση stent, εγχείρηση bypass) ή θρομβωτικό εγκεφαλικό επεισόδιο (μόνιμο ή παροδικό) ή στένωση καρωτίδων ή περιφερική αρτηριοπάθεια ή ανεύρυσμα αορτής :
# Σε όλους με κλινική Αθηρωματική νόσο, χορηγείται Ισχυρή Στατίνη. (Αν υπάρξουν παρενέργειες αλλάζουμε σε μέτριας ισχύος. Αν > 75 ετών μέτρια ή ισχυρήΣτατίνη)
# Σε όσους παραμένει η LDL > 70 mg/dL, παρά το ότι λαμβάνουν τη μέγιστη ανεκτή δόση Στατίνης, προσθέτουμε Εζετιμίμπη (π.χ. Ezetrol).
# Σε όσους είναι πολύ υψηλού κινδύνου*, αν με τη διπλή θεραπεία (Στατίνη +Εζετιμίμπη) δεν μειωθεί η LDL < 70 mg/dL, προσθέτουμε επιπλέον και αναστολέα του ενζύμου PCSK9 (τριπλή θεραπεία).
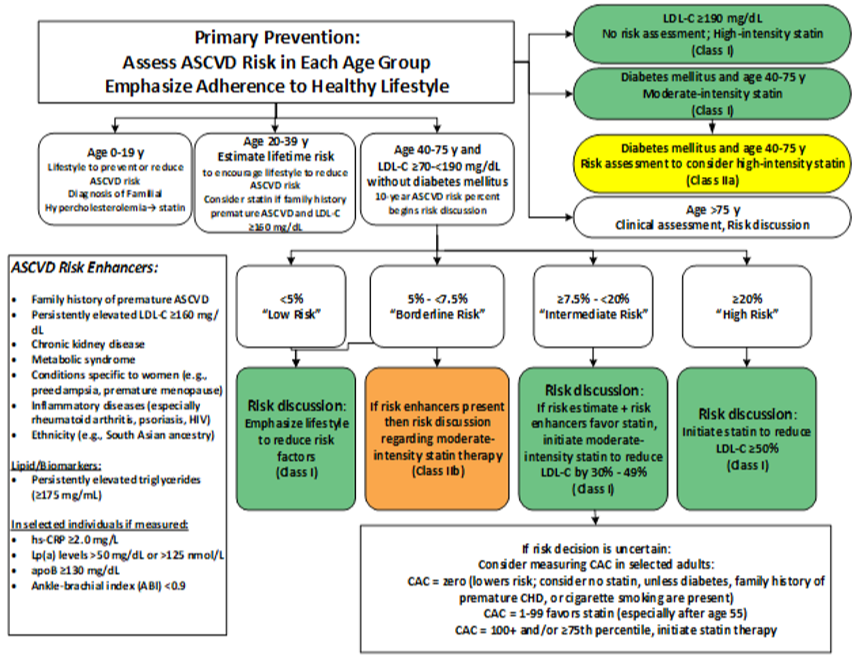
Β) ΠΡΩΤΟΓΕΝΗΣ ΠΡΟΛΗΨΗ
Χορηγείται Στατίνη:
1) Σε LDL ≥190 mg/dL (Σε ηλικίες > 20-75 ετών/ Χορήγηση της μέγιστης ανεκτής δόσης Στατίνης. Αν με αυτήν δεν επιτευχθεί μείωση της LDL, μεγαλύτερη από 50%, προσθέτουμε Εζετιμίμπη).
2) Σε ηλικίες 40 to 75 ετών που έχουν LDL >70 !! mg/dL, και υπάρχει:
i) Σ. Διαβήτης άσχετα από τον 10ετή κίνδυνο.
(Αν συνυπάρχουν επιπλέον παράγοντες κινδύνου, χορηγείται ισχυρή Στατίνη / Αν ο 10ετής κίνδυνος είναι > 20% και η μείωση της LDL είναι μικρότερη από 50% με την μέγιστη ανεκτή δόση Στατίνης, προσθέτουμε και Εζετιμίμπη.)
ii) Υψηλός 10ετή Καρδιαγγειακός Κίνδυνος
(αφορά ηλικίες 40 ως 79 ετών και υπολογίζεται στην ακόλουθη διεύθυνση:
http://static.heart.org/riskcalc/app/index.html#!/baseline-risk)
α) Αν ο 10ετής κίνδυνος είναι >20%
β) Αν ο 10ετής κίνδυνος είναι 7.5-20% (μέσος κίνδυνος) και συνυπάρχουν ενισχυτικοί παράγοντες κινδύνου**.
Στην τελευταία περίπτωση, αν εξακολουθεί να υπάρχει αμφιβολία για τη χορήγηση ή μη Στατίνης, χρησιμοποιούμε το CAC score (η ποσότητα ασβεστίου που υπάρχει στις στεφανιαίες αρτηρίες).
Σε CAC score: “0”, δεν χορηγείται Στατίνη, εκτός και αν ο άνθρωπος Καπνίζει ή έχει Σ. Διαβήτη ή έχει Οικογενειακό ιστορικό πρόωρου εμφράγματος ή εγκεφαλικού(σε 1ου βαθμού συγγενή, για άντρα < 55, για γυναίκα < 65 ετών).
Σε CAC score: 1-99, χορηγείται Στατίνη ιδίως αν > 55 ετών.
Σε CAC score: > 100, χορηγείται Στατίνη.
ΠΡΩΤΟΓΕΝΗΣ ΠΡΟΛΗΨΗ ΣΕ ΑΝΘΡΩΠΟΥΣ > 75 ΕΤΩΝ
# Σ’ αυτούς πρέπει να ζυγίζονται το όφελος και η πιθανή ζημιά, και να λαμβάνονται υπ’ όψιν οι συνυπάρχουσες παθήσεις, όπως και οι προτιμήσεις του ενδιαφερομένου ανθρώπου.
# Σε ανθρώπους >75 ετών με LDL > 70 (!!) mg/dL η έναρξη μέτριας ισχύος Στατίνης μπορεί να είναι αιτιολογημένη (Οδηγία τύπου ΙΙβ. Το όφελος είναι λίγο μεγαλύτερο από τον κίνδυνο).
Αν όμως το CAC είναι “0” τότε δεν χορηγείται Στατίνη.
# Σε ανθρώπους >75 ετών αν συνυπάρχει Σ. Διαβήτης η έναρξη μέτριας ισχύος Στατίνης μπορεί να είναι αιτιολογημένη (Οδηγία τύπου ΙΙβ).
# Αν στην πορεία έχουμε μείωση σωματικών ή νοητικών λειτουργιών ή μειωθεί το προσδόκιμο επιβίωσης, μπορεί να είναι αιτιολογημένη η διακοπή της Στατίνης.
[Οι Αγγλικές οδηγίες αναφέρουν για το θέμα:
α) Για ηλικίες μέχρι 85 ετών Με ή χωρίς Διαβήτη: Χορηγούμε Στατίνη (π.χ. Atorvastatin 20 mg) αν ο 10ετής κίνδυνος, είναι > 10%, βάσει του Αγγλικού εργαλείου υπολογισμού κινδύνου (για ηλικίες 25- 84 ετών) https://qrisk.org/2017/index.php
β) Για ηλικίες > 85 ετών, (με ή χωρίς Διαβήτη) : Σκεφτόμαστε Στατίνη (π.χ. Atorvastatin 20 mg) αν ο 10ετής κίνδυνος, είναι > 10% (πιθανώς προσφέρεται μείωση κινδύνου του μη θανατηφόρου εμφράγματος).
Μια πρόσφατη μελέτη παρατήρησης έδειξε μείωση των θανάτων κατά 25% με τη χορήγηση Στατίνης σε 6.8 χρόνια, σε πρωτογενή πρόληψη για ανθρώπους > 75 ετών.
https://jamanetwork.com/journals/jama/article-abstract/2767861
ΠΡΩΤΟΓΕΝΗΣ ΠΡΟΛΗΨΗ ΣΕ ΝΕΟΥΣ, 20 TO 39 ΕΤΩΝ
Α) Υγιεινο- διαιτητικές αλλαγές πρωταρχικά.
Β) Στατίνη χορηγείται:
1) Σε οικογενειακό ιστορικό πρόωρου καρδιαγγειακού επεισοδίου
2) Σε LDL >160 mg/dL
3) Σε ύπαρξη Σ. Διαβήτη είτε με μεγάλη διάρκεια (> 10 χρόνια αν είναι τύπου ΙΙ / > 20 χρόνια σε τύπου Ι) είτε αν υπάρχει Νεφρική βλάβη (μικρολευκωματινουρία > 30 mg/24ωρο ή eGFR < 60 mL/min) ή Αμφιβληστροειδοπάθεια ή Νευροπάθεια ή Διαλείπουσα χωλότητα με ABI <0.9.
Λεπτομέρειες των νέων Οδηγιών από την Αμερική (2018) φαίνονται σε άλλο άρθρο της ιστοσελίδας.
Η ΜΗ ΦΑΡΜΑΚΕΥΤΙΚΗ ΘΕΡΑΠΕΙΑ ΤΗΣ ΑΥΞΗΜΕΝΗΣ ΧΟΛΗΣΤΕΡΙΝΗΣ
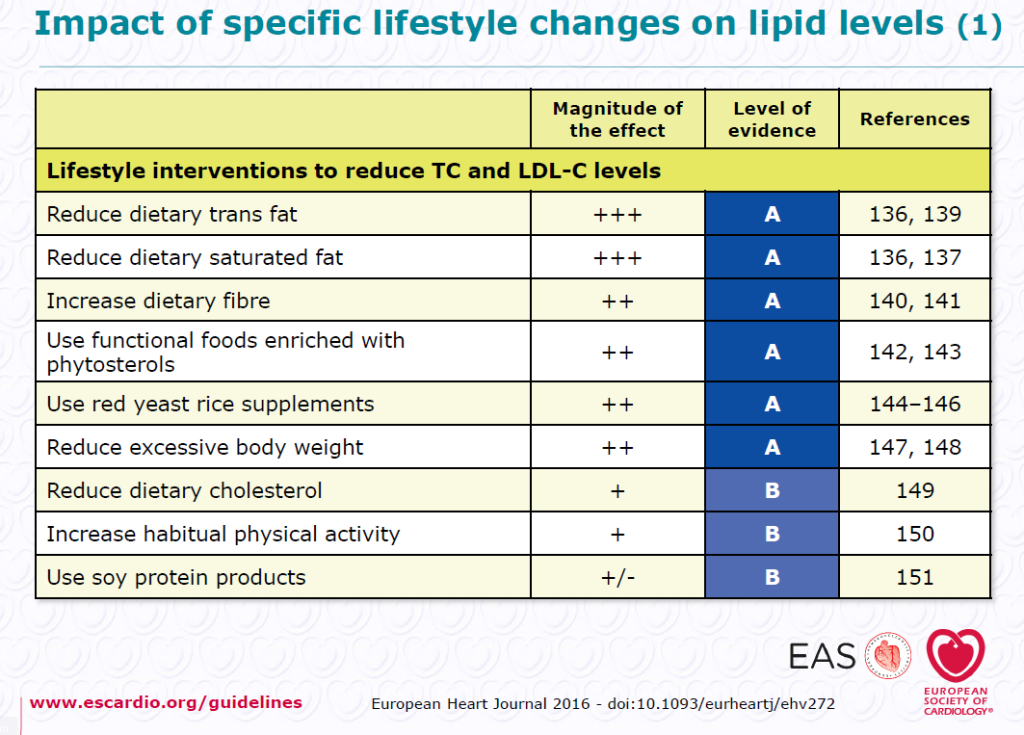
Ο θεμέλιος λίθος για την μείωση-θεραπεία της αυξημένης LDL χοληστερίνης είναι οι αλλαγές στην διατροφή, στην άσκηση και στην μείωση του σωματικού βάρους.
ΟΙ ΑΛΛΑΓΕΣ ΣΤΗΝ ΔΙΑΙΤΑ
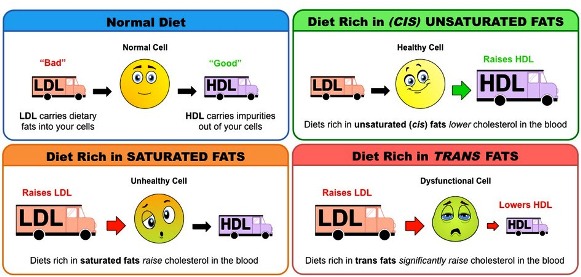
Περισσότερο ένοχη από την κατανάλωση χοληστερίνης, είναι η κατανάλωση κεκορεσμένων και trans λιπαρών, από τα οποία το ήπαρ μας παράγει αυξημένη ποσότητα χοληστερίνης.
Θα πρέπει λοιπόν να μειωθεί η πρόσληψη χοληστερίνης, κεκορεσμένων λιπαρών οξέων και Trans λιπαρών.
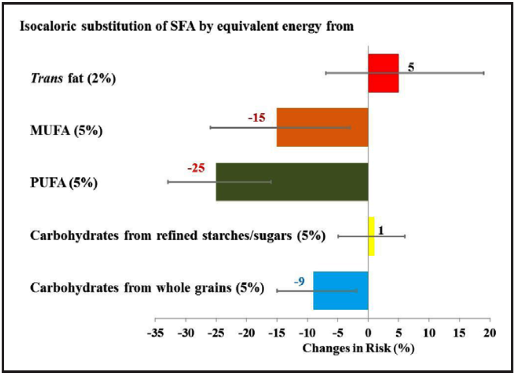
Έτσι η ενέργεια από τα Κεκορεσμένα Λιπαρά οξέα πρέπει να αντικατασταθεί με ενέργεια από τα Πολυακόρεστα και Μονοακόρεστα λιπαρά, όπως και από Σύνθετους Υδατάνθρακες.
Τα κεκορεσμένα υπάρχουν στο μοσχάρι, αρνί, χοιρινό, κατσίκι, στην πέτσα των πουλερικών, στο τυρί και στα υπόλοιπα πλήρη γαλακτοκομικά, στο βούτυρο,την κρέμα γάλακτος κλπ.
Επίσης το λάδι από καρύδα και φοινίκια είναι κεκορεσμένο και πρέπει να αποφεύγεται.
Οι τελευταίες Αμερικανικές οδηγίες (2013 AHA/ACC Guideline on Lifestyle Management to Reduce Cardiovascular Risk) συνιστούν μείωση των θερμίδων που προσλαμβάνονται με τα κεκορεσμένα λιπαρά (SFA) στο 5-6% των ολικών θερμίδων(αν πρέπει να μειωθεί η LDL Χοληστερίνη) και μηδενισμό των θερμίδων από τα ΤRANS λιπαρά.
https://www.ahajournals.org/doi/pdf/10.1161/01.cir.0000437740.48606.d1
Π.χ. αν οι θερμίδες που χρειάζεται κάποιος είναι 2000/ημέρα, μόνο μέχρι 120 θερμίδες πρέπει να λαμβάνονται από τα SFA, άρα μέχρι 15 γραμμάρια SFA μπορούν να καταναλώνονται (1 γραμμάριο λίπους = 8 θερμίδες).
[Ένα εργαλείο στο διαδίκτυο βοηθά να υπολογιστούν οι ανάγκες σε θερμίδες, ανάλογα με την ηλικία το ύψος και το βάρος:
https://www.calculator.net/calorie-calculator.html# (Πατούμε το Metric Units)]
Η αντικατάσταση τους θα γίνει με Πολυακόρεστα λιπαρά οξέα (PUFA π.χ. αραβοσιτέλαιο, σησαμέλαιο, φυστικέλαιο / αυτά περιέχουν κυρίως n-6, linoleic acid) και Μονοακόρεστα λιπαρά οξέα (MUFA, π.χ. ελαιόλαδο / αυτά περιέχουν κυρίως oleic acid).
Η αντικατάσταση των κεκορεσμένων λιπαρών με PUFA μειώνει τις Καρδιαγγειακές παθήσεις κατά 30%, που είναι περίπου όσο και η μείωση από τη χορήγηση Στατινών.
Μερική αντικατάσταση της ενέργειας από τα κεκορεσμένα λιπαρά, μπορεί να γίνει και με ενέργεια από σύνθετους υδατάνθρακες (κυρίως σπόρους ΧΩΡΙΣ αφαίρεση του περιβλήματος τους όπως δημητριακά ολικής αλέσεως και το καστανό – αναποφλοίωτο ρύζι) και φυτικές ίνες.
Αν τα κεκορεσμένα λιπαρά αντικατασταθούν από χαμηλής ποιότητας υδατάνθρακες όπως λευκό ψωμί, αποφλοιωμένο ρύζι ή πατάτες δεν υπάρχει όφελος στις καρδιαγγειακές παθήσεις.
Η ΧΟΛΗΣΤΕΡΙΝΗ ΤΗΣ ΔΙΑΤΡΟΦΗΣ
Στα 2/3 των ανθρώπων η κατανάλωση φαγητών με Χοληστερίνη (διατροφική) προκαλεί μείωση της απορρόφησης χοληστερίνης από το έντερο, μείωση της παραγωγής χοληστερίνης από το ήπαρ (ενδογενής) και αύξηση της αποβολή της μέσω της χολής, οπότε δεν υπάρχει μεταβολή της ολικής χοληστερίνης, της LDL και της HDL στο αίμα.
Στο υπόλοιπο 1/3 των ανθρώπων, αυξάνονται ελαφρά τόσο η LDL όσο και η HDL στο αίμα όμως ο λόγος LDL/HDL (δείκτης δημιουργίας αθηρωματικών πλακών, φυσιολογικός <2.5) παραμένει σχεδόν αμετάβλητος.
Γνωρίζουμε ότι η χοληστερίνη της διατροφής δεν είναι όσο επιβλαβής θεωρούνταν παλιότερα.
Μέχρι πρόσφατα υπήρχε όριο κατανάλωσης της Χοληστερίνης για όλους στα 300 mg/ημέρα.
Ισχύει το όριο των 300 mg/ημέρα και σήμερα, αν έχουμε Υπερχοληστεριναιμία, Στεφανιαία νόσο, Στένωση καρωτίδων, Αποφρακτική αρτηριοπάθεια κάτω άκρων και Σ. Διαβήτη (ή άλλους παράγοντες κινδύνου όπως Κάπνισμα, Υπέρταση).
Για τους υπόλοιπους υγιείς ανθρώπους, η κατανάλωση Χοληστερίνης αφέθηκε ελεύθερη, όμως είναι σπουδαίο να μην το παρακάνουμε στην κατανάλωση της
Πηγές χοληστερίνης είναι τα ζωικά τρόφιμα. Πρέπει να αποφεύγονται οι κρόκοι των αυγών, τα τυριά, τα πλήρη γαλακτοκομικά, το χοιρινό, το αρνί, τα εντόσθια και ιδίως το μυαλό, τα αλλαντικά, τα γλυκά που περιέχουν βούτυρο, κρέμα γάλακτος και άλλα. Πληροφορίες για την ύπαρξη χοληστερίνης στα φαγητά υπάρχουν στην διεύθυνση:
http://ndb.nal.usda.gov/ndb/search/list
ΤΑ TRANS ΛΙΠΑΡΑ
Τα Trans λιπαρά οξέα είναι κυρίως τα υδρογονωμένα λάδια (π.χ. στερεοποιημένη μαργαρίνη- η υγρή μαργαρίνη περιέχει λιγότερα Trans).
Αυτά πρέπει να αποφεύγονται τελείως γιατί και αυξάνουν την LDL χοληστερίνη και μειώνουν την HDL χοληστερίνη.
Να σημειωθεί ότι πολλά φαγάδικα χρησιμοποιούν, δυστυχώς, για τηγάνισμα αυτά τα λιπαρά οξέα. Επίσης πρέπει να ελέγχουμε τις ετικέτες των έτοιμων τροφίμων, και να διαλέγουμε όσα αναγράφουν ότι περιέχουν “0” trans λιπαρά οξέα και “0” υδρογονωμένα λάδια.
ΦΑΓΗΤΑ ΠΟΥ ΠΡΕΠΕΙ ΝΑ ΑΥΞΗΘΟΥΝ
Πρέπει να αυξηθεί η πρόσληψη ελαιολάδου, πλήρων δημητριακών ιδίως κριθαριού και βρόμης, φρούτων και λαχανικών, οσπρίων, άψητων και ανάλατων ξηρών καρπών, θαλασσινών και γαλακτοκομικών με “0” λιπαρά.
Συστήνεται η λήψη φυτικών στερολών, 2 γραμμαρίων/ημέρα. Αυτές υπάρχουν στους άψητους και ανάλατους ξηρούς καρπούς, στο σουσάμι, στις ελιές, στον ηλιόσπορο κλπ.
Επίσης συστήνεται η πρόσληψη φυτικών ινών, που είναι άπεπτοι υδατάνθρακες. Η πρόσληψη τους θα πρέπει να είναι μεγαλύτερη από 40 γραμμάρια ημερησίως, από τα οποία τα μισά πρέπει να προέρχονται από διαλυτές φυτικές ίνες. Οι τελευταίες βρίσκονται κυρίως στο ψύλλιο, στα φασόλια, στις φακές, τα μπιζέλια, τον αρακά, τα κρεμμύδια, τα αμύγδαλα, τα δαμάσκηνα, τα πορτοκάλια, τα μήλα, τα αχλάδια και άλλα. Οι φυτικές ίνες καθυστερούν την απορρόφηση της γλυκόζης και μειώνουν την απορρόφηση των λιπών.
Η ΑΣΚΗΣΗ
Επιβάλλεται βάδισμα τουλάχιστον 20 χιλιομέτρων την εβδομάδα με ρυθμό περίπου 5 χιλιομέτρων την ώρα, διαιρεμένων σε 3 τουλάχιστον φορές.
Η ΑΠΩΛΕΙΑ ΣΩΜΑΤΙΚΟΥ ΒΑΡΟΥΣ
Επιβάλλεται η απώλεια τουλάχιστον του 7% του βάρους, στον υπέρβαρο