ΝΕΑ ΦΑΡΜΑΚΑ ΓΙΑ ΔΙΑΒΗΤΙΚΟΥΣ ΜΕ ΚΑΡΔΙΑΓΓΕΙΑΚΗ ΠΑΘΗΣΗ

Ενημερώθηκε στις 5/9/2019
Πρόσφατα το Αμερικανικό Κολέγιο Καρδιολογίας (ACC) εξέδωσε νέες οδηγίες για τη θεραπεία των Διαβητικών τύπου 2 που παρουσιάζουν ταυτόχρονα Αθηρωματική Καρδιαγγειακή πάθηση.
http://www.onlinejacc.org/content/early/2018/11/23/j.jacc.2018.09.020
Επίσης και η Αμερικανική Διαβητολογική Εταιρία (ADA) μαζί με την Ευρωπαϊκή Εταιρία μελέτης του Διαβήτη (EASD) εξέδωσαν πρόσφατα νέες οδηγίες για τη θεραπεία των Διαβητικών τύπου 2.
http://care.diabetesjournals.org/content/41/12/2669
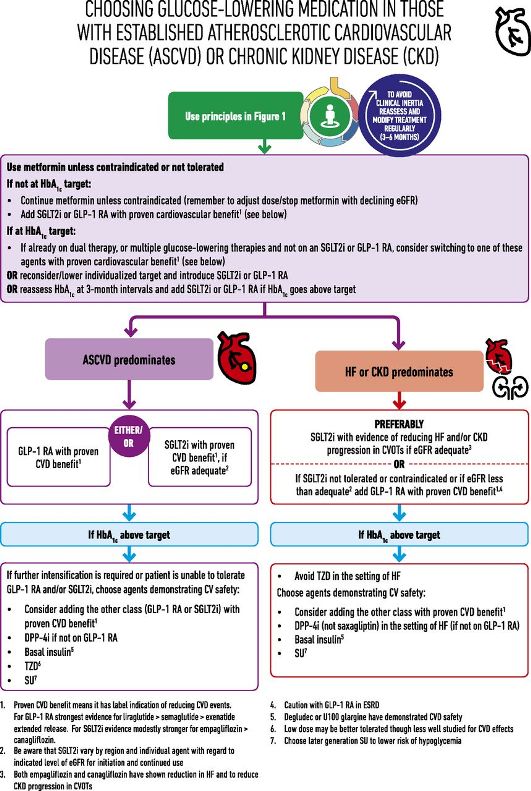
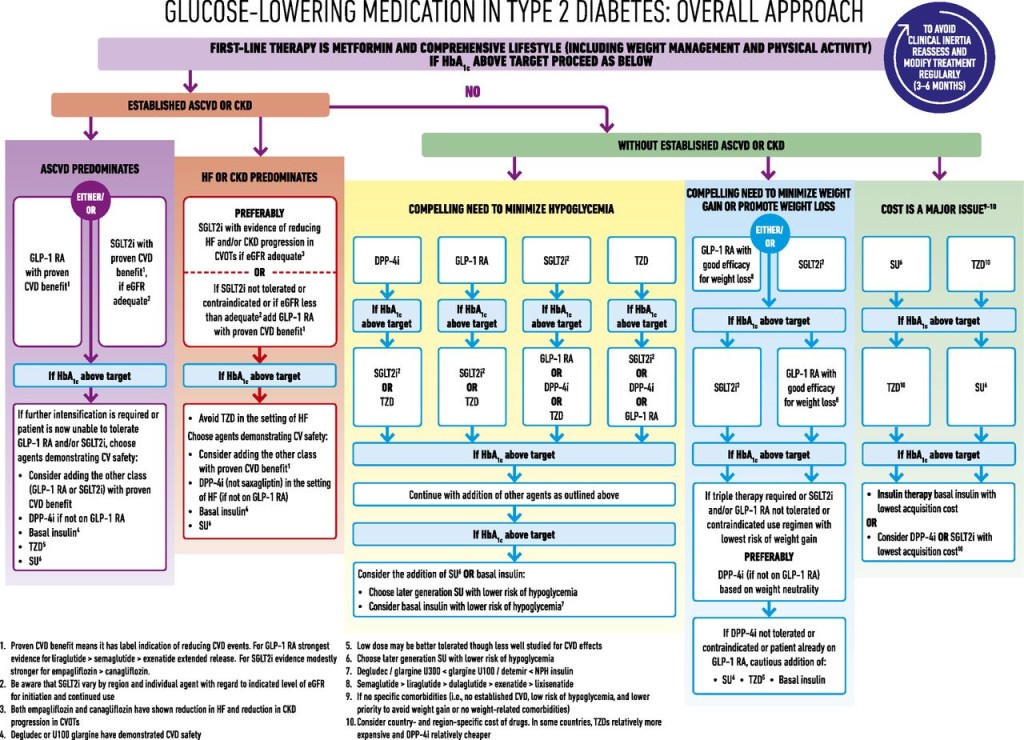
# Και οι δυο οδηγίες προτιμούν σε όσους έχουν αθηρωματική καρδιαγγειακή πάθηση ή Καρδιακή Ανεπάρκεια ή Νεφρική Ανεπάρκεια σαν 2ο φάρμακο (μετά την Metformin), τους αναστολείς SGLT2 (προς το παρόν την Empagliflozin – Jardiance) ή τους αγωνιστές του υποδοχέως του GLP-1 (προς το παρόν την Liraglutide – Victoza).
# Αν στις πιο πάνω παθήσεις χρειάζονται 3 φάρμακα για τη μείωση του σακχάρου, χορηγούνται η Metformin + η Empagliflozin + η Liraglutide.
ΟΙ ΥΓΙΕΙΝΟ-ΔΙΑΙΤΗΤΙΚΕΣ ΑΛΛΑΓΕΣ
# Πρωταρχικής σημασίας είναι οι υγιεινο-διαιτητικές αλλαγές: Υγιεινή δίαιτα, συχνή άσκηση, απώλεια βάρους και επίσης η μείωση των άλλων παραγόντων κινδύνου (της LDL χοληστερίνης, η μείωση της πίεσης σε περίπτωση υπέρτασης, η διακοπή του καπνίσματος).
(Για τη μείωση της LDL Χοληστερίνης και την υπέρταση στους διαβητικούς τύπου 2, δες πιο κάτω.)
# Υγιεινή δίαιτα για τους διαβητικούς είναι οι λιγότεροι υδατάνθρακες (40-45% των συνολικών θερμίδων) και η αποφυγή τροφίμων ψηλού γλυκαιμικού δείκτη.
# Γενικά η καλύτερη δίαιτα είναι η παλιά καλή Μεσογειακή διατροφή της Κρήτης και άλλων νησιών μας.
ΤΑ ΦΑΡΜΑΚΑ
# Πρώτο φάρμακο είναι η Metformin (πχ. Glucophage), για τους περισσότερους με Διαβήτη 2.
(Η Μετφορμίνη χορηγείται στη μισή δόση αν το eGFR είναι μεταξύ 30 και 45 ml/min και απαγορεύεται αν υπάρχει βαρειά νεφρική ανεπάρκεια με eGFR <30 mL/min. Κατά τη χορήγηση της απαιτείται συχνός έλεγχος της Βιταμίνης Β12.)
Όμως στις τελευταίες οδηγίες, του 2019, της Ευρωπαϊκής Καρδιολογικής Εταιρίας (ESC) και της Ευρωπαϊκής Εταιρίας Μελέτης του Διαβήτη (EASD), αυτό αλλάζει.
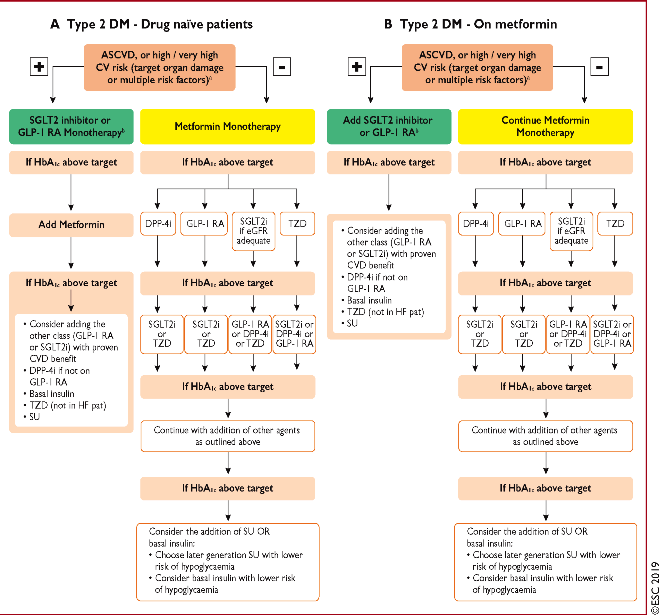
Έτσι αναφέρεται σε αυτές ότι σε ανθρώπους με ψηλό /πολύ ψηλό καρδιαγγειακό κίνδυνο και σε ανθρώπους με αθηρωματική καρδιαγγειακή νόσο που πρωτοεμφανίζεται Σ. Διαβήτης, το πρώτο φάρμακο που χορηγείται είναι αναστολέας SGLT2 ή αγωνιστής του υποδοχέως του GLP-1 και αν χρειαστεί (αν η Hb A1c παραμένει >7%), τότε προστίθεται Μετφορμίνη.
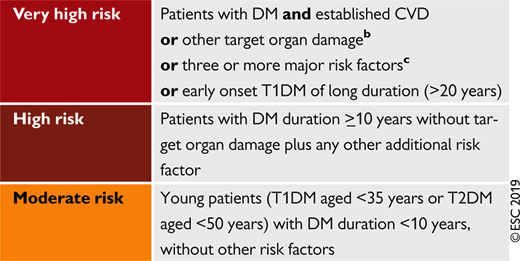
b = Πρωτεΐνουρία, Νεφρική Βλάβη με eGFR <30 mL/min, Υπερτροφία αριστερής κοιλίας, Αμφιβληστρειδοπάθεια / c = Μεγάλη ηλικία, Υπέρταση, Υπερχοληστεριναιμία, Κάπνισμα, Παχυσαρκία / DM = Σ. Διαβήτης / T1DM = Σ. Διαβήτης τύπου 1
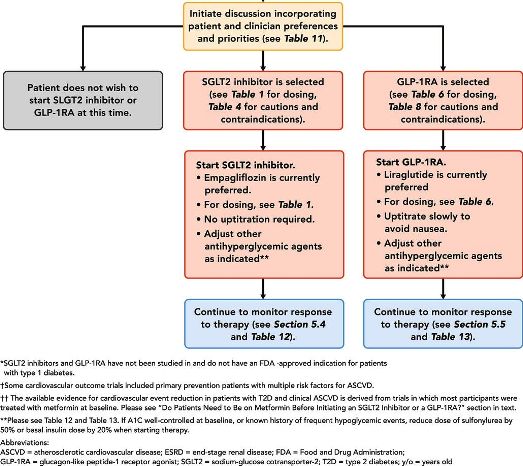
# Σαν 2ο φάρμακο, αν ήδη λαμβάνεται Μετφορμίνη και αν μετά από 3 μήνες δεν έχουμε την επιθυμητή τιμή Hb A1C <7%, για όσους έχουν αθηρωματική καρδιαγγειακή νόσο (CVD) προτιμούνται οι αναστολείς SGLT2 (κυρίως η Empagliflozin – Jardiance και δευτερευόντως η Canagliflozin – Invokana) ή οι αγωνιστές του υποδοχέως του GLP-1 (κυρίως η Liraglutide – Victoza και δευτερευόντως η Semaglutide – Ozempic).
Το καρδιαγγειακό όφελος των πιο πάνω φαρμάκων δεν φαίνεται να σχετίζεται με τη μείωση του Σακχάρου του αίματος που προκαλούν.
# Σαν 2ο φάρμακο, για όσους έχουν Νεφρική ανεπάρκεια (CKD) ή Καρδιακή Ανεπάρκεια (HF) με ή χωρίς CVD, χορηγείται αναστολέας SGLT2 (ίδιος με τους πιο πάνω) και αν αυτός αντενδείκνυται (π.χ. σε GFR < 45 ml/min) χορηγείται αγωνιστής του υποδοχέως του GLP-1 (ίδιος με τους πιο πάνω).
[Αυτά τα φάρμακα τα ξεκινούμε με μικρή δόση και αυξάνουμε σταδιακά. π.χ. η Empagliflozin σε αρχική δόση 10 mg από το στόμα ανά ημέρα και αργότερα 25 mg την ημέρα και η Liraglutide σε αρχική δόση 0.6 mg υποδορίως την ημέρα και αυξάνουμε προοδευτικά σε 1.8 mg την ημέρα.]
(Περισσότερα για τους αναστολείς SGLT2 δες σε άλλο άρθρο της ιστοσελίδας. Για τους αγωνιστές του υποδοχέως του GLP-1 δες πιο κάτω)
# Αν χρειάζεται και 3ο φάρμακο (μετά από άλλους 3 μήνες) για μείωση της Hb A1C, μπορούν να συγχορηγηθούν αναστολέας SGLT2 με αγωνιστή του υποδοχέως του GLP-1.
* Η Empagliflozin είναι ο μόνος (προς το παρόν) αναστολέας SGLT2 που είναι εγκεκριμένος από το FDA για μείωση του κινδύνου του Καρδιαγγειακού θανάτου σε ενήλικες με Διαβήτη τύπου 2 και Καρδιαγγειακή πάθηση.
* Η Liraglutide είναι ο μόνος (προς το παρόν) αγωνιστής του υποδοχέως του GLP-1 που είναι εγκεκριμένος από το FDA για μείωση του κινδύνου του Καρδιαγγειακού θανάτου και του εμφράγματος σε ενήλικες με Διαβήτη τύπου 2 και Καρδιαγγειακή πάθηση.
* Καρδιαγγειακή πάθηση είναι: H Στεφανιαία Νόσος, το Έμφραγμα του μυοκαρδίου, το Αγγειακό Εγκεφαλικό Επεισόδιο, η ύπαρξη αποφρακτικής αρτηριοπάθειας των κάτω άκρων, η στένωση των έσω καρωτίδων (και η ύπαρξη ανευρύσματος της θωρακικής ή κοιλιακής αορτής).
ΓΕΝΙΚΑ ΣΕ ΔΙΑΒΗΤΙΚΟΥΣ
# Σε όσους χρειάζεται και άλλη μείωση της Hb A1C, και σχεδιάζεται να δοθεί ενέσιμο φάρμακο, προτιμάται αρχικά αγωνιστής του υποδοχέως του GLP-1 και όχι Ινσουλίνη.
# Ινσουλίνη θα χορηγηθεί σε Hb A1C > 10-11% ή σε ύπαρξη συμπτωμάτων υπεργλυκαιμίας (π.χ. πολυουρία, πολυδιψία, πολυφαγία, ανεξήγητη απώλεια βάρους).
# Μεταβολική εγχείρηση συνιστάται σαν θεραπευτική πιθανότητα- επιλογή σε όσους με Διαβήτη 2, έχουν ΔΜΣ (BMI) ≥40.0 kg/m2 ή BMI 35–40 kg/m2 και έχουν συνυπάρχουσες παθήσεις.
Ο ΣΤΟΧΟΣ ΤΗΣ HB A1C
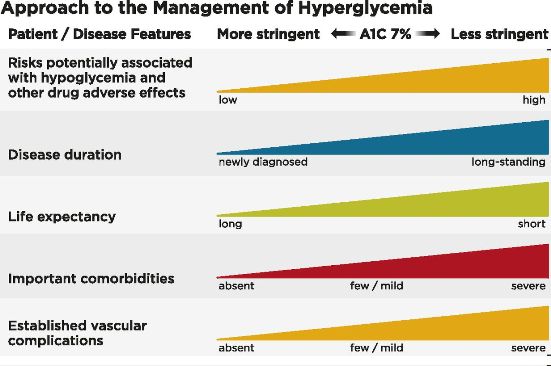
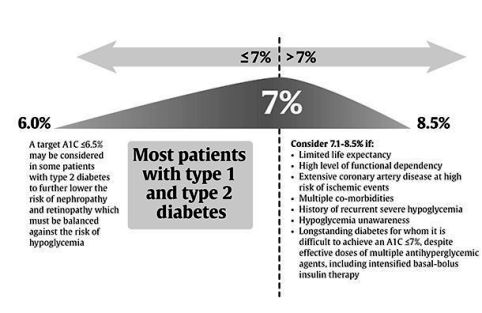
# Κατά την ADA, για του περισσότερους ενήλικες Διαβητικούς 2 (μη εγκύους) με προσδόκιμο επιβίωσης >10 χρόνια, ο στόχος της Hb A1C είναι να κυμαίνεται < 7%.
# Σε ορισμένους, νεώτερους ίσως είναι λογικός στόχος είναι τιμή <6.5%, αν δεν δημιουργείται υπογλυκαιμία ή άλλες παρενέργειες από τα φάρμακα, αν ο διαβήτης είναι πρόσφατος, αν υπάρχει μεγάλο προσδόκιμο επιβίωσης, αν δεν υπάρχουν καρδιαγγειακές παθήσεις.
# Για ηλικιωμένους υψηλού κινδύνου (περιορισμένο προσδόκιμο ζωής, προχωρημένες μικρο- και μακροαγγειακές βλάβες, βαρειές συνυπάρχουσες παθήσεις, διαβήτης από πολλά χρόνια) λογικός στόχος είναι τιμή < 8%.
# Το τριχοειδικό σάκχαρο (8ωρης) νηστείας πρέπει να κυμαίνεται από 80 ως 130 mg/dL. (το τριχοειδικό σάκχαρο νηστείας συνήθως είναι κατά 10% ψηλότερο από το φλεβικό σάκχαρο νηστείας).
Η ΜΕΙΩΣΗ ΤΗΣ LDL ΧΟΛΗΣΤΕΡΙΝΗΣ ΣΕ ΔΙΑΒΗΤΙΚΟΥΣ
Α) Σύμφωνα με τις AACE/ACE
# Όσοι έχουν μόνο Διαβήτη, χωρίς άλλους παράγοντες κινδύνου θεωρούνται υψηλού κινδύνου και θα πρέπει να έχουν LDL Χοληστερίνη <100 mg/dL.
# Αν έχουν και έναν ή περισσότερους παράγοντες κινδύνου, θεωρούνται πολύ υψηλού κινδύνου και θα πρέπει να έχουν LDL Χοληστερίνη <70 mg/dL.
# Όσοι έχουν Διαβήτη και είχαν Έμφραγμα, Ισχαιμικό Εγκεφαλικό ή χρόνια Νεφροπάθεια 3ου– 4ου σταδίου, θεωρούνται εξαιρετικά υψηλού κινδύνου και θα πρέπει να έχουν LDL Χοληστερίνη <55 mg/dL.
https://www.aace.com/sites/all/files/diabetes-algorithm-executive-summary.pdf]
Β) Σύμφωνα με τις AHA/ACC
# Για πρωτογενή πρόληψη σε Διαβητικούς 40 ως 75 ετών με LDL Χοληστερίνη >70 mg/dL, ξεκινά Στατίνη μέτριας ισχύος και αν υπάρχουν και άλλοι παράγοντες κινδύνου, ξεκινά Στατίνη μεγάλης ισχύος.
Για >75 ετών το όφελος είναι ελαφρώς μεγαλύτερο του κινδύνου για έναρξη Στατίνης, αν όμως λαμβάνουν ήδη Στατίνη, συνιστάται η συνέχιση της.
# Για δευτερογενή πρόληψη, σε Διαβητικούς ή μη Διαβητικούς.
Σε όλους με κλινική Αθηρωματική νόσο, χορηγείται Ισχυρή Στατίνη. (Αν υπάρξουν παρενέργειες αλλάζουμε σε μέτριας ισχύος. Αν > 75 ετών μέτρια ή ισχυρή Στατίνη)
Σε όσους παραμένει η LDL > 70 mg/dL, παρά το ότι λαμβάνουν τη μέγιστη ανεκτή δόση Στατίνης, προσθέτουμε Εζετιμίμπη (π.χ. Ezetrol).
Σε όσους είναι πολύ υψηλού κινδύνου*, αν με τη διπλή θεραπεία (Στατίνη +Εζετιμίμπη) δεν μειωθεί η LDL < 70 mg/dL, προσθέτουμε επιπλέον και αναστολέα του ενζύμου PCSK9 (τριπλή θεραπεία).
https://www.ahajournals.org/doi/pdf/10.1161/CIR.0000000000000624
ΥΠΕΡΤΑΣΗ ΚΑΙ ΔΙΑΒΗΤΗΣ
Στους Διαβητικούς σύμφωνα με τις τελευταίες οδηγίες της Ευρωπαϊκής Καρδιολογικής Εταιρίας (2018), η αρτηριακή πίεση πρέπει να κυμαίνεται (στόχος) στα 125-135/ 70-80 mm Hg.
Ειδικότερα, για τους Διαβητικούς τους > 65 ετών η αρτηριακή πίεση πρέπει να κυμαίνεται στα 130-140/ 70-80 mm Hg.
https://academic.oup.com/eurheartj/article/39/33/3021/5079119#123461204
ΛΙΓΑ ΓΙΑ ΤΟΥΣ ΑΓΩΝΙΣΤΕΣ ΤΟΥ ΥΠΟΔΟΧΕΩΣ ΤΟΥ GLP-1
# Οι άλλοι αγωνιστές του υποδοχέως του GLP-1 (GLP-1RAs) πέρα από την Liraglutide (ενέσιμο υποδορίως κάθε μέρα) και την Semaglutide, είναι η Exenatide (π.χ. Byetta ή Bydureon), η Lixisenatide (π.χ. Lyxumia) που δεν έδειξαν μείωση των καρδιαγγειακών επεισοδίων.
# Άλλα μέλη της ομάδας είναι η Dulaglutide (Trulicity) και η Albiglutide (π.χ. Eperzan) που μελετούνται για τα καρδιαγγειακά αποτελέσματα τους.
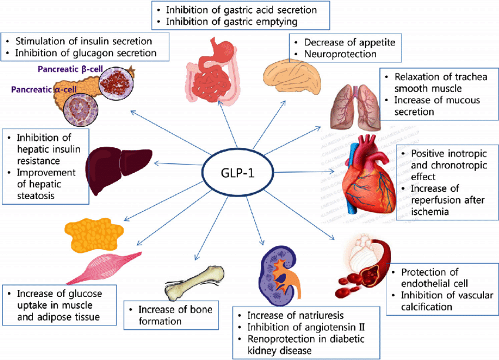
H GLP-1 είναι ορμόνη που εκκρίνεται από το τελικό τμήμα του λεπτού εντέρου και το παχύ έντερο, όταν ληφθεί φαγητό.
H GLP-1 και οι GLP-1RAs μειώνουν το Σάκχαρο του αίματος (κυρίως με αύξηση της έκκρισης Ινσουλίνης από το πάγκρεας), δρουν προστατευτικά στην Καρδιά και τα αγγεία, αυξάνουν την αποβολή Νατρίου και νερού μέσω των νεφρών και επίσης έχουν πολλές άλλες δράσεις σε διάφορα άλλα συστήματα του οργανισμού.
# Οι συχνότερες παρενέργειες των GLP-1RAs είναι η ναυτία, οι εμετοί και οι διάρροιες.
# Η Semaglutide βρέθηκε να αυξάνει την διαβητική αμφιβληστροειδοπάθεια.
# Η Semaglutide ξεκινά με 0.25 mg υποδορίως ανά εβδομάδα και μπορεί να αυξηθεί μέχρι το 1 mg υποδορίως ανά εβδομάδα.
# Η Liraglutide είναι ενέσιμη υποδορίως κάθε μέρα και τα υπόλοιπα είναι ενέσιμα κάθε 7 μέρες.
# Οι GLP-1RAs δεν πρέπει να συγχορηγούνται με οι αναστολείς του DPP-4 (π.χ. Sitagliptin– Januvia, Vildagliptin–Galvus και ότι λήγει σε gliptin).
# Από μόνοι τους οι GLP-1RA δύσκολα προκαλούν υπογλυκαιμία, αν όμως συνδυαστούν με Ινσουλίνη ή Σουλφονυλουρίες (π.χ. Glibenclamide–Daonil, Glimepiride–Solosa), μπορεί να προκληθεί υπογλυκαιμία.