Η ΟΥΡΙΚΗ ΑΡΘΡΙΤΙΔΑ
Ενημερώθηκε την 1η Δεκεμβρίου 2024
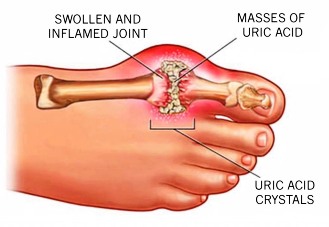
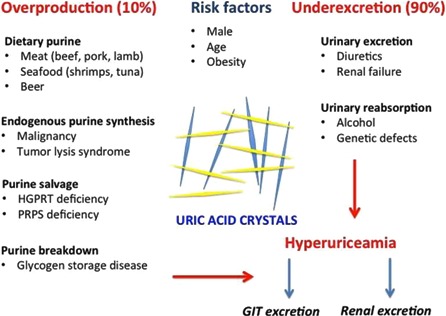
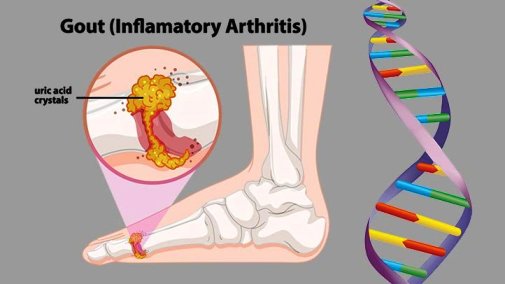
Ουρική αρθρίτιδα (Gout – Ποδάγρα παλιότερα) είναι η φλεγμονή μιας άρθρωσης εξ’ αιτίας εναποθέσεων κρυστάλλων ουρικού οξέως σ’ αυτήν, λόγω επίμονα αυξημένου ουρικού οξέως στο αίμα, πάνω από 6,8 mg/dL (Υπερουριχαιμίας) και γενετικής προδιάθεσης.
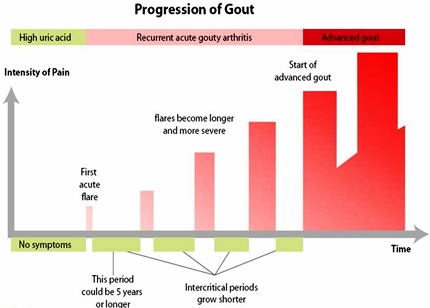
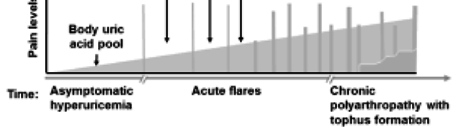
Αυτή αρχικά, συνήθως εμφανίζεται με διαλείπουσες φλεγμονές (πόνος, ερυθρότητα διόγκωση και θερμότητα) μιας αρθρώσεως, συνηθέστερα στη βάση του μεγάλου δακτύλου του ποδιού (ίσως λόγω καταπόνησης και χαμηλότερης θερμοκρασίας) και μακρές περιόδους υφέσεων χωρίς κανένα σύμπτωμα.
Όσο περνούν τα χρόνια τα επεισόδια φλεγμονής εμφανίζονται συχνότερα και ίσως συμβαίνουν σε περισσότερες αρθρώσεις μέχρι που τελικά γίνεται χρόνια ουρική αρθρίτιδα με τόφους.
Εκτός από το μεγάλο δάκτυλο του ποδιού (μεταταρσο-φαλαγγική άρθρωση), μπορεί να εμφανιστεί σε άλλη άρθρωση, όπως στο γόνατο, στον καρπό, στα δάκτυλα κλπ.
Η πρώτη προσβολή Ουρικής αρθρίτιδας στους άντρες συνήθως εμφανίζεται μεταξύ 40 και 60 ετών, ενώ στις γυναίκες μετά την εμμηνόπαυση.
Λόγω των επαναλαμβανόμενων φλεγμονών, αυτή θεωρείται χρόνια πάθηση που εμφανίζεται περίπου στο 4.5% των ανδρών και στο 1.5% των γυναικών (όσο αυξάνεται η ηλικία αυξάνεται και η εμφάνιση της. Σε ηλικία άνω των 80 ετών εμφανίζεται μέχρι στο 10% των ανδρών και μέχρι στο 6% των γυναικών).
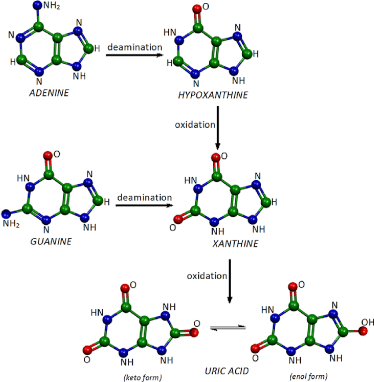
Το αυξημένο ουρικό οξύ κρυσταλλοποιείται όταν η συγκέντρωση του ξεπεράσει το 6.8 mg/dL και οι κρύσταλλοι του εναποτίθενται στις αρθρώσεις, τους συνδέσμους και τους παρακείμενους ιστούς και επίσης στην πύελο του νεφρού (νεφρολιθίαση).
[Οι κρύσταλλοι ουρικού οξέως ενεργοποιούν το NLRP3 inflammasome που προκαλεί αύξηση της Ιντερλευκίνης 1β που είναι αρχική ουσία της φλεγμονής.]
Η διάγνωση της Ουρικής αρθρίτιδας επιβεβαιώνεται (μέθοδος αναφοράς) όταν βρεθούν κρύσταλλοι ουρικού οξέως στο υγρό της άρθρωσης ή στις εναποθέσεις έξω από την άρθρωση. (Υπ’ όψιν ότι κατά τη διάρκεια της κρίσης φλεγμονής, το ουρικό οξύ στο αίμα μπορεί να είναι κάτω από 6.8 mg/dL).
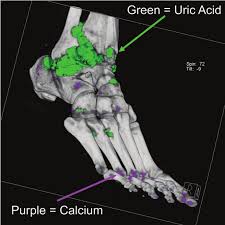
Μπορεί να χρησιμοποιηθούν για τη διάγνωση της ύπαρξης εναποθέσεων κρύσταλλων ουρικού οξέως και η αξονική τομογραφία διπλής ενέργειας – DECT (ευαισθησία 90-100%, ειδικότητα 80%) ή υπερηχογράφημα ή μαγνητική τομογραφία (MRI).
Στις πιο πάνω εικόνες φαίνονται με πράσινο το ουρικό οξύ και με μοβ χρώμα το Ασβέστιο. Με DECT (Dual-Energy Computed Tomography)
Η Ουρική αρθρίτιδα συχνά συνυπάρχει (δεν προκαλεί) με άλλες παθήσεις όπως το μεταβολικό σύνδρομο, τη χρόνια νεφρική ανεπάρκεια, τη στεφανιαία νόσο, την καρδιακή ανεπάρκεια, την αποφρακτική αρτηριοπάθεια των κάτω άκρων, τη στένωση των καρωτίδων και επίσης συνυπάρχει με παράγοντες κινδύνου (Υπέρταση, Υπερχοληστεριναιμία, Σ. Διαβήτη, Κάπνισμα κλπ).
Το πιθανότερο είναι ότι πέρα από την κληρονομικότητα, προκαλούνται όλα από την καθιστική ζωή και την υπερκατανάλωση φαγητών.
Συνεπώς όσοι έχουν Ουρική αρθρίτιδα πρέπει να ελεγχθούν για την ύπαρξη των πιο πάνω παθήσεων και παραγόντων κινδύνου.
Η ΘΕΡΑΠΕΙΑ ΤΗΣ ΟΥΡΙΚΗΣ ΑΡΘΡΙΤΙΔΑΣ
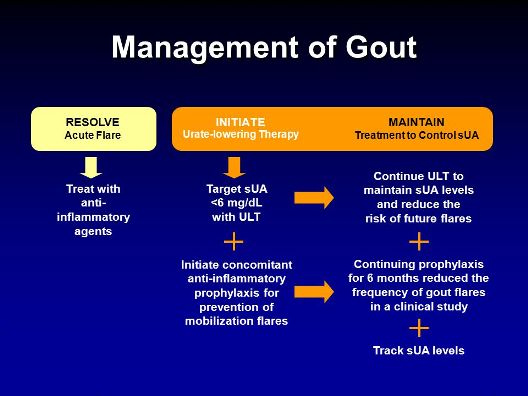
Η θεραπεία αποτελεί έναν συνδυασμό από Υγιεινοδιαιτητικά μέτρα, φάρμακα για την καταπολέμηση της φλεγμονής σε κρίση ουρικής αρθρίτιδας, φάρμακα για πρόληψη νέας κρίσης ουρικής αρθρίτιδας, φάρμακα για μείωση του ουρικού οξέως στο αίμα και καταπολέμηση των αιτίων που αυξάνουν το ουρικό οξύ στο αίμα (π.χ. αποφυγή φαρμάκων που το αυξάνουν).
ΥΓΙΕΙΝΟ-ΔΙΑΙΤΗΤΙΚΗ ΘΕΡΑΠΕΙΑ

Τα Υγιεινο-διαιτητικά μέτρα είναι:
# Το βάρος πρέπει να μειωθεί ανάλογα με το ύψος (ύψος, σε μέτρα, στο τετράγωνο επί 25)
# Πρέπει να γίνεται συχνή άσκηση (π.χ. βάδισμα > 150 λεπτά/ εβδομάδα, με ταχύτητα μέχρι 5 χιλιόμετρα/ ώρα).
# Όσον αφορά τα τρόφιμα που πρέπει να αποφεύγονται αυτά αναγράφονται στο άρθρο για το αυξημένο ουρικό οξύ.
# Επιπλέον συνιστάται η λήψη > 2 λίτρων νερού ημερησίως (αν δεν υπάρχει καρδιακή ανεπάρκεια)
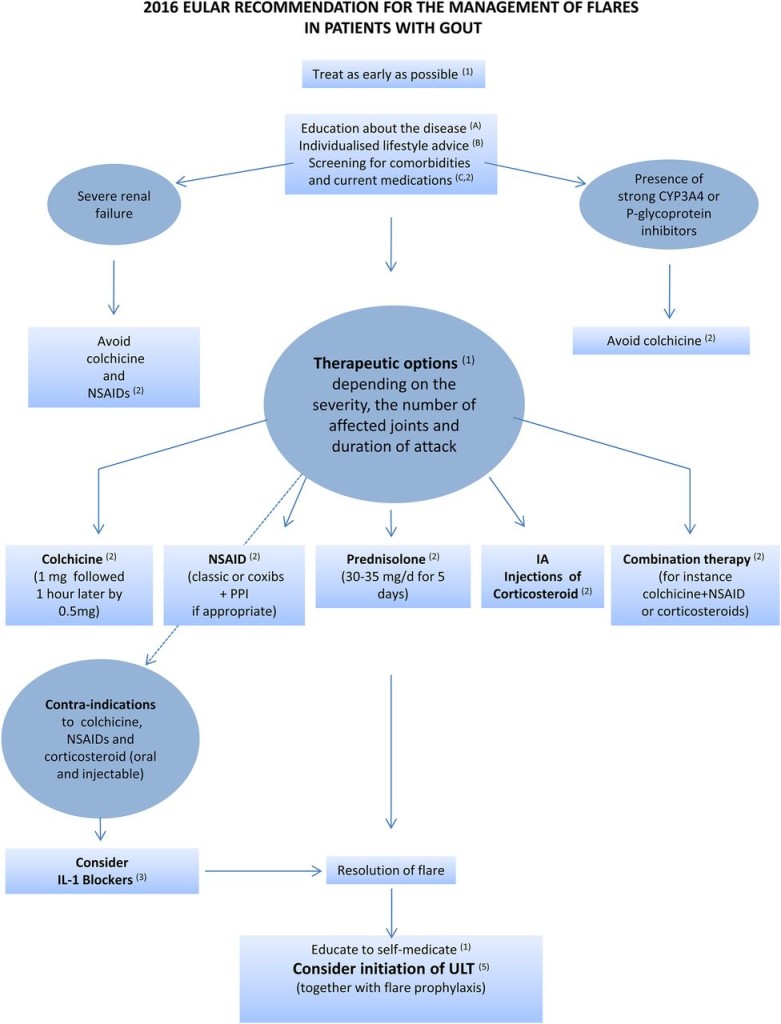
ΦΑΡΜΑΚΕΥΤΙΚΗ ΘΕΡΑΠΕΙΑ ΚΑΤΑ ΤΗΝ ΟΞΕΙΑ ΚΡΙΣΗ ΤΗΣ ΟΥΡΙΚΗΣ ΑΡΘΡΙΤΙΔΑΣ
Η θεραπεία θα ξεκινήσει άμεσα και το είδος της εξαρτηθεί από τις τυχόν αντενδείξεις του κάθε φαρμάκου και ενδεχομένως από την προηγούμενη εμπειρία του ασθενούς.
## Πρώτη επιλογή είναι η άμεση χορήγηση Κολχικίνης (1 mg και μετά από μια ώρα, ακόμη 0.5 mg) και/ ή NSAID (μη στεροειδή αντιφλεγμονώδη) και γαστροπροστατευτικό φάρμακο.
Το NSAID μπορεί να είναι η Naproxen – Naprosyn (500 mg δυο φορές τη μέρα, για 5 μέρες).
Αν ο ασθενής έχει προηγούμενη εμπειρία με τα ανωτέρω φάρμακα, αυτά μπορούν να χρησιμοποιηθούν άμεσα, από τον ίδιο (‘pill in the pocket’).
# Άλλη επιλογή είναι η χορήγηση κορτιζόνης από το στόμα, π.χ. Prednisolone (35 mg/ημέρα για 5 μέρες) ή αναρρόφηση υγρού από την άρθρωση και η έγχυση κορτιζόνης σ’ αυτήν, αν είναι εφικτό.
[Αν ο ασθενής λαμβάνει cyclosporine ή clarithromycin ή verapamil ή ketoconazole, δεν πρέπει να χορηγείται η Κολχικίνη.
Οι COX-2 αναστολείς από τα NSAIDs πρέπει να αποφεύγονται σε στεφανιαία νόσο ή παλιότερο εγκεφαλικό επεισόδιο ή υπέρταση.
Σε βαρειά νεφρική ανεπάρκεια (eGFR < 30 ml/min) αποφεύγεται τόσο η Κολχικίνη όσο και τα NSAIDs.]
# Σε ασθενείς με συχνούς παροξυσμούς ουρικής αρθρίτιδας και αντένδειξη χορήγησης όλων των πιο πάνω φαρμάκων, χορηγείται η Canakinumab (Ilaris), που σταματά τη δράση της Ιντερλευκίνης IL-1β (μια δόση 150 mg, υποδορίως), εφ’ όσον δεν υπάρχει λοίμωξη.
Η Ιντερλευκίνη IL-1β θεωρείται η μητέρα των υπόλοιπων Ιντερλευκινών που σχετίζονται με την πρόκληση φλεγμονής.
ΠΡΟΦΥΛΑΞΗ ΜΕΤΑ ΤΗΝ ΟΞΕΙΑ ΚΡΙΣΗ ΤΗΣ ΟΥΡΙΚΗΣ ΑΡΘΡΙΤΙΔΑΣ ΚΑΙ ΣΕ ΧΟΡΗΓΗΣΗ ΦΑΡΜΑΚΩΝ ΠΟΥ ΜΕΙΩΝΟΥΝ ΤΟ ΟΥΡΙΚΟ ΟΞΥ ΣΤΟ ΑΙΜΑ
Μετά από την κρίση της ουρικής αρθρίτιδας συνιστάται 6μηνη προφύλαξη με μικρή δόση Κολχικίνης (0.5–1 mg/ημέρα). Ο λόγος ίσως είναι ότι οι κρύσταλλοι που διαλύονται, λόγω της θεραπείας που μειώνει το ουρικό οξύ (π.χ. με Αλλοπουρινόλη), μπορεί να δημιουργήσουν νέους κρυστάλλους ουρικού οξέως και νέα κρίση ουρικής αρθρίτιδας.
Αν η Κολχικίνη αντενδείκνυται ή δεν είναι ανεκτή, χορηγείται για 6 μήνες μικρή δόση NSAID, π.χ. Naproxen (250 mg δυο φορές τη μέρα) μαζί με γαστροπροστατευτικό.
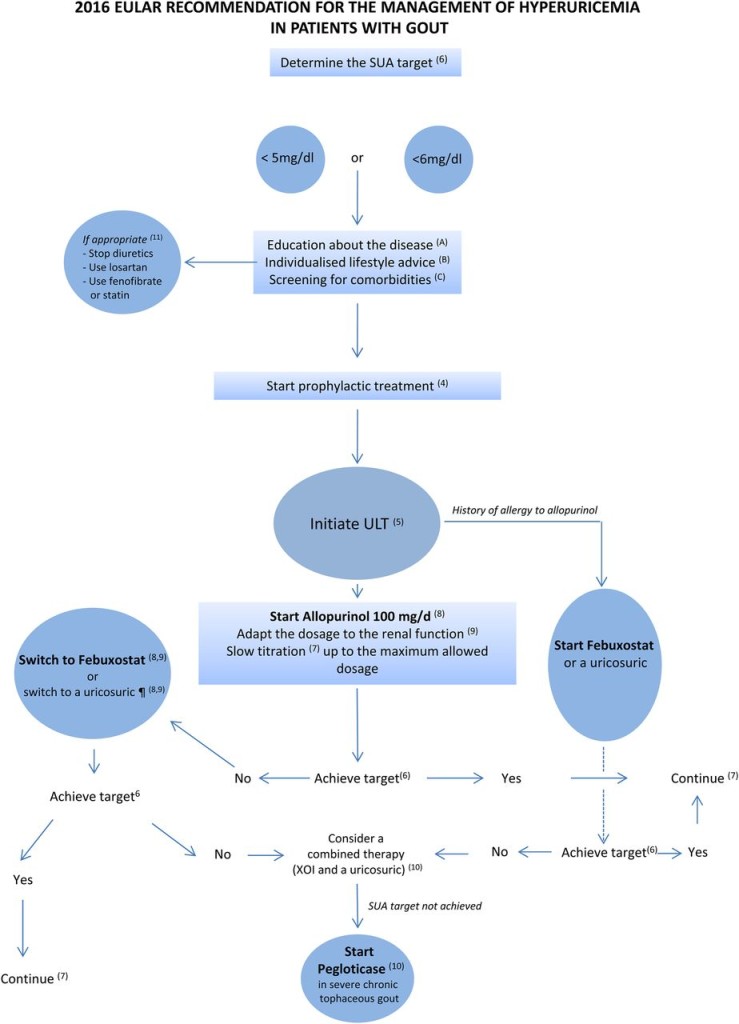
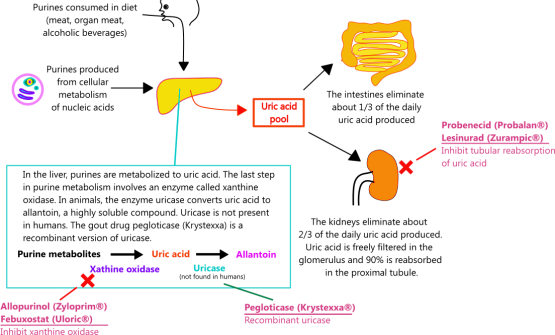
Η ΦΑΡΜΑΚΕΥΤΙΚΗ ΘΕΡΑΠΕΙΑ ΓΙΑ ΤΗΝ ΜΕΙΩΣΗ ΤΟΥ ΟΥΡΙΚΟΥ ΟΞΕΩΣ (ULT)
α) Σε ασυμπτωματική αύξηση του ουρικού οξέως δεν χορηγείται θεραπεία, εκτός ίσως αν αυτό είναι > 12-13 mg/dL για τον άντρα και > 10 mg/dL για την γυναίκα.
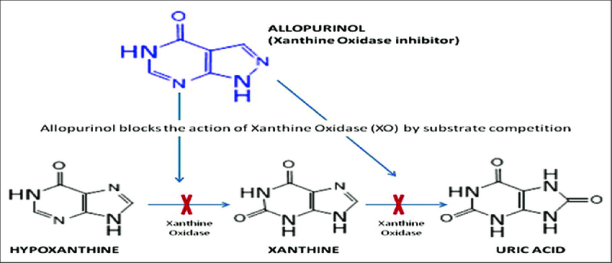
β) Πρώτη επιλογή είναι η χορήγηση Αλλοπουρινόλη (Zyloric, Zylapour) ξεκινώντας με χαμηλή δόση <100 mg/ ημέρα, κατά την κρίση της ουρικής αρθρίτιδας, με στόχο το ουρικό οξύ να μειωθεί κάτω από 6 mg/dL επ’ αόριστον (ή κάτω από 5 mg/dL για βαρύτερες περιπτώσεις).
[Η δόση της μπορεί να φτάσει σιγά, σιγά μέχρι τη δόση 600-800 mg/ημέρα, εφ’ όσον η νεφρική λειτουργία είναι ικανοποιητική, με 100 mg αύξηση ανά 2-4 εβδομάδες.]
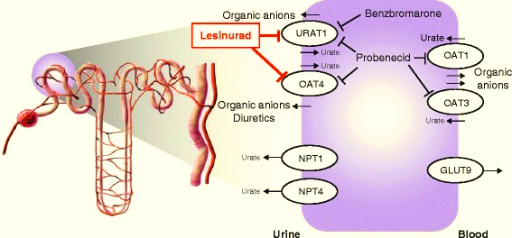
γ) Αν η Αλλοπουρινόλη δεν μπορεί να κατεβάσει όσο χρειάζεται το ουρικό οξύ, προστίθεται και Ουρικοζουρικό φάρμακο, αν δεν υπάρχει ιστορικό νεφρολιθίασης, όπως Benzbromarone, σύμφωνα με τις Ευρωπαικές οδηγίες ή Probenecid ή Lesinurad (Zurampic) ή Sulfinpyrazone.
Τα Ουρικοζουρικά φάρμακα δρουν αυξάνοντας την αποβολή ουρικού οξέως από τα νεφρά. Πάντως τα ούρα ΔΕΝ χρειάζεται να αλκαλοποιούνται , ώστε να μην δημιουργούνται κρύσταλλοι ουρικού οξέως και νεφρολιθίαση.
(Η αλκαλοποίηση γίνεται με τη λήψη Κιτρικού Καλίου (Potassium Citrate) 60 mEq/ημέρα.)
δ) Επόμενη επιλογή είναι η Febuxostat (Adenuric). Υπ’ όψιν ότι αυτή συγκρινόμενη με την Allopurinol, αυξάνει τους καρδιαγγειακούς θανάτους κατά 34%.
ε) Τελευταία επιλογή είναι η Pegloticase (Krystexxa), αν το ουρικό οξύ δεν μπορεί να κατέβει κάτω από 6 mg/dL με κανένα συνδυασμό από τα πιο πάνω φάρμακα στη μέγιστη τους δόση (εφ’ όσον οι κρίσεις είναι 2 ή περισσότερες/έτος ή/και υπάρχουν τόφοι).
[Η ΦΑΡΜΑΚΕΥΤΙΚΗ ΘΕΡΑΠΕΙΑ ΓΙΑ ΤΗ ΜΕΙΩΣΗ ΤΟΥ ΟΥΡΙΚΟΥ ΟΞΕΩΣ ΛΕΠΤΟΜΕΡΩΣ
### Σύμφωνα με τις τελευταίες (2016) οδηγίες του EULAR (European League Against Rheumatism) φαρμακευτική θεραπεία, κυρίως με Αλλοπουρινόλη (π.χ. Zyloric, Zylapour), για τη μείωση του αυξημένου ουρικού οξέως συνιστάται:
α) Σε ύπαρξη επανάληψης κρίσης ουρικής αρθρίτιδας (πάνω από 1/ανά έτος) ή σε συνύπαρξη κρίσης ουρικής αρθρίτιδας με τόφους ή σε συνύπαρξη με νεφρολιθίαση.
β) Σε πρώτη κρίση ουρικής αρθρίτιδας αν:
Ο ασθενής είναι < 40 ετών ή το ουρικό οξύ στο αίμα του είναι > 8 mg/dL ή αν συνυπάρχει ακόμη και ελάχιστη νεφρική βλάβη (με eGFR <90 ml/min) ή αν συνυπάρχει Υπέρταση ή Στεφανιαία νόσος ή Καρδιακή Ανεπάρκεια.
γ) Σε πρώτη κρίση ουρικής αρθρίτιδας ΙΣΩΣ πρέπει να χορηγείται και χωρίς τα πιο πάνω, για να μην αυξηθεί το φορτίο των κρυστάλλων ουρικού οξέως στο σώμα και για πιθανό όφελος στο καρδιαγγειακό σύστημα και στα νεφρά.
### Όμως σύμφωνα με ορισμένους ειδικούς, ίσως πρέπει να χορηγείται θεραπεία (κυρίως Αλλοπουρινόλη) και αν το ουρικό οξύ είναι συνεχώς πάνω από 12-13 mg/dL για τον άντρα και πάνω από 10 mg/dL για τη γυναίκα ακόμη και σε ασυμπτωματικούς.
## Επίσης χορηγείται Αλλοπουρινόλη αν παράγονται αυξημένες ποσότητες ουρικού οξέως οπότε το ουρικό οξύ στα ούρα είναι > 1.1 γραμμάριο στο 24ωρο ή χορηγείται προληπτικά αν πρόκειται να παραχθούν αυξημένες ποσότητες ουρικού οξέως λόγω θεραπείας για Λευχαιμία ή Λέμφωμα κλπ.
# Η έναρξη της θεραπείας μπορεί να γίνει και κατά τη διάρκεια της κρίσης της ουρικής αρθρίτιδας (σύμφωνα με τις Αμερικανικές οδηγίες), εφ’ όσον έχει χορηγηθεί επαρκής αντιφλεγμονώδης θεραπεία, αλλά σύμφωνα με άλλες οδηγίες καλύτερα να περιμένουμε 2 εβδομάδες μετά.
## Ο στόχος της θεραπείας είναι η μόνιμη, εφ’ όρου ζωής, μείωση του Ουρικού οξέως σε τιμή κάτω των 6 mg/dL με σκοπό την διάλυση των κρυστάλλων του ουρικού οξέως.
Σε βαρειά ουρική αρθρίτιδα (συχνές προσβολές ή χρόνια αρθροπάθεια ή συνύπαρξη τόφων) ο στόχος της μείωσης του Ουρικού οξέως είναι κάτω από 5 mg/dL αρχικά, μέχρι την πλήρη διάλυση των κρυστάλλων και μετά κάτω των 6 mg/dL, εφ’ όρου ζωής,
Όταν επιτευχθεί η πλήρης διάλυση τους, δεν επαναλαμβάνονται οι κρίσεις ουρικής αρθρίτιδας και επίσης εξαφανίζονται οι τόφοι.
Δεν επιτρέπεται η μείωση του ουρικού οξέως κάτω από 3 mg/dL (για να αποφευχθούν πιθανές νευροεκφυλιστικές βλάβες στο κεντρικό νευρικό σύστημα).
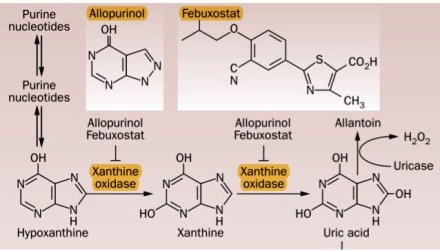
# Η Αλλοπουρινόλη (αναστολέας της οξειδάσης της ξανθίνης) ξεκινά με χαμηλή δόση, 100 mg/ ημέρα, κατά την κρίση της ουρικής αρθρίτιδας και αν το ουρικό οξύ δεν μειωθεί επαρκώς (κάτω από 6 ή κάτω από 5 mg/dL), μπορεί να φτάσει σιγά, σιγά (με 100 mg αύξηση ανά 2-4 εβδομάδες) μέχρι τη δόση 600-800 mg/ημέρα, εφ’ όσον η νεφρική λειτουργία είναι ικανοποιητική (eGFR > 60 ml/min).
Σε μειωμένη νεφρική λειτουργία με eGFR 30-60 ml/min, η μέγιστη δόση δεν πρέπει να ξεπερνά τα 400 mg/ημέρα. [Σε βαρειά νεφρική ανεπάρκεια ΄( eGFR <30 ml/min) ίσως μπορεί να χορηγηθεί σε αρχική δόση 50 mg/ ημέρα και να φτάσει τα 150 mg/ ημέρα.]
Η επιτυχία της Αλλοπουρινόλης φτάνει το 80% για διατήρηση του ουρικού οξέως κάτω από 6 mg/dL.
[Η Αλλοπουρινόλη μπορεί σπάνια, σε 1:1400 ασθενείς/έτος, να προκαλέσει βαρειές αλλεργικές αντιδράσεις καθυστερημένης υπερευαισθησίας που ονομάζονται SCARs (severe cutaneous adverse reactions) με θνητότητα 25%.
Ίσως σε περιπτώσεις μειωμένης νεφρικής λειτουργίας, θα βοηθούσε να γνωρίζουμε αν υπάρχει το αντιγόνο HLA–B*58:01, στον υποψήφιο να λάβει την Αλλοπουρινόλη, ώστε να μην χορηγηθεί αυτή.
Αυτό το αντιγόνο είναι ο κυριότερος παράγοντας κινδύνου για τις SCARs, παρόλο που στους Ευρωπαϊκούς πληθυσμούς δεν είναι συχνό (υπάρχει περίπου στο 1.5%).]
## Αν ο στόχος της μείωσης του ουρικού οξέως < 6 mg/dL ή < 5 mg/dL δεν μπορεί να επιτευχθεί με την μέγιστη δόση της Αλλοπουρινόλης, υπάρχουν 3 επιλογές:
α) Προστίθεται φάρμακο που προκαλεί αποβολή ουρικού οξέως από τα νεφρά (ουρικοζουρικό) ή
β) Σταματά η Αλλοπουρινόλη και χορηγείται μόνο του το ουρικοζουρικό φάρμακο ή
γ) Σταματά η Αλλοπουρινόλη και χορηγείται Febuxostat (Adenuric).
## Προτιμότερη επιλογή είναι η συγχορήγηση Αλλοπουρινόλης και Ουρικοζουρικού φαρμάκου.
## Τα Ουρικοζουρικά φάρμακα
Αυτά μειώνουν την σωληναριακή επαναρρόφηση του ουρικού οξέος (που φυσιολογικά είναι 90%) και είναι η Benzbromarone (σε δόση 50 αρχικά και μέχρι 200 mg/ημέρα), η Probenecid (1–2 g/ημέρα), η Sulfinpyrazone (200-800 mg/ημέρα) και η Lesinurad (Zurampic) (200 mg/ημέρα) που είναι εκλεκτικός αναστολέας. Η τελευταία δεν μπορεί να χορηγηθεί μόνη της και χορηγείται με Αλλοπουρινόλη.
# Τα Ουρικοζουρικά απαγορεύονται σε ιστορικό νεφρολιθίασης ή σε βαρειά νεφρική ανεπάρκεια (eGFR < 30 ml/min).
Τα ούρα πρέπει να αλκαλοποιούνται για να μην δημιουργηθεί νεφρολιθίαση κατά τη χρήση τους (δες πιο πάνω).
## Η τρίτη επιλογή είναι η Febuxostat (Adenuric) που είναι και αυτή αναστολέας της οξειδάσης της ξανθίνης. Λόγω του ότι αυτή μεταβολίζεται και στο ήπαρ (πέρα από την αποβολή της από τα νεφρά) μπορεί να δοθεί και σε βαρύτερη νεφρική ανεπάρκεια (όμως με eGFR > 30 ml/min).
Αυτή ξεκινά με δόση 40 mg ημερησίως και αν σε 14 μέρες δεν υποχωρήσει το ουρικό οξύ κάτω από 6 mg/dL ή κάτω από 5 mg/dL, μπορεί να αυξηθεί σε δόση 80 mg/ημερησίως (ή και ενδεχομένως στα 120 mg/ημερησίως σύμφωνα με τις Ευρωπαϊκές οδηγίες).
# Το FDA ανακοίνωσε τον Φεβρουάριο του 2019 ότι η Febuxostat (Adenuric), συγκρινόμενη με την Allopurinol, αυξάνει τους καρδιαγγειακούς θανάτους κατά 34% και σύστησε την τοποθέτηση μαύρης προειδοποίησης στο κουτί του Adenuric.
Έτσι το FDA τώρα εγκρίνει τη χρήση της, μόνο σε όσους η Allopurinol δεν μειώνει επαρκώς το ουρικό οξύ στο αίμα ή αν προκαλεί βαρείες παρενέργειες.
## Σε ασθενείς με αποδεδειγμένη 100% βαρειά χρόνια ουρική αρθρίτιδα με τόφους και χαμηλή ποιότητα ζωής, που το ουρικό οξύ δεν μπορεί να κατέβει κάτω από 6 mg/dL με κανένα συνδυασμό από τα πιο πάνω φάρμακα στη μέγιστη τους δόση, τότε θα χορηγηθεί Pegloticase (Krystexxa) που χορηγείται ανά 14 μέρες IV.
Αυτή είναι recombinant ουρικάση που μετατρέπει το ουρικό οξύ σε αλλαντοίνη, που αποβάλλεται από τα νεφρά και είναι πιο υδατοδιαλυτή από το ουρικό οξύ. (Το ένζυμο ουρικάση δεν υπάρχει στους ανθρώπους).]
ΦΑΡΜΑΚΑ ΠΟΥ ΔΡΟΥΝ ΣΤΗΝ ΑΠΕΚΚΡΙΣΗ ΤΟΥ ΟΥΡΙΚΟΥ ΟΞΕΩΣ
α) Φάρμακα που μειώνουν την απέκκριση του ουρικού οξέως από τα νεφρά, άρα το αυξάνουν στο αίμα, είναι κυρίως τα διουρητικά της αγκύλης (π.χ. Furosemide – Lasix) και τα θειαζιδικά διουρητικά (π.χ. Hydrochlorothiazide – Diuren. Αυτή σπάνια χρησιμοποιείται μόνη της, όμως χρησιμοποιείται σαν συνοδευτικό σχεδόν σε όλες τις άλλες ομάδες αντι-υπερτασικών φαρμάκων).
Σε μικρότερο βαθμό μειώνουν την απέκκριση του οι Σαρτάνες (όχι η Losartan), οι ανταγωνιστές του Μ.Ε.Α. (α-Μ.Ε.Α.) και οι β-αναστολείς.
β) Φάρμακα που αυξάνουν την απέκκριση του ουρικού οξέως από τα νεφρά, είναι η Losartan (π.χ. Cozaar) και οι Διυδροπυριδινικοί ανταγωνιστές Ασβεστίου (π.χ. Αμλοδιπίνη – Norvasc). Επίσης η Canagliflozin (Invokana), η fenofibrate (Lipidil), οι Στατίνες (π.χ. Ατορβαστατίνη) κλπ.
# Έτσι όπου είναι αυξημένο το ουρικό οξύ στο αίμα και συνυπάρχει Υπέρταση, θα πρέπει να χορηγείται η Losartan (Cozaar) (και καμία άλλη Σαρτάνη) και από τα άλλα αντιυπερτασικά φάρμακα προτιμούνται οι ανταγωνιστές Ασβεστίου (π.χ. το Norvasc, το Manyper κλπ.).
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
https://ard.bmj.com/content/76/1/29
https://www.sciencedirect.com/science/article/pii/S2090123217300450#b0005
https://www.bmj.com/content/362/bmj.k2893
https://www.bmj.com/content/363/bmj.k3951
https://www.nejm.org/doi/full/10.1056/NEJMoa1710895
https://www.frontiersin.org/articles/10.3389/fmed.2018.00160/full
https://academic.oup.com/rheumatology/article/56/7/e1/3855179