ΟΙ ΑΛΛΕΡΓΙΕΣ

Οι αλλεργίες οφείλονται σε υπέρμετρη αντίδραση του ανοσοποιητικού μας συστήματος σε “αθώες” ουσίες του περιβάλλοντος που λέγονται αλλεργιογόνα.
Χαρακτηριστικό των αλλεργιών (αλλεργικές παθήσεις), είναι η γενετική, οικογενής, προδιάθεση για δημιουργία αντισωμάτων IgE, όταν ο άνθρωπος εκτεθεί για πρώτη φορά σε κάποιο αλλεργιογόνο π.χ. Γύρη, Χόρτα, Ακάρεα σπιτικής σκόνης, Επιθήλια ζώων, Μύκητες, Τροφές, Φάρμακα, δηλητήρια εντόμων κλπ.
Το ανοσοποιητικό μας σύστημα, μας προστατεύει από τις συνεχείς επιθέσεις των αόρατων εχθρών που προσπαθούν να εισβάλουν στο σώμα μας, όπως είναι τα μικρόβια, οι ιοί, τα παράσιτα, οι μύκητες κλπ. (και από τα καρκινικά κύτταρα).
Όμως από το ανοσοποιητικό μας σύστημα δυστυχώς μπορεί να προκληθούν και ορισμένες δυσλειτουργίες όπως είναι οι αλλεργίες.
Ο οργανισμός αντιλαμβάνεται ότι τα αλλεργιογόνα είναι ξένες ουσίες, αλλά δεν γνωρίζει ότι είναι ακίνδυνα (εκτός από τα δηλητήρια μερικών εντόμων).
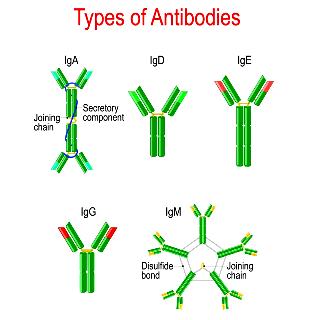
# Τα αντισώματα IgE είναι ένα από τα 5 είδη αντισωμάτων (αυτά λέγονται και ανοσοσφαιρίνες) που χρησιμοποιεί ο οργανισμός για την άμυνα του απέναντι σε εισβολείς στο σώμα. (Το άλλο είδος άμυνας του, είναι η κυτταρική άμυνα).
Η κύρια λειτουργία των αντισωμάτων IgE είναι η άμυνα απέναντι σε παράσιτα όπως τα σκουλήκια που προκαλούν Ελμινθίαση (π.χ. το Schistosoma mansoni που προκαλεί Σχιστοσωμίαση) και τα πρωτόζωα (π.χ. το Plasmodium falciparum που προκαλεί Ελονοσία) και πιθανώς σε ορισμένα βακτηρίδια.]
Πιο πάνω, ερυθρά με Ελονοσία
Οι αλλεργικές παθήσεις ανήκουν στις άμεσες αντιδράσεις υπερευαισθησίας τύπου Ι που εκδηλώνονται σε χρονικό διάστημα δευτερολέπτων ως 1 ώρα από την έκθεση στο αλλεργιογόνο.
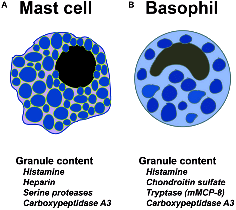
## Τα κύτταρα που σχετίζονται με τις αλλεργίες είναι κυρίως τα μαστοκύτταρα και τα βασεόφιλα. (Επίσης και τα ηωσινόφιλα).
Όμως αυτά τα κύτταρα είναι και χρήσιμα, γιατί μας προστατεύουν από παράσιτα όπως τα τσιμπούρια, τα ακάρεα (π.χ. σε Ψώρα), τα παρασιτικά σκουλήκια (π.χ. Φιλαρίαση), από τοξίνες ορισμένων βακτηρίων (π.χ. σταφυλόκοκκο), από δηλητήρια εντόμων και ερπετών και επίσης βοηθούν στην επούλωση τραυμάτων.
Πιο πάνω, Φιλαρίαση
ΕΙΔΗ ΑΛΛΕΡΓΙΚΩΝ ΠΑΘΗΣΕΩΝ – ΣΥΧΝΟΤΗΤΑ ΣΤΟΝ ΠΛΗΘΥΣΜΟ
Τα τελευταία χρόνια οι αλλεργικές παθήσεις έχουν αυξηθεί στις ανεπτυγμένες χώρες, ίσως λόγω της μικρότερης επαφής με τη φύση, της μεγαλύτερης καθαριότητας (που μείωσε την επαφή με τα παθογόνα) και της χρησιμοποίησης αντιβιοτικών από μικρή ηλικία.
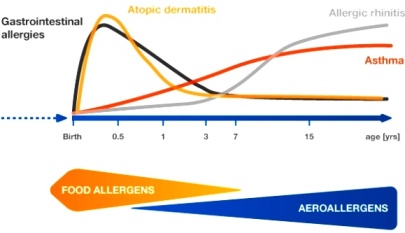
Οι αλλεργικές παθήσεις παρουσιάζονται σε περισσότερο από το 25% του πληθυσμού, με συχνότερη την αλλεργική ρινίτιδα και αλλεργική επιπεφυκίτιδα (με φτάρνισμα, συνάχι φαγούρα στα μάτια κλπ. περίπου στο 20% του πληθυσμού), το αλλεργικό βρογχικό άσθμα (με απόφραξη αεραγωγών, υπερέκριση βλέννας κλπ. περίπου στο 10% του πληθυσμού), την τροφική αλλεργία (με σπασμό του εντέρου), την αλλεργία σε φάρμακα (με εξανθήματα, κνησμό κλπ.).
Άλλες αλλεργικές παθήσεις είναι η ατοπική δερματίτιδα (με πομφούς, οιδήματα κάτω από το δέρμα κλπ.), η κνίδωση (ουρτικάρια), το αγγειοοίδημα, η αλλεργία σε τσίμπημα από έντομο π.χ. σφήκα.
Οι πραγματικές τροφικές αλλεργίες συμβαίνουν περίπου στο 1% του πληθυσμού, όταν η ανίχνευση γίνει με τη δοκιμασία πρόκλησης. (Δες πιο κάτω)
Μερικοί άνθρωποι είναι αλλεργικοί μόνο σε ένα αλλεργιογόνο, ενώ άλλοι είναι αλλεργικοί απέναντι σε πολλά αλλεργιογόνα.
Οι αλλεργίες μπορεί να είναι εποχικές (π.χ. από γύρη), να υπάρχουν όλο το χρόνο (π.χ. από σπιτική σκόνη και ακάρεα που βρίσκονται σε μαλακές επιφάνειες, από οικόσιτα ζώα κλπ.). Η χρόνια αλλεργία, προκαλεί χρόνια αλλεργική φλεγμονή.
Ως προς το είδος του αλλεργιογόνου, η αλλεργίες μπορεί να οφείλονται σε επαφή με ορισμένα υλικά όπως το latex, μπορεί να οφείλονται σε κάποια φαγητά, μπορεί να οφείλονται σε κάποιο φάρμακο, μπορεί να οφείλονται σε τσίμπημα εντόμου, σε διάφορα οικιακά χημικά προϊόντα κλπ.
Η τροφική αλλεργία μπορεί να συμβεί κυρίως από θαλασσινά (ορισμένα ψάρια, μαλακόστρακα και μαλάκια), ξηρούς καρπούς (π.χ. φιστίκια, καρύδια), από ορισμένα φρούτα και λαχανικά (π.χ. ροδάκινα, μήλα, ακτινίδια, σέλινο, καρότα) και στα μικρά παιδιά από αυγό, γάλα αγελάδας, προϊόντα σιταριού, προϊόντα σόγιας κλπ.
Η ΑΝΑΦΥΛΑΞΙΑ
Η αναφυλαξία είναι η βαριά επικίνδυνη, γενικευμένη σε πολλά συστήματα αλλεργία, λόγω απελευθέρωσης Ισταμίνης, κυτταροκινών και άλλων ουσιών στο αίμα, με αντίκτυπο κυρίως στους πνεύμονες και την κυκλοφορία.
Η γενικευμένη αγγειοδιαστολή και η αυξημένη διαπερατότητα των τριχοειδών αγγείων προκαλούν μεγάλη πτώση της αρτηριακής πίεσης, που αναφέρεται σαν αναφυλακτικό Shock.
Το αναφυλακτικό Shock και η ασφυξία από οίδημα που αποφράσσει τις αεραγωγούς οδούς (οίδημα επιγλωττίδας), μπορεί να οδηγήσουν σε θάνατο.
Βαρειά αναφυλαξία συμβαίνει περίπου στο 1% του πληθυσμού, με θανάτους από αναφυλακτικό shock ή απόφραξη των αεραγωγών, περίπου σε 1 ανά 220.000 πληθυσμού/ανά έτος (η επανεμφάνιση του όμως φτάνει στο 20%/ανά έτος).
Η επείγουσα θεραπεία σε βαρειά αναφυλαξία (με δυσχέρεια στην αναπνοή και υπόταση): Άμεσα πρέπει να απομακρυνθεί το αλλεργιογόνο εφ’ όσον είναι εφικτό και να χορηγηθεί Αδρεναλίνη ενδομυϊκά (ΙΜ).
Επιπλέον χορηγούνται βρογχοδιασταλικά, αντι-ισταμινικά και κορτιζόνη.
ΑΛΛΟΙ ΠΑΡΑΓΟΝΤΕΣ ΠΟΥ ΕΥΝΟΟΥΝ ΤΗ ΔΗΜΙΟΥΡΓΙΑ ΑΛΛΕΡΓΙΑΣ
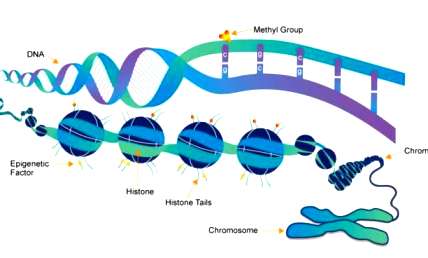
Πέρα από τη γενετική προδιάθεση και την ύπαρξη αλλεργιογόνου, στην εκδήλωση της αλλεργίας συμμετέχουν επίσης και επιγενετικοί μηχανισμοί.
Μέσω όλων των μηχανισμών ευνοείται η μετατροπή των αδρανών Τ λεμφοκυττάρων προς τα Τ2 βοηθητικά Λεμφοκύτταρα, αντί προς τα Τ1 βοηθητικά Λεμφοκύτταρα. Έτσι προκαλείται τελικά η παραγωγή αντισωμάτων IgE από τα πλασματοκύτταρα. (Δες πιο κάτω)
Οι επιγενετικοί μηχανισμοί επηρεάζονται από την αέρια ρύπανση (π.χ. μικροσωματίδια), από ορισμένους ιούς (π.χ. πάνω στη γύρη), την ψηλή υγρασία, τον καπνό, από το άγχος κλπ.
Οι τροφικές αλλεργίες σχετίζονται και με το μικροβίωμα του εντέρου και είναι αυξημένες αν υπάρχει μικρότερη έκθεση και αποίκηση μικροβίων του μικροβιώματος στο έντερο, στα πρώτα 2-3 χρόνια της ζωής.
(Στο έντερο μας υπάρχουν περίπου 100 τρισεκατομμύρια μικρόβια και αυτά ανήκουν σε περισσότερα από 1000 διαφορετικά είδη)
Ο ΜΗΧΑΝΙΣΜΟΣ ΤΩΝ ΑΛΛΕΡΓΙΩΝ – ΤΩΝ ΑΜΕΣΩΝ ΑΝΤΙΔΡΑΣΕΩΝ ΥΠΕΡΕΥΑΙΣΘΗΣΙΑΣ ΤΥΠΟΥ Ι
Για να συμβεί η αλλεργία χρειάζεται η δημιουργία αντισωμάτων IgE. Αυτή απαιτεί γενετική προδιάθεση, μια αρχική ευαισθητοποίηση σε συγκεκριμένο αλλεργιογόνο και ενεργοποίηση των Th2 λεμφοκυττάρων (αντί των Th1) λόγω της μείωσης της επαφής με τη φύση και τα παθογόνα μικρόβια σε μικρή ηλικία.
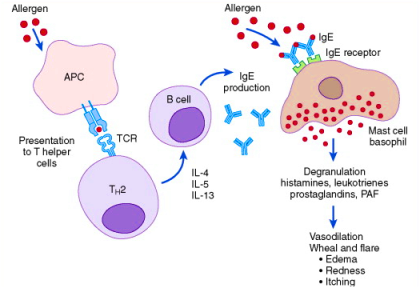
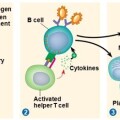
> Αρχικά στην πρώτη επαφή με ένα αλλεργιογόνο (αυτή είναι ασυμπτωματική), και εφ’ όσον ο άνθρωπος είναι αλλεργικός, ενεργοποιούνται τα Τ2 βοηθητικά Λεμφοκύτταρα και τα follicular T helper κύτταρα (TFH) από ένα αντιγονοπαρουσιαστικό κύτταρο (π.χ. μακροφάγο, δενδριτικό κύτταρο). Στη συνέχεια αυτά ενεργοποιούν τα Β Λεμφοκύτταρα για την παραγωγή αντισωμάτων IgE.
Τα αντισώματα (ανοσοσφαιρίνες) IgE ενώνονται με υποδοχείς στα μαστοκύτταρα των ιστών και τα βασεόφιλα του αίματος.
>> Σε επόμενες εισόδους του ΙΔΙΟΥ αλλεργιογόνου στο σώμα (δέρμα, αεραγωγοί, γαστρεντερικό, μάτια), αυτό ενώνεται και συνδέει 2 IgE μεταξύ τους που είναι στα μαστοκύτταρα και στα βασεόφιλα, οπότε αυτά εκκρίνουν από τα κοκκία τους (αποκοκκίωση) Ισταμίνη, Σεροτονίνη, Λευκοτριένη, Προσταγλανδίνες κλπ. που προκαλούν τα αλλεργικά συμπτώματα.
Η Ισταμίνη διαστέλλει τα αγγεία της περιοχής ώστε να έρθει περισσότερο αίμα (ερυθρότητα) και να περνά περισσότερο πλάσμα έξω από τα τριχοειδή (προκαλεί οίδημα), προκαλεί βρογχόσπασμο και σπασμό του εντέρου (λόγω σπασμού των λείων μυϊκών ινών), διήθηση από ηωσινόφιλα, ουδετερόφιλα και άλλα κύτταρα στο σημείο εισόδου του αλλεργιογόνου (άρα φλεγμονή). Επίσης διεγείρει τα αισθητικά νεύρα, οπότε υπάρχει κνησμός.
Η Ηπαρίνη, κάνει το αίμα να μην πήζει ώστε να διαπερνά τα τριχοειδή για μπορούν να εισέρχονται στην περιοχή της φλεγμονής, μέσω των τριχοειδών αγγείων και άλλα αμυντικά κύτταρα (π.χ. ουδετερόφιλα, ηωσινόφιλα).
Από την Ισταμίνη κυρίως προκαλείται η αλλεργική ρινίτιδα, η ατοπική δερματίτιδα, η αλλεργική επιπεφυκίτιδα, το βρογχικό άσθμα, η αλλεργία σε φαγητό και το αναφυλακτικό shock.
[Οι ουσίες στα κοκκία των μαστοκυττάρων και των βασεοφίλων είτε είναι ήδη αποθηκευμένες (π.χ. Ισταμίνη, Ηπαρίνη, Πρωτεάσες), είτε αρχίζουν να συντίθενται από αυτά τα κύτταρα μετά την είσοδο του αλλεργιογόνου [π.χ. προσταγλανδίνες, κυτταροκίνες (π.χ. IL-1, IL-6), λευκοτριένια κλπ.]
>>> Στη συνέχεια μπορεί να ακολουθήσει μια καθυστερημένη φάση αντίδρασης (ή κυτταρική φάση) της αλλεργίας, με επιδείνωση της φλεγμονής 2-24 ώρες μετά την πρώτη φάση (και να διαρκέσει 1-3 ημέρες).
Η καθυστερημένη φάση δημιουργείται από την παρατεταμένη απελευθέρωση κυτταροκινών από τα μαστοκύτταρα και τα βασεόφιλα, που οδηγεί στην προσέλκυση κυρίως ηωσινοφίλων, Τh2 λεμφοκυττάρων, ουδετεροφίλων και περισσότερων μαστοκυττάρων, στο αρχικό σημείο εισόδου του αλλεργιογόνου.
Και αυτά τα κύτταρα εκκρίνουν τις κυτοκίνες και άλλες τοξικές ουσίες [π.χ. τα ηωσινόφιλα εκκρίνουν κατιονική πρωτεΐνη (ECP), Λευκοτριένια κλπ.] οπότε η φλεγμονή επιτείνεται.
Η επιδείνωση της φλεγμονής και η συνεπακόλουθη βλάβη των ιστών προκαλεί τοπικό πρήξιμο (οίδημα), κοκκίνισμα, βρογχόσπασμο, βήχα, εκκρίσεις, σπασμό του εντέρου, κνησμό κλπ.
ΟΙ ΕΞΕΤΑΣΕΙΣ ΣΤΙΣ ΑΛΛΕΡΓΙΕΣ
## Αρχικά θα ληφθεί ιστορικό και θα διενεργηθεί φυσική εξέταση.
# Αν αυτά δεν αναγνωρίσουν το αλλεργιογόνο, θα ακολουθήσουν εξετάσεις μη ειδικές, π.χ. μέτρηση ηωσινοφίλων στο αίμα, ποσοτική μέτρηση IgE) και ειδικές όπως ο έλεγχος σε ορισμένα αλλεργιογόνα, με ενδοδερμική ή/και υποδόρια (prick test) χορήγηση του αλλεργιογόνου. (δυστυχώς όλες οι πιο πάνω εξετάσεις έχουν ψευδώς θετικά και ψευδώς αρνητικά αποτελέσματα)
# Πολύ καλή διαγνωστική εξέταση είναι ο έλεγχος του αίματος του αλλεργικού για να φανεί αν τα αντισώματα IgE που έχει, ενώνονται με διάφορα ειδικά αλλεργιογόνα που χρησιμοποιούνται για την εξέταση (Allergen-specific serum IgE tests).
Αν ενωθούν τα αντισώματα IgE με κάποιο από τα ελεγχόμενα αλλεργιογόνα, τότε υπάρχει αλλεργία σε αυτό.
# Όμως υπάρχουν και νέες καλύτερες διαγνωστικές εξετάσεις που βασίζονται στην ένωση “καθαρότερου” αλλεργιογόνου με τα αντισώματα IgE του αλλεργικού που λέγονται Component-resolved diagnostics (CRD). Αυτές έχουν αυξημένη ειδικότητα, στην εύρεση του αλλεργιογόνου.
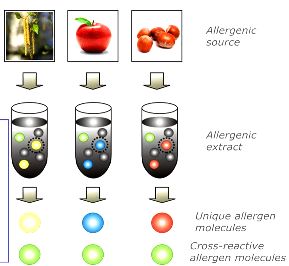
Component resolved diagnosis may provide enhanced diagnostic value. Traditional diagnostics. CRD distinguish primary sensitization from cross-reactivity. (Figure courtesy of Dr. Robert Wood)
# Η δοκιμασία αναφοράς (gold standard) για τροφικές αλλεργίες είναι η Δοκιμασία πρόκλησης με φαγητό, που γίνεται σε νοσοκομείο (oral food challenge – OFC).
# Αντί για τη Δοκιμασία πρόκλησης με φαγητό που είναι επικίνδυνη, ανακαλύφθηκαν ορισμένες κυτταρικές δοκιμασίες όπως η δοκιμασία ενεργοποίησης των βασεοφίλων (basophil activation test ή BAT), τα histamine‐release assays (HRA) και η δοκιμασία ενεργοποίησης των μαστοκυττάρων (mast cell activation test ή MAT).
Η δοκιμασία ενεργοποίησης μαστοκυττάρων (MAT) θεωρείται η ακριβέστερη (έχει ελάχιστα ψευδώς θετικά αποτελέσματα).
Αυτή ανιχνεύει αν και σε πιο βαθμό θα αποκοκκιωθούν τα μαστοκύτταρα όταν προστεθεί ο ορός του εξεταζόμενου αλλεργικού (με τα IgE αντισώματα) και ειδικό αλλεργιογόνο (όπως τροφής, το αντισηπτικό chlorhexidine κλπ.).
Η ΘΕΡΑΠΕΙΑ ΤΩΝ ΑΛΛΕΡΓΙΚΩΝ ΠΑΘΗΣΕΩΝ
Η θεραπεία των αλλεργικών παθήσεων περιλαμβάνει την πρόληψη με αποφυγή εκθέσεως στο αλλεργιογόνο, τη ψυχική ηρεμία, την άσκηση, και αν αυτά δεν φτάσουν χορηγείται φαρμακευτική θεραπεία.
[Για όσους είναι αλλεργικοί σε γάτες κατασκευάστηκε πρόσφατα τροφή γι’ αυτές με προσθήκη ουσίας που απενεργοποιεί το κυριότερο αλλεργιογόνο τους (το Fel d 1).]
Αν η αποφυγή εκθέσεως στο αλλεργιογόνο δεν είναι δυνατή, χορηγούνται φάρμακα που μειώνουν τα αλλεργικά συμπτώματα.
Αν και η φαρμακευτική θεραπεία δεν είναι αποτελεσματική, τότε δοκιμάζεται ανοσοθεραπεία σε ορισμένες περιπτώσεις.
Η ΦΑΡΜΑΚΕΥΤΙΚΗ θεραπεία περιλαμβάνει:
α) Αντι-ισταμινικά φάρμακα: Αυτά ανταγωνίζονται τη δράση της Ισταμίνης στους Η1 υποδοχείς των κυττάρων, οπότε μειώνεται η δράση της, και χρησιμοποιούνται κυρίως σε αλλεργική ρινίτιδα, σε ουρτικάρια, σε τροφικές αλλεργίες κλπ.
Μερικά από αυτά είναι: Bilastine (Bilaz), Desloratadine (Aerius), Loratadine (Clarityne), Cetirizine (Zirtek), Levocetirizine (Xozal).
β) Φάρμακα που εμποδίζουν την απελευθέρωση Ισταμίνης, Λευκοτριενίων κλπ. από τα κοκκία των μαστοκυττάρων (Mast cell stabilizers): Αυτά χορηγούνται για προφύλαξη σε βρογχικό άσθμα μικρής και μέτριας βαρύτητας, σαν συνοδευτικά άλλων φαρμάκων σε αλλεργική ρινίτιδα και για πρόληψη σοβαρών τροφικών αλλεργιών.
Μερικά από αυτά είναι: Cromolyn (Nalcrom, Allergotin), Nedocromil (Tilade), Lodoxamide, / Κetotifen (Zaditen), Olopatadine (Opatanol), Azelastine, Pemirolast.
Τα 4 τελευταία έχουν και αντι-ισταμική δράση.
γ) Φάρμακα ανταγωνιστές των υποδοχέων των Λευκοτριενίων.
Τα Λευκοτριένια προκαλούν βρογχόσπασμο φλεγμονή, έκκριση βλέννας κλπ.
Παράδειγμα είναι η Montelukast (Singulair). Αυτά χρησιμοποιούνται αν αποτύχουν οι άλλες θεραπείες.
δ) Κορτιζόνη, που σταματά την καθυστερημένη φάση αντίδρασης (ή κυτταρική φάση) της αλλεργίας. (Δες πιο κάτω)
ε) ΜΟΝΟΚΛΩΝΙΚΑ ΑΝΤΙΣΩΜΑΤΑ
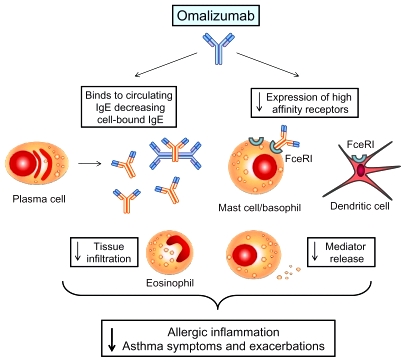
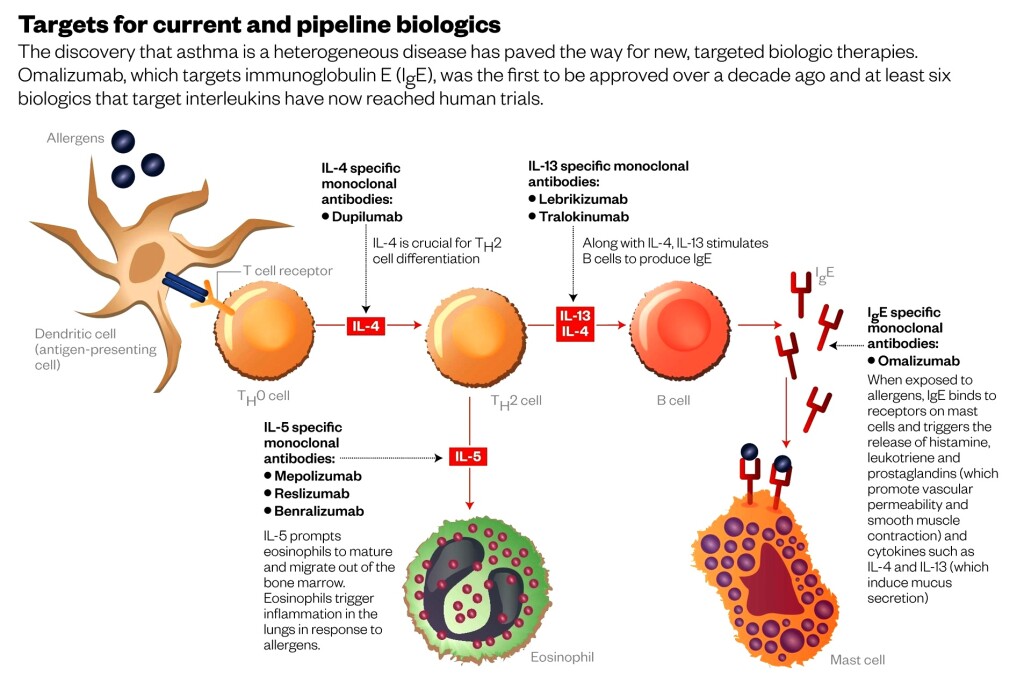
i) Το μονοκλωνικό αντίσωμα Omalizumab (Xolair), εμποδίζει τη σύνδεση των αντισωμάτων IgE στα μαστοκύτταρα, βασεόφιλα και ηωσινόφιλα.
Χρησιμοποιείται σε επίμονο ή βαρύ άσθμα αν αποτύχουν οι άλλες θεραπείες.
ii) Το μονοκλωνικό αντίσωμα Dupilumab (Dupixent), αποκλείει τους υποδοχείς της IL-4 (anti‐IL4Ra mAb), που βρίσκονται κυρίως στα αδρανή βοηθητικά λεμφοκύτταρα Th0 (ώστε να μην μετατραπούν στα Th2) και στα Β Λεμφοκύτταρα (ώστε να μην παράγουν IgE αντισώματα).
Χρησιμοποιείται σε > 12 ετών: Για μέτρια ή βαριά ατοπική δερματίτιδα (έκζεμα), για μέτριο ή βαρύ άσθμα και σε χρόνια ιγμορίτιδα με ύπαρξη πολυπόδων.
[Η IL-4 ενεργοποιεί τα Τ βοηθητικά λεμφοκύταρα στη μετατροπή τους σε Τh2 βοηθητικά λεμφοκύταρα και συνεπώς στην παραγωγή των αντισωμάτων της αλλεργίας, IgE. Οι IL-4 και IL-13 ενεργοποιούν τα Β Λεμφοκύτταρα στην παραγωγή των IgE.] (Δες πιο κάτω)
iii) Τα μονοκλωνικά αντισώματα Mepolizumab (Nucala), Reslizumab (Cinqairο) και Benralizumab (Fasenra) που εμποδίζουν τη δράση της Ιντερλευκίνης 5 (IL-5).
Η IL-5 ενεργοποιεί τα ηωσινόφιλα στην καθυστερημένη φάση αντίδρασης (ή κυτταρική φάση) της αλλεργίας.
Συνεπώς αυτά χρησιμοποιούνται σε βαρύ ηωσινοφιλικό άσθμα, σε > 12 ετών.
ζ) Η ΑΝΟΣΟΘΕΡΑΠΕΙΑ (ΑΠΕΥΑΙΣΘΗΤΟΠΟΙΗΣΗ)
Η Ανοσοθεραπεία (ή απευαισθητοποίηση) εφαρμόζεται όταν η φαρμακευτική θεραπεία δεν επαρκεί ή παρουσιάζει παρενέργειες.
Ανοσοθεραπεία είναι η έκθεση του οργανισμού, κυρίως με υποδόριες ενέσεις (SCIT) και εναλλακτικά με υπογλώσσια χάπια (SLIT), στο υπεύθυνο αλλεργιογόνο, σε ελάχιστη δόση αρχικά και σταδιακά αυξανόμενες δόσεις στη συνέχεια, ώστε να προκληθεί ανοχή σ’ αυτό, δηλαδή να μειωθεί η δράση των “αλλεργικών” αντισωμάτων IgE. Έτσι τελικά μειώνεται η αποκοκκίωση και απελευθέρωση Ισταμίνης και άλλων ουσιών από τα μαστοκύτταρα και τα βασεόφιλα.
Επίσης μπορεί να χρησιμοποιηθούν επιδερμικά αυτοκόλλητα (EPIT), για τροφικές αλλεργίες.
https://www.frontiersin.org/articles/10.3389/fimmu.2020.568598/full
Ο στόχος της Ανοσοθεραπείας είναι η παραγωγή αντισωμάτων IgG4 από το αλλεργιογόνο.
Τα αντισώματα IgG4 ανταγωνίζονται με τα “αλλεργικά” αντισώματα IgE στην ένωση τους με το αλλεργιογόνο και στην ένωση τους με τα μαστοκύτταρα. Έτσι λιγότερα IgE ενώνονται με το αλλεργιογόνο και με τα μαστοκύτταρα (και τα βασεόφιλα).
Επίσης δοκιμάζεται η χορήγηση αλλεργιογόνου-ων μέσω νανοσωματιδίων, για αντιμετώπιση πολλών αλλεργιογόνων ταυτόχρονα.
Η SCIT (όχι η SLIT) μπορεί να εφαρμοστεί σαν συμπληρωματική θεραπεία (στην ήδη υπάρχουσα) σε ανθρώπους > 5 ετών με ελαφρύ ή μέτριο επίμονο άσθμα, εφ’ όσον είναι ακριβώς γνωστό το αλλεργιογόνο.
Η SLIT μπορεί να εφαρμοστεί σαν συμπληρωματική θεραπεία για αλλεργική ρινίτιδα και επιπεφυκίτιδα σε ανθρώπους > 18 ετών για αλλεργία από αγριόχορτα (short ragweed) και σπιτική σκόνη με ακάρεα ή σε ανθρώπους > 5 ετών για αλλεργία από γρασίδι (northern grass).
η) Για το επίμονο άσθμα, μπορεί να προστεθούν φάρμακα που διαστέλλουν τους βρόγχους, όπως η Salmeterol (π.χ. Serevent) ή ίσως το Tiotropium bromide (π.χ. Spiriva)
[Η Salmeterol ανήκει στους Β2 αγωνιστές μακράς δράσεως (LABAs) και το Tiotropium bromide ανήκει στους μουσκαρινικούς (αντιχολινεργικούς) ανταγωνιστές μακράς δράσεως (LAMAs).]
θ) Η επείγουσα θεραπεία σε βαρειά αναφυλαξία (με δυσχέρεια στην αναπνοή και υπόταση): Άμεσα πρέπει να απομακρυνθεί το αλλεργιογόνο εφ’ όσον είναι εφικτό και να χορηγηθεί Αδρεναλίνη ενδομυϊκά (ΙΜ).
Επιπλέον χορηγούνται βρογχοδιασταλικά, αντι-ισταμινικά και κορτιζόνη.
Η ΔΗΜΙΟΥΡΓΙΑ ΤΗΣ ΑΛΛΕΡΓΙΑΣ ΜΕ ΛΕΠΤΟΜΕΡΕΙΕΣ
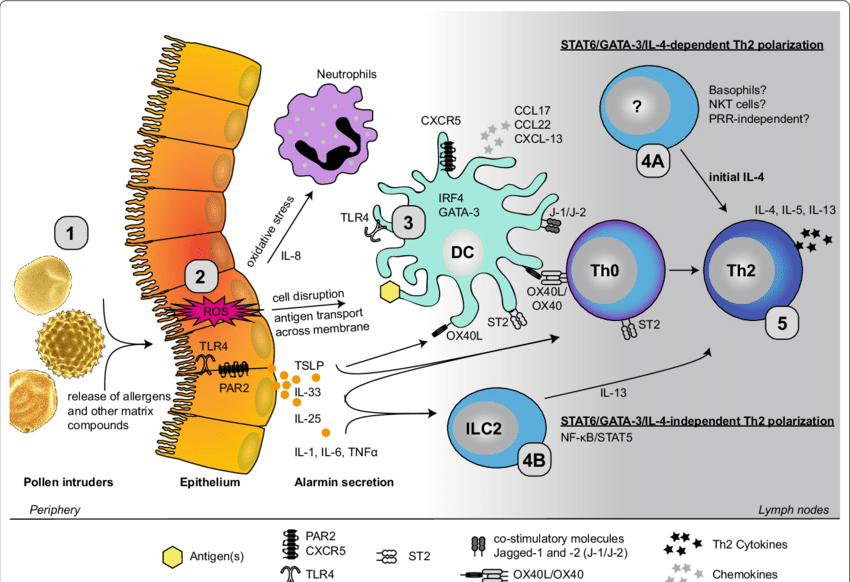
Η πρώτη επαφή του αλλεργιογόνου γίνεται στο δέρμα, στο πεπτικό σύστημα και στο αναπνευστικό σύστημα, οπότε η πρώτη επαφή του αλλεργιογόνου είναι με τα επιθηλιακά κύτταρα αυτών των ιστών.
(Στα αερομεταφερόμενα αλλεργιογόνα, με τα επιθηλιακά κύτταρα της μύτης, του στόματος και του ματιού).
Τα αλλεργιογόνα καταφέρνουν να μεταφερθούν κάτω από τα επιθηλιακά κύτταρα (αφού διασπάσου τους δεσμούς μεταξύ τους).
Τότε τα επιθηλιακά κύτταρα εκκρίνουν ελεύθερες ρίζες Οξυγόνου (ROS) και φλεγμονώδεις κυτοκίνες IL-1, IL-6, IL-8 και TNFα. Επιπλέον εκκρίνονται αλλεργικές alarmins, όπως είναι η IL‐25, η IL-33, η thymic stromal lymphopoietin (TSLP) κλπ.
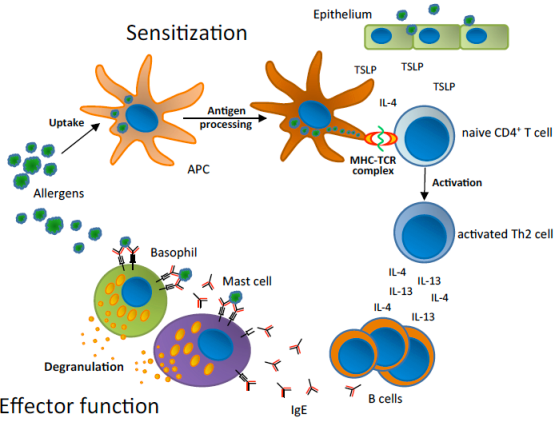
Α) 1) Αρχικά στην πρώτη επαφή με ένα αλλεργιογόνο, τα αντιγονοπαρουσιαστικά κύτταρα (που βρίσκονται κάτω από το ενδοθήλιο), κυρίως τα δενδριτικά και τα μακροφάγα, φαγοκυτταρώνουν το αλλεργιογόνο, και παρουσιάζουν τμήματα του στην επιφάνεια τους.
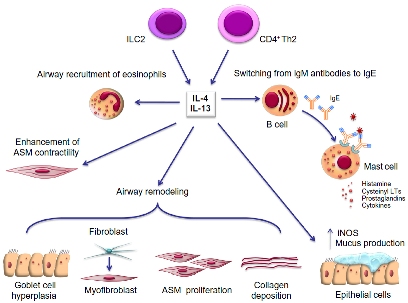
2) Στη συνέχεια μετακινούνται στους λεμφαδένες όπου (και με τη βοήθεια κυτταροκινών, όπου είναι βασική η IL-4) μετατρέπουν τα ανενεργά Τ βοηθητικά λεμφοκύτταρα (naïve CD4+ T cells) σε Τ2 βοηθητικά λεμφοκύτταρα (Th2) και σε follicular T helper κύτταρα (TFH).
Επίσης η Ινερλευκίνη 25 (IL-25), η thymic stromal lymphopoietin (TSLP) και άλλες κυτοκίνες των επιθηλιακών κυττάρων, διεγείρουν τα εγγενή λεμφοειδή κύτταρα τύπου 2 (ILC2) που και αυτά προωθούν την ενεργοποίηση (μέσω της IL-13) των Τ2 βοηθητικών λεμφοκυττάρων (Th2).
3) Στη συνέχεια τα TFH κύτταρα μέσω των κυτταροκινών, IL-21, IL-4 [παλιότερα υπέθεταν ότι τα Τ2 βοηθητικά λεμφοκύτταρα δρούσαν έτσι] ενεργοποιούν τα Β Λεμφοκύτταρα και αυτά μετατρέπονται σε πλασματοκύτταρα που παράγουν αντισώματα IgE (αντί των συνήθων αντισωμάτων).
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6532429/
4) Τα αντισώματα IgE ενώνονται με υποδοχείς (FcεRI) στα μαστοκύτταρα των ιστών και τα βασεόφιλα του αίματος (και στα ηωσινόφιλα).
[Τα Τ2 βοηθητικά λεμφοκύτταρα (Th2) εκκρίνουν τις Ιντερλευκίνες IL-4, IL-13, IL-5 και IL-9.
Οι IL-4 και IL-13 ενεργοποιούν τα Β Λεμφοκύτταρα στην παραγωγή των αντισωμάτων της αλλεργίας, IgE.
Η IL-5 δρα στην επιστράτευση και ενεργοποίηση των ηωσινοφίλων, ενώ η IL-9 δρα στα μαστοκύτταρα.]
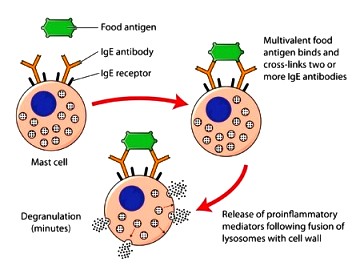
Β) 1) Σε επόμενη-ες εισόδους του ίδιου αλλεργιογόνου στο σώμα, αυτό ενώνεται με 2 IgE και τα συνδέει μεταξύ τους (cross-linking) που είναι στην επιφάνεια των μαστοκυττάρων και των βασεοφίλων.
2) Στη συνέχεια τα μαστοκύτταρα και τα βασεόφιλα εκκρίνουν από τα κοκκία τους Ισταμίνη, Λευκοτριένια, Προσταγλανδίνες κλπ. από τις οποίες δημιουργούνται εντός λεπτών, η αλλεργική ρινίτιδα, η ατοπική δερματίτιδα, η αλλεργική επιπεφυκίτιδα, το βρογχικό άσθμα, η αλλεργία σε φαγητό και το αναφυλακτικό shock.
Η Ισταμίνη διαστέλλει τα αγγεία της περιοχής ώστε να έρθει περισσότερο αίμα (ερυθρότητα) και να περνά (διαπήδηση) περισσότερο πλάσμα έξω από τα τριχοειδή (προκαλεί οίδημα) με διάφορες ουσίες (π.χ. πρωτεΐνες συμπληρώματος και αντισώματα αργότερα) και αμυντικά κύτταρα.
Η Ηπαρίνη, κάνει το αίμα να μην πήζει ώστε να διαπερνά τα τριχοειδή για μπορούν να εισέρχονται στην περιοχή της φλεγμονής, μέσω των τριχοειδών αγγείων και άλλα αμυντικά κύτταρα.
3) Σε συνεχή ή επαναλαμβανόμενη έκθεση στο αλλεργιογόνο, δημιουργείται χρόνια αλλεργική φλεγμονή, με ύπαρξη ηωσινοφίλων και Τh2 λεμφοκυττάρων.
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
https://clinicalmolecularallergy.biomedcentral.com/articles/10.1186/s12948-020-00120-x
https://journals.lww.com/co-allergy/Abstract/2020/06000/Genetics_and_epigenetics_of_allergy.3.aspx
https://ctajournal.biomedcentral.com/articles/10.1186/s13601-020-00341-y
https://link.springer.com/article/10.1007/s00281-019-00777-w
https://onlinelibrary.wiley.com/doi/10.1111/all.14579
https://link.springer.com/article/10.1007/s40629-020-00118-6
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6723663/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6075471/
https://www.cell.com/trends/molecular-medicine/fulltext/S1471-4914(20)30033-2
https://www.ncbi.nlm.nih.gov/books/NBK557473/
https://www.jacionline.org/article/S0091-6749(20)31404-4/fulltext#secsectitle0460
https://onlinelibrary.wiley.com/doi/10.1111/all.14632
https://onlinelibrary.wiley.com/doi/10.1111/all.14586
https://www.frontiersin.org/articles/10.3389/fimmu.2020.568598/full