ΠΟΙΕΣ ΑΘΗΡΩΜΑΤΙΚΕΣ ΠΛΑΚΕΣ ΠΡΟΚΑΛΟΥΝ ΟΞΥ ΕΜΦΡΑΓΜΑ ?
Πρόσφατα δημοσιεύτηκαν στο περιοδικό Circulation τα αποτελέσματα από τη μελέτη ISCHEMIA για τη χρόνια στεφανιαία νόσο, ως προς τον κίνδυνο για Έμφραγμα ή θάνατο (πρόγνωση) στην 4ετία, ανάλογα με την έκταση – βαρύτητα της αθηρωμάτωσης και ανάλογα με τη βαρύτητα της ισχαιμίας που υπήρχε.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.120.049755
>> Στην ουσία απαντήθηκε το ερώτημα, ποιες αθηρωματικές πλάκες προκαλούν οξύ έμφραγμα του μυοκαρδίου.
Τα συμπεράσματα της ανωτέρω μελέτης για τη σταθερή στεφανιαία νόσο:
ΣΗΜΑΣΙΑ ΓΙΑ ΤΗΝ ΠΡΟΓΝΩΣΗ ΕΧΕΙ ΤΟ ΠΛΗΘΟΣ ΤΩΝ ΑΘΗΡΩΜΑΤΙΚΩΝ ΠΛΑΚΩΝ ΚΑΙ Η ΣΥΣΤΑΣΗ ΤΟΥΣ, ΟΧΙ Η ΙΣΧΑΙΜΙΑ ΠΟΥ ΠΡΟΚΑΛΟΥΝ ΑΥΤΕΣ
Άσχετα από τη βαρύτητα της Ισχαιμίας, το συνολικό αθηρωματικό φορτίο, το είδος των αθηρωματικών πλακών και η ύπαρξη φλεγμονής σ’ αυτές προβλέπει έμφραγμα και θάνατο σε σταθερή στεφανιαία νόσο.
Ενώ η έκταση – βαρύτητα της Ισχαιμίας δυστυχώς ΔΕΝ μπορεί να προβλέψει το έμφραγμα και το θάνατο.
Συνεπώς οι άνθρωποι με σταθερή στεφανιαία νόσο θα γνωρίζουν αν κινδυνεύουν από έμφραγμα (πρόγνωση) από την αναίμακτη στεφανιογραφία και όχι από τις εξετάσεις που βρίσκουν Ισχαιμία.
Η ΑΝΑΙΜΑΚΤΗ ΣΤΕΦΑΝΙΟΓΡΑΦΙΑ ΕΙΝΑΙ ΑΝΩΤΕΡΗ ΑΠΟ ΤΙΣ ΕΞΕΤΑΣΕΙΣ ΠΟΥ ΒΡΙΣΚΟΥΝ ΙΣΧΑΙΜΙΑ ΟΣΟΝ ΑΦΟΡΑ ΤΗΝ ΠΡΟΓΝΩΣΗ
>> Η Αναίμακτη Στεφανιογραφία υπερτερεί προγνωστικά των μεθόδων που βρίσκουν Ισχαιμία (ακόμη και βαρειά Ισχαιμία), γιατί το έμφραγμα δημιουργείται από ασταθή πλάκα (ακόμη και αν είναι μικρή) και όχι κατ’ ανάγκην από την πλάκα που δημιουργεί την Ισχαιμία.
Στην ανωτέρω εικόνα φαίνεται αξονική στεφανιογραφία που δείχνει στένωση και ο υπολογισμός του FFR-ct, (0.71) δείχνει ότι η στένωση προκαλεί ισχαιμία.
>> Πάντως οι δοκιμασίες που βρίσκουν ισχαιμία (δες στο τέλος) χρησιμοποιούνται και θα χρησιμοποιούνται στη διερεύνηση – διάγνωση πιθανού στηθαγχικού πόνου.
>> Επίσης οι δοκιμασίες που βρίσκουν ισχαιμία (π.χ. Δοκιμασία Κοπώσεως, Σπινθηρογράφημα Μυοκαρδίου ή SPECT, stress echo, FFR, iFR κλπ.) θα χρησιμοποιούνται για την εύρεση της υπεύθυνης πλάκας που προκαλεί στηθαγχικό πόνο που δεν μπορεί να σταματήσει με τα φάρμακα, ώστε αυτή να αντιμετωπιστεί με διενέργεια αγγειοπλαστικής με stent (αν δεν χρειάζεται εγχείρηση Bypass).
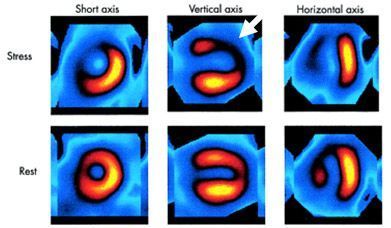
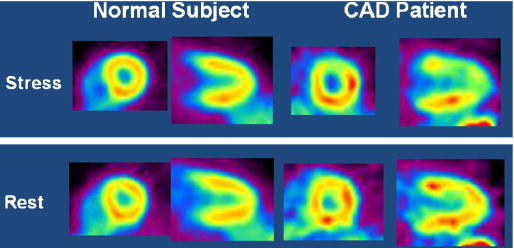
Στην ανωτέρω εικόνα φαίνεται η αιμάτωση του μυοκαρδίου στην κόπωση και στην ηρεμία σε σπινθηρογράφημα μυοκαρδίου με ραδιενεργό Τεχνήτιο 99 m.
Η ΕΠΕΜΒΑΤΙΚΗ ΑΝΤΙΜΕΤΩΠΙΣΗ ΜΕΙΩΝΕΙ ΤΗ ΣΥΝΟΛΙΚΗ ΘΝΗΤΟΤΗΤΑ ?
Στην αναφερόμενη πιο πάνω μελέτη βρέθηκε επιπλέον ότι η επεμβατική θεραπεία ΔΕΝ μείωσε τη συνολική θνητότητα στα 4 χρόνια ούτε στη χειρότερη ομάδα του συνολικού Αθηρωματικού φορτίου, ούτε στη χειρότερη ομάδα της Ισχαιμίας.
Όσοι είχαν το βαρύτερο συνολικό αθηρωματικό φορτίο (με το modified Duke Prognostic Index) ωφελήθηκαν στην 4ετία από την επεμβατική θεραπεία ως προς τα εμφράγματα και την καρδιαγγειακή θνητότητα, αλλά όχι ως προς τη συνολική θνητότητα.
[Βαρύτερη αθηρωματική νόσος ήταν η στένωση 3 αγγείων >70% ή η στένωση σε 2 αγγεία >70% που περιλάμβανε και την αρχή του προσθίου κατιόντος. Υπενθυμίζεται ότι όσοι είχαν νόσο του στελέχους αποκλείστηκαν από τη μελέτη]
Όμως οι συγγραφείς της μελέτης αναφέρουν ότι δεν μπορούν να αποφανθούν με σιγουριά αν όσοι είχαν το βαρύτερο συνολικό αθηρωματικό φορτίο ωφελήθηκαν ή όχι από την επεμβατική θεραπεία.
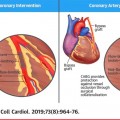
Όσον αφορά την αγγειοπλαστική με Stent, γνωρίζουμε και από άλλες μελέτες* ότι αυτή ΔΕΝ υπερτερεί της σύγχρονης φαρμακευτικής θεραπείας στη μείωση των εμφραγμάτων και των θανάτων.
[*Η μελέτη COURAGE, η μελέτη DEFER, η Μελέτη FAME 2 / Ίσως υπάρχει στατιστικά σημαντική μείωση των εμφραγμάτων σε όσους είναι < 60 ετών και στους άντρες με την καθοδήγηση της αγγειοπλαστικής από το FFR]
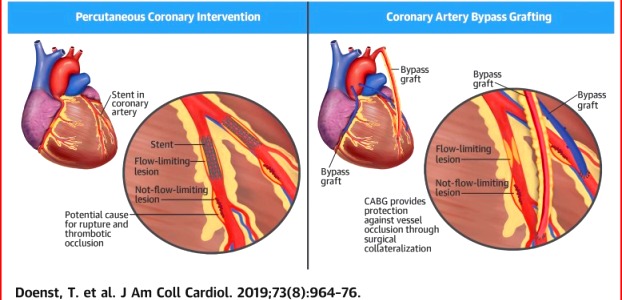
Η διενέργεια αγγειοπλαστικής εξαλείφει την ισχαιμία και τον στηθαγχικό πόνο που προκαλεί η στενωτική πλάκα, όμως δυστυχώς παραμένει ο κίνδυνος ρήξης των άλλων, ΜΗ στενωτικών, ευάλωτων πλακών και η δημιουργία εμφράγματος.
Όσον αφορά την εγχείρηση Bypass, λόγω του ότι αποφασίστηκε αυτή (ή η αγγειοπλαστική) από τους γιατρούς του κάθε ενός από 320 κέντρα στις 37 χώρες που έγινε η μελέτη ISCHEMIA και συνεπώς δεν υπήρξε τυχαιοποίηση των ασθενών, δεν μπορεί να βγει συμπέρασμα.
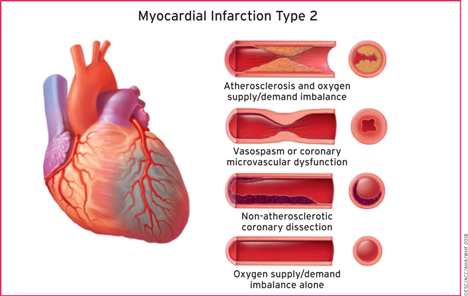
ΤΟ ΕΜΦΡΑΓΜΑ ΔΕΝ ΜΠΟΡΕΙ ΝΑ ΠΡΟΒΛΕΦΘΕΙ ΠΑΝΤΑ
>> Δυστυχώς οι εξετάσεις που βρίσκουν Ισχαιμία δεν μπορούν να προβλέψουν το έμφραγμα τύπου 1, που συμβαίνει από ρήξη ευάλωτης πλάκας που δεν προκαλεί ισχαιμία ή από διάβρωση του ενδοθηλίου πλάκας που δεν προκαλεί ισχαιμία (περίπου το 30% των εμφραγμάτων δημιουργείται από διάβρωση).
>> Επιπλέον πολλά εμφράγματα γίνονται και από ελάχιστη στένωση κάτω από 40%, κυρίως λόγω σπασμού της στεφανιαίας αρτηρίας ( έμφραγμα τύπου 2).
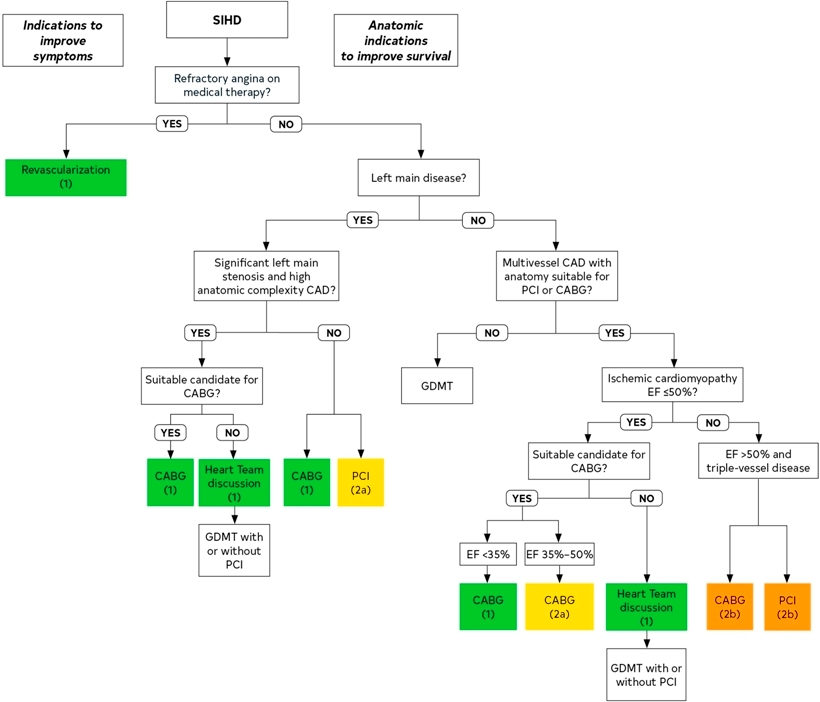
ΟΙ ΟΔΗΓΙΕΣ ΓΙΑ ΤΗ ΘΕΡΑΠΕΙΑ ΤΗΣ ΣΤΑΘΕΡΗΣ ΣΤΕΦΑΝΙΑΙΑΣ ΝΟΣΟΥ
Όμως έχουμε τις τελευταίες Αμερικανικές Οδηγίες (Δεκέμβριος 2021) για τη θεραπεία της Σταθερής Στεφανιαίας νόσου.
https://www.jacc.org/doi/10.1016/j.jacc.2021.09.006
Σύμφωνα με αυτές η Εγχείρηση Bypass και η αγγειοπλαστική με stent διενεργούνται στις ακόλουθες περιπτώσεις:
Η ΕΓΧΕΙΡΗΣΗ BYPASS
Η Εγχείρηση Bypass (ανάλογα και με το προσδόκιμο ζωής, τις νοητικές λειτουργίες και τις προτιμήσεις του κάθε ανθρώπου) προτιμάται στις περιπτώσεις που βρέθηκε ότι παρατείνεται η ζωή συγκριτικά με την φαρμακευτική θεραπεία. Οι κυριότερες είναι:
1) Νόσος Στελέχους >50%.
2) Νόσος 3 αγγείων και είτε Ισχαιμική Μυοκαρδιοπάθεια (κλάσμα εξωθήσεως <50% και ιδίως αν αυτό είναι < 35%) είτε Σ. Διαβήτης είτε εκτεταμένη στεφανιαία νόσος (π.χ. SYNTAX score >33).
[Η έκταση (ανατομική βαρύτητα συν πολυπλοκότητα) της στεφανιαίας νόσου υπολογίζεται με το SYNTAX score Ι και το SYNTAX score II]
>> Η εγχείρηση by-pass (όπου χρειάζεται, βάσει των πιο πάνω οδηγιών) προσφέρει μεγαλύτερη προστασία στον ασθενή γιατί 1) προσφέρει επιπλέον αίμα στο μυοκάρδιο και 2) ακόμη και αν μελλοντικά σχηματισθούν νέες ή επιδεινωθούν οι υπάρχουσες στενώσεις ή συμβεί θρόμβωση, πριν από την ένωση των παρακαμπτηρίων μοσχευμάτων, θα λειτουργούν τα μοσχεύματα, προσφέροντας αίμα μετά τις στενώσεις ή αποφράξεις, που θα επιτρέπει στην καρδιά να επιβιώσει και να λειτουργεί.
Η ΑΓΓΕΙΟΠΛΑΣΤΙΚΗ
Αυτή διενεργείται για ΜΕΙΩΣΗ ΤΟΥ ΣΤΗΘΑΓΧΙΚΟΥ ΠΟΝΟΥ ή ΑΝ Ο ΚΙΝΔΥΝΟΣ ΑΠΟ ΤΗΝ ΕΓΧΕΙΡΗΣΗ ΕΙΝΑΙ ΜΕΓΑΛΟΣ
Η αγγειοπλαστική διενεργείται:
1) Αν ΔΕΝ χρειάζεται εγχείρηση (δες πιο πάνω) και επιπλέον ΣΥΝΕΧΙΖΕΤΑΙ Η ΣΤΗΘΑΓΧΗ, παρ’ όλη τη βέλτιστη Φαρμακευτική θεραπεία.
2) Σε νόσο του στελέχους, αντί της εγχείρησης αν ο κίνδυνος χειρουργικής θνητότητας (με το STS score) είναι > 5% και αν ΔΕΝ υπάρχουν πολύπλοκες στενώσεις (SYNTAX score <22).
3) Σε πολυαγγειακή νόσο (με ή χωρίς Σ. Διαβήτη) αν το STS score δείχνει αυξημένο κίνδυνο θανάτου από την εγχείρηση, η αγγειοπλαστική είναι λογική επιλογή.
ΠΟΥ ΟΦΕΙΛΟΝΤΑΙ ΟΙ ΑΘΗΡΩΜΑΤΙΚΕΣ ΠΛΑΚΕΣ ?
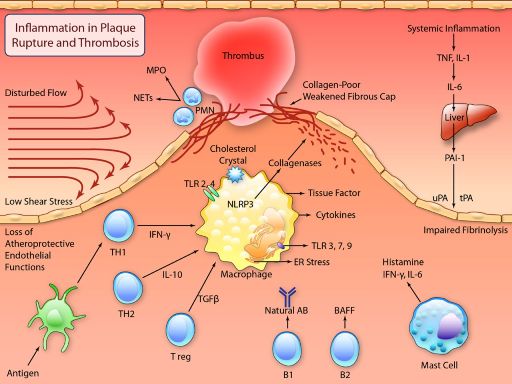
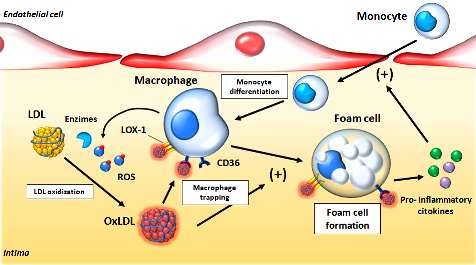
>> Οι Αθηρωματικές (Αθηροσκληρωτικές) Πλάκες οφείλονται στην φλεγμονή που προκαλεί η είσοδος LDL χοληστερίνης αμέσως κάτω από το ενδοθήλιο και η μετατροπή της τοπικά, σε οξειδωμένη LDL (ox-LDL).
Η είσοδος της LDL χοληστερίνης και άλλων λιποπρωτεϊνών που περιέχουν αποπρωτεΐνη apo- Β100 και της Λιποπρωτείνης a (Lp-a), κάτω από το ενδοθήλιο (το στρώμα των κυττάρων της αρτηρίας που έρχεται σε επαφή με το αίμα) οφείλεται κυρίως στην αυξημένη ποσότητα τους στο αίμα.
>> Επιπλέον η είσοδος της LDL χοληστερίνης στο εσωτερικό τοίχωμα της αρτηρίας, οφείλεται και σε βλάβη του ενδοθηλίου από άλλους παράγοντες.
Η βλάβη του ενδοθηλίου δημιουργείται από την ίδια την αυξημένη LDL Χοληστερίνη, από Υπέρταση, από Κάπνισμα, από Σ. Διαβήτη, από τη δημιουργία ελευθέρων ριζών Ο2 (ROS) και οξειδωτικού stress κλπ.
>> Η φλεγμονή στην αρχή είναι προστατευτική ώστε να εξουδετερωθεί από τα μακροφάγα, ο “εισβολέας” ox LDL, όμως αργότερα στην πορεία μπορεί να εξελιχθεί σε συνεχή ήπια, χρόνια φλεγμονή του αρτηριακού τοιχώματος, όταν οι μηχανισμοί που την προκαλούν υπερισχύουν των προστατευτικών αντι-αθηρωματικών μηχανισμών.
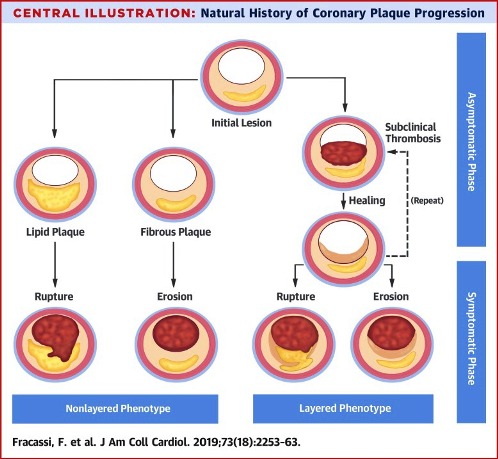
>> Η Αθηροσκληρωτική Πλάκα συνήθως εξελίσσεται σε διάστημα πολλών ετών, μπορεί όμως να εξελιχθεί και σε σύντομο χρονικό διάστημα.
Συνηθέστερα υφίστανται ρήξη οι μαλακές ευάλωτες πλάκες μετρίου μεγέθους, αφού πρώτα μεγαλώσουν απότομα, σε διάστημα μηνών (8-12 ?).
https://www.jacc.org/doi/epdf/10.1016/j.jacc.2021.10.035
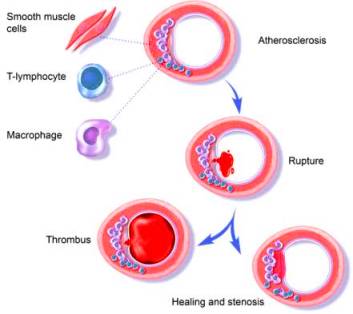
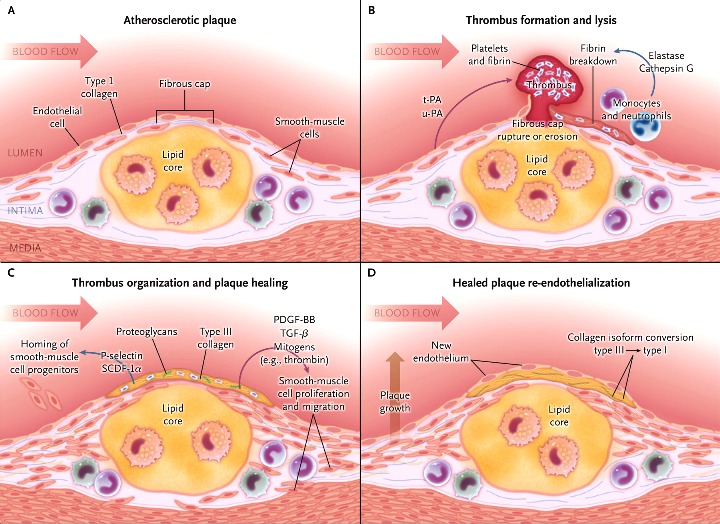
Η Αθηροσκληρωτική Πλάκα δημιουργείται, εξελίσσεται και τελικά “σπάει” (ρήγνυται) από την αλληλεπίδραση ox–LDL, δυσλειτουργικού ενδοθηλίου (και μεταβληθέντων λείων μυϊκών ινών) από τη μια, και κυττάρων τόσο της εγγενούς άμυνας- ανοσίας (π.χ. μονοκύτταρα, μακροφάγα) όσο και της επίκτητης άμυνας (π.χ. λεμφοκύτταρα Τ h1) από την άλλη.
Οι αθηροσκληρωτικές πλάκες αυξάνονται σε μέγεθος μέσω επαναλαμβανόμενων κύκλων νεκρώσεως των μακροφάγων και των αφρωδών κυττάρων.
Οι αθηρωματικές πλάκες δημιουργούνται και εξελίσσονται αν ο μηχανισμός της αντίστροφης μεταφοράς χοληστερίνης υπολειτουργεί ή αν συνεχίζεται η είσοδος LDL χοληστερίνης κάτω από το ενδοθήλιο ή αν συνεχίζεται η βλάβη του ενδοθηλίου ή αν αυτοδιαιωνίζεται η φλεγμονή από τα αμυντικά κύτταρα του οργανισμού.
Επιπλέον η επούλωση των αθηρωματικών πλακών που έχουν υποστεί ρήξη, συμμετέχει στη αύξηση τους.
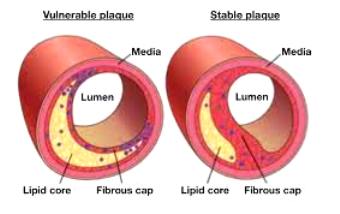
# Οι αθηροσκληρωτικές πλάκες έχουν δυο πιθανές εξελίξεις:
1) είτε να μετατραπούν σε σκληρές πλάκες (που στενεύουν τον αυλό του αγγείου και μειώνουν την ροή του αίματος λίγο ή πολύ) με λίγη χοληστερίνη, πολλά λεία μυϊκά κύτταρα (και άλλα στοιχεία συνδετικού ιστού) και Ασβέστιο.
>> Οι Σκληρές πλάκες μπορεί να προέρχονται και από επαναλαμβανόμενους κύκλους ρήξης (ή διάβρωσης) με ή χωρίς συμπτώματα και επούλωσης μαλακής πλάκας.
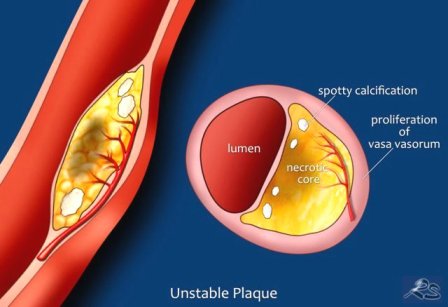
2) είτε να μετατραπούν σε μαλακές πλάκες (ευάλωτες) με πολλή χοληστερίνη και λεπτή ινώδη κάψα με λίγα λεία μυϊκά κύτταρα. [Επίσης σ’ αυτές είναι πολύ αυξημένα τα μακροφάγα και τα μικροαγγεία μέσα στο αγγείο (vasa vasorum).]
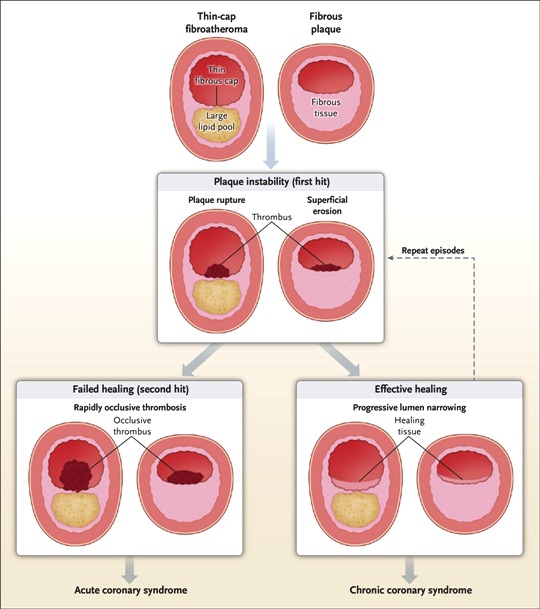
>> Οι μαλακές πλάκες μπορεί να μετατραπούν σε σκληρές πλάκες ή να ραγούν και να προκαλέσουν έμφραγμα ή να ραγούν και να επουλωθούν, χωρίς έμφραγμα.
>> Η ρήξη και η επούλωση χωρίς έμφραγμα, συμβαίνει αν οι μηχανισμοί διάλυσης του θρόμβου υπερισχύσουν των μηχανισμών θρομβογένεσης και αν οι αντιφλεγμονώδεις παράγοντες (π.χ. Μ2 Μακροφάγα),υπερισχύσουν των παραγόντων που προκαλούν φλεγμονή (π.χ. Μ1 Μακροφάγα).
https://www.nejm.org/doi/full/10.1056/NEJMra2000317
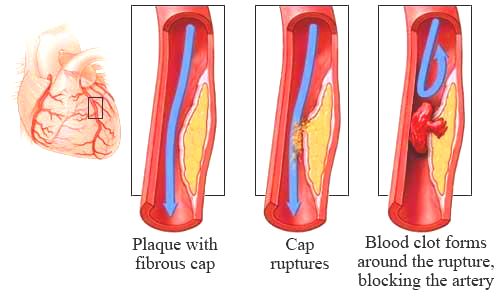
>> Η αθηροσκληρωτική πλάκα ασχέτως μεγέθους (ακόμη και < 50%) μπορεί να σπάσει- ραγεί προς τον αυλό της αρτηρίας, αν είναι μαλακή με μεγάλο λιπώδη πυρήνα και λεπτή προστατευτική ινώδη κάψα και αν υπάρχει έντονη φλεγμονή σ’ αυτήν.
Όταν οι μαλακές πλάκες υποστούν ρήξη, αιμορραγούν προς τον αυλό της αρτηρίας.
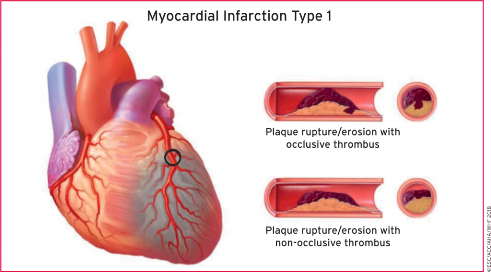
Τότε ο οργανισμός δημιουργεί θρόμβο πάνω στην πλάκα για να σταματήσει την αιμορραγία, όμως έτσι σταματά τη ροή του αίματος, οπότε μπορεί να συμβεί οξύ έμφραγμα του μυοκαρδίου (αν η πλάκα βρίσκεται σε στεφανιαία αρτηρία) ή ισχαιμικό εγκεφαλικό επεισόδιο (αν η πλάκα βρίσκεται σε αρτηρία του εγκεφάλου ή στην έσω καρωτίδα).
Ο θρόμβος όμως μπορεί να αποφράξει τελείως τον αυλό της αρτηρίας και να σταματήσει τη ροή του αίματος.
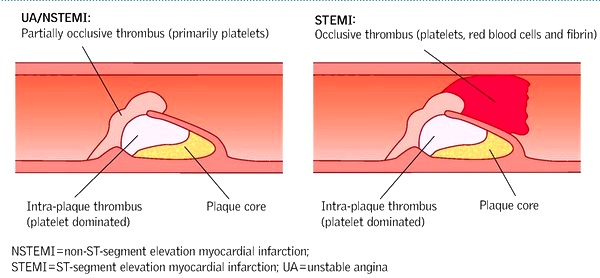
# Αν ο οργανισμός καταφέρει να διαλύσει πλήρως το θρόμβο, σε λιγότερο από μισή ώρα, τα κύτταρα που αρδεύονταν από την αρτηρία επιβιώνουν και επανέρχονται στο φυσιολογικό.
# Αν καταφέρει να προκαλέσει κερματισμό του και τα μικρά κομμάτια θρόμβου αποφράξουν μικρά αρτηρίδια δημιουργείται το έμφραγμα NSTEMI μόνο στο εσωτερικό 1/3 του τοιχώματος της αριστερής κοιλίας.
# Αν ο θρόμβος που αποφράσσει τελείως τον αυλό δεν διαλυθεί, τα κύτταρα που αρδεύονταν από την συγκεκριμένη αρτηρία νεκρώνονται λόγω του ότι δεν παίρνουν Οξυγόνο και δημιουργείται το έμφρακτο (= νέκρωση κυττάρων) του μυοκαρδίου (έμφραγμα STEMI σε όλο το πάχος του τοιχώματος).
Υπ’ όψιν ότι πολλές (>25%) πλάκες που έχουν υποστεί ρήξη δεν συνοδεύονται από έμφραγμα, είναι σιωπηλές ρήξεις.
Επίσης τα περισσότερα εμφράγματα προκαλούνται από πλάκες που ΔΕΝ προκαλούν σημαντική στένωση (< από 50-70%).
Στις μεγάλες ηλικίες οι περισσότεροι άνθρωποι (ιδίως οι άντρες) παρουσιάζουν αθηρωματικές πλάκες που δημιουργήθηκαν σιωπηλά και που δεν πρόκειται να προκαλέσουν έμφραγμα ή θάνατο στους περισσότερους.
Μια αθηρωματική πλάκα μπορεί να χωριστεί σε πολλές κατηγορίες ανάλογα με τη συνύπαρξη 3 στοιχείων: Του ποσοστού στένωσης του αυλού, της ισχαιμίας που προκαλεί αυτή και του κινδύνου ρήξης της (ευάλωτη πλάκα).
>> Υπ’ όψιν ότι όσο μεγαλύτερη είναι η έκταση της αθηροσκλήρωσης, τόσο μεγαλύτερη είναι η πιθανότητα να υπάρχουν και ευάλωτες πλάκες.
Επίσης σε μια πλάκα μεγάλου μήκους, μπορεί να συνυπάρχουν σταθεροποιημένα και ευάλωτα τμήματα.
>> Το έμφραγμα δημιουργείται από ασταθή ευάλωτη πλάκα (ακόμη και αν είναι μικρή) και όχι αναγκαστικά από πλάκα που δημιουργεί Ισχαιμία.
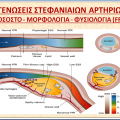
Οι Αθηροσκληρωτικές Πλάκες στενεύουν τον αυλό των μεσαίου μεγέθους αρτηριών και προκαλούν τη σταθερή στεφανιαία νόσο, την αποφρακτική αρτηριοπάθεια των κάτω άκρων, στενώσεις σε αρτηρίες του εγκεφάλου και τη στένωση των έσω καρωτίδων.
Από τη ρήξη ευάλωτης πλάκας προκαλείται το οξύ έμφραγμα του μυοκαρδίου (STEMI ή NSTEMI), το ισχαιμικό εγκεφαλικό επεισόδιο, ή και o θάνατος από αυτά.
ΟΙ ΕΞΕΤΑΣΕΙΣ ΓΙΑ ΤΗ ΔΙΑΓΝΩΣΗ ΚΑΙ ΤΗΝ ΠΡΟΓΝΩΣΗ ΤΗΣ ΣΤΑΘΕΡΗΣ ΣΤΕΦΑΝΙΑΙΑΣ ΝΟΣΟΥ (CAD)
Η Στεφανιαία Νόσος δηλαδή η ύπαρξη αθηρωματικής πλάκας (αθηρωματικών πλακών) σε στεφανιαία αρτηρία μπορεί να προκαλέσει Έμφραγμα του μυοκαρδίου.
Οι σημερινές αναίμακτες μέθοδοι της Καρδιολογίας δυστυχώς δεν είναι πολύ αξιόπιστες για τη διάγνωση και την πρόγνωση της στεφανιαίας νόσου.
Η δε σημερινή “αιματηρή” μέθοδος, η στεφανιογραφία, που θεωρείται η μέθοδος αναφοράς, μας πληροφορεί μεν για την ύπαρξη αθηρωματικής πλάκας σε στεφανιαία αρτηρία, όμως δεν μας πληροφορεί ούτε για τη μείωση της ροής του αίματος σε στένωση < 85% (ισχαιμία), ούτε αν η αθηρωματική πλάκα είναι επικίνδυνη για τη δημιουργία εμφράγματος.
Οι αναίμακτες μέθοδοι χωρίζονται α) σε εξετάσεις που δείχνουν σύσταση της πλάκας, β) σε εξετάσεις που δείχνουν ποσοστό στένωσης του αυλού, γ) σε εξετάσεις που δείχνουν Ισχαιμία και δ) στο score Ασβεστίου (CAC).
ΟΙ ΕΞΕΤΑΣΕΙΣ ΠΟΥ ΔΕΙΧΝΟΥΝ ΣΥΣΤΑΣΗ ΠΛΑΚΑΣ
Όσον αφορά τις ευάλωτες πλάκες, αυτές μπορούν να βρεθούν αναίμακτα από CCTA (Coronary Computed Tomography Angiography, Αξονική στεφανιογραφία) ή καλύτερα, από συνδυασμό CCTA και PET (Positron Emission Tomography, τομογραφία εκπομπής ποζιτρονίων) με ραδιοϊσότοπο το 18 F– NaF.
Με το 18 F-NaF ανιχνεύονται οι μικροεναποθέσεις ασβεστίου από τη συνεχιζόμενη φλεγμονή και τη νέκρωση των μακροφάγων και των λείων μυϊκών κυττάρων, οπότε μας πληροφορεί για την αρχική φάση της εξέλιξης της πλάκας. (Επιπλέον το 18 F-NaF μας πληροφορεί και για πλάκα που έχει υποστεί ρήξη)
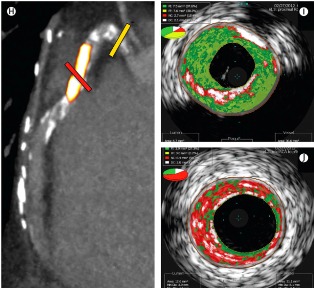
Οι ανωτέρω εικόνες δείχνουν σε ασθενή με σταθερή στηθάγχη τη δεξιά στεφανιαία αρτηρία:
[Αριστερά, Η: Το PET-CT scan δείχνει περιοχή με στένωση και αυξημένη πρόσληψη 18F-NaF (κόκκινη γραμμή) στη μέση της αρτηρίας και περιοχή με στένωση στην αρχή της αρτηρίας, χωρίς πρόσληψη 18F-NaF (κίτρινη γραμμή).
Δεξιά κάτω, J: Το Ενδοστεφανιαίο υπερηχογράφημα δείχνει στο σημείο της αυξημένης πρόσληψης 18F-NaF, ευάλωτη πλάκα με μεγάλο νεκρωτικό πυρήνα (κόκκινο χρώμα) και στικτές μικροασβεστώσεις (λευκές τελείες).
Δεξιά πάνω, Ι: Το Ενδοστεφανιαίο υπερηχογράφημα δείχνει στο σημείο της μη πρόσληψης 18F-NaF, σταθεροποιημένη πλάκα με ινολιπώδη ιστό (πράσινο χρώμα) και συρρέουσες περιοχές Ασβεστίου (λευκές περιοχές).
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(13)61754-7/fulltext]
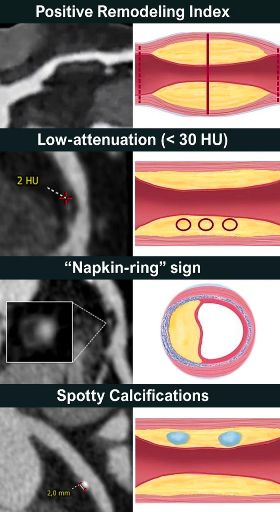
Στην Αξονική Στεφανιογραφία (CCTA) οι πλάκες με μεγάλο κίνδυνο ρήξης και δημιουργίας εμφράγματος (ευάλωτες πλάκες) είναι:
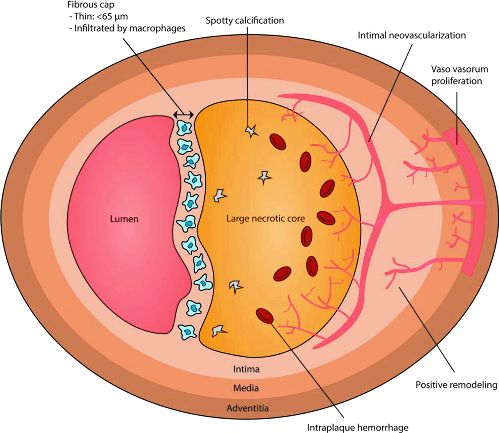
Οι μεγαλύτερες από 1 mm2, μαλακές, μη ασβεστωμένες πλάκες (νεκρωτικός πυρήνας), με χαμηλή ραδιοπυκνότητα, < 30 Hounsfield units. Αυτές λέγονται low-attenuation plaques (ή LAP).
Επίσης ευάλωτες πλάκες μπορεί να είναι όσες προεξέχουν από το εξωτερικό της αρτηρίας (positive remodeling) ή παρουσιάζουν λιπώδη ιστό στο εξωτερικό της αρτηρίας (λόγω φλεγμονής του τοιχώματος και εξωτερικά από την αρτηρία). Άλλα ύποπτα σημάδια είναι η στικτή εναπόθεση Ασβεστίου (spotty calcification) και το σημάδι napkin-ring.
https://bmjopen.bmj.com/content/12/2/e054698
Μια άλλη, επεμβατική όμως μέθοδος, η Optical Coherence Tomography (OCT ή Οπτική Τομογραφία Συνοχής) βασίζεται σε υπέρυθρο φως που εκπέμπει καθετήρας μέσα από τον αυλό της στεφανιαίας αρτηρίας για να ανιχνεύσει τις ευάλωτες πλάκες.
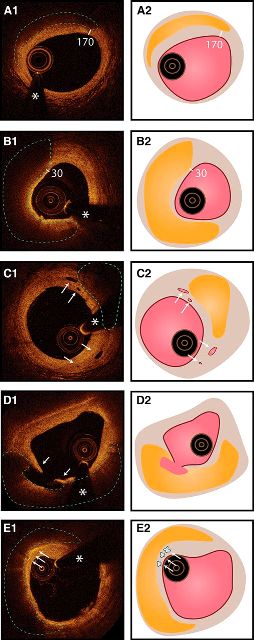
Στις ανωτέρω εικόνες στεφανιαίων αρτηριών με OCT, φαίνονται:
Α: Αθηρωματική πλάκα με παχύ ινώδες περίβλημα, 170 µm
Β: Μεγαλύτερη ευάλωτη Αθηρωματική πλάκα με λεπτό ινώδες περίβλημα, < 65 µm (30 µm)
C: Ευάλωτη Αθηρωματική πλάκα με δημιουργία νέων αρτηριδίων (μικροκανάλια) μέσα στον έσω χιτώνα της στεφανιαίας αρτηρίας.
D: Ραγείσα Αθηρωματική πλάκα με κοιλότητα, λόγω εξόδου μέρους του λιπώδους πυρήνα στον αυλό της αρτηρίας,
Ε: Ευάλωτη Αθηρωματική πλάκα με πολλά μακροφάγα (φωτεινά στίγματα) στον έσω χιτώνα της στεφανιαίας αρτηρίας.
[Το αστέρι * και οι ομόκεντροι κύκλοι, δείχνει τον καθετήρα της OCT / Η αθηρωματική πλάκα σχεδιάστηκε κίτρινη / Ο αυλός της στεφανιαίας αρτηρίας φαίνεται ροζ]
https://www.ahajournals.org/doi/10.1161/CIRCIMAGING.116.005973
ΟΙ ΕΞΕΤΑΣΕΙΣ ΠΟΥ ΔΕΙΧΝΟΥΝ ΑΝΑΤΟΜΙΑ ΤΟΥ ΑΥΛΟΥ
Όσες βλέπουν την ανατομία του αυλού των στεφανιαίων αρτηριών και είναι η αξονική στεφανιογραφίαή CCTA (αναίμακτη) και η κλασσική στεφανιογραφία ή ICA (“αιματηρή”).
(Η ισχαιμία που προκαλείται από κάθε στένωση μπορεί να υπολογιστεί από την ταχύτητα ροής του Ιωδιούχου σκιαγραφικού και ονομάζεται στην περίπτωση της CCTA, FFR ct και στην περίπτωση της ICA, δείκτης FFR angio ή δείκτης QFR).
ΟΙ ΕΞΕΤΑΣΕΙΣ ΠΟΥ ΒΡΙΣΚΟΥΝ ΙΣΧΑΙΜΙΑ
Οι εξετάσεις που βρίσκουν Ισχαιμία (μειωμένη προσφορά Οξυγόνου στο μυοκάρδιο συγκριτικά με τη ζήτηση του) είναι:
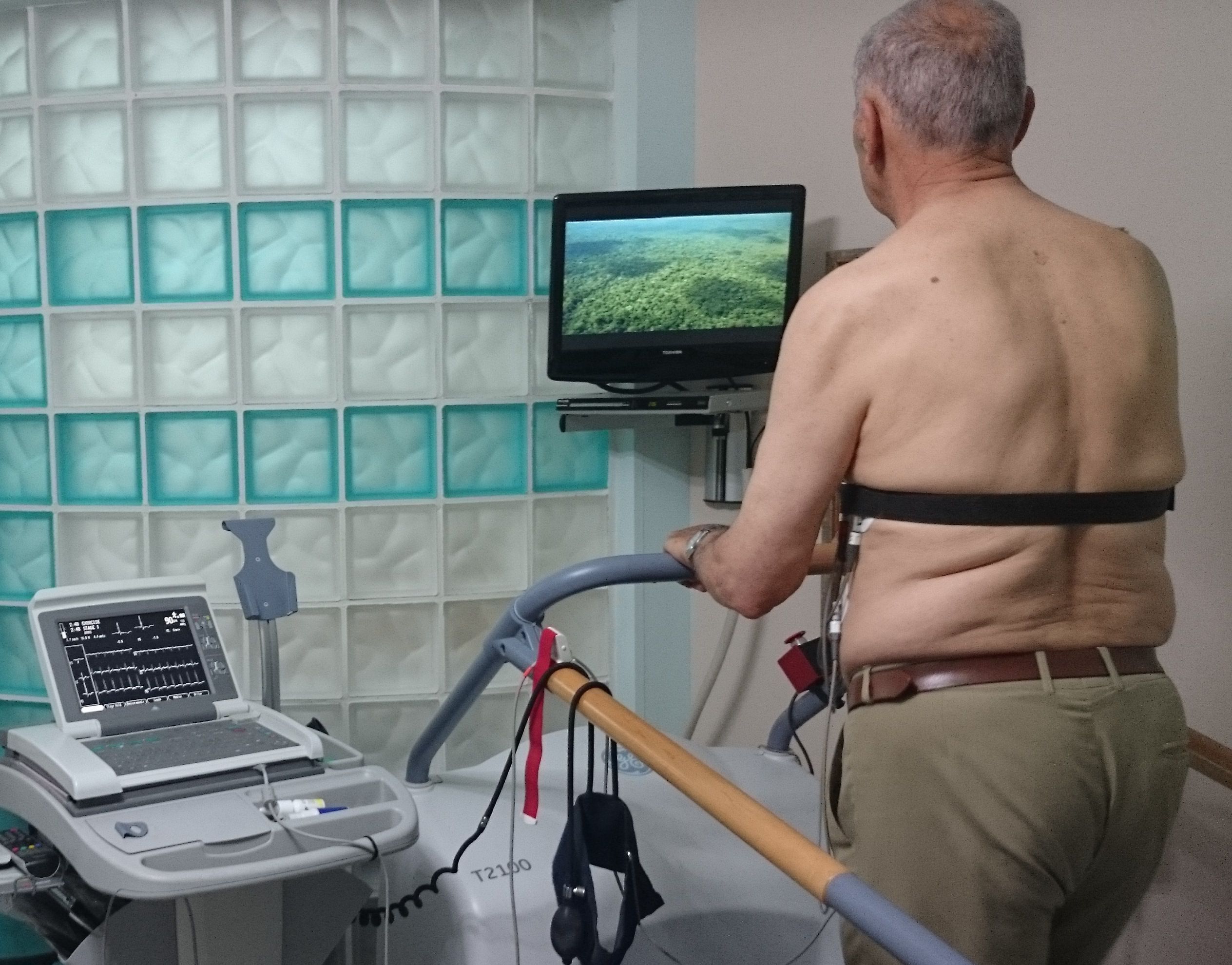
1) η Δοκιμασία Κοπώσεως
2) το Σπινθηρογράφημα Μυοκαρδίου ή SPECT
3) το stress echo (διενεργείται από πολύ εξειδικευμένους καρδιολόγους για να είναι αξιόπιστο. Οι β-αναστολείς ή άλλα φάρμακα που μειώνουν τους παλμούς πρέπει να σταματούν 48 ώρες πριν).
Επίσης η Ισχαιμία ανιχνεύεται από δυο ακόμη εξετάσεις, καλύτερες από τις προηγούμενες, που δεν έχουν φτάσει στην Ελλάδα,
4) το stress ΡΕΤ με 82Rubidium ή 13N-ammonia ή [15O]H2O (Τομογραφία εκπομπής Ποζιτρονίων)
Πιο πάνω εικόνες από PET με 82Rb: Αριστερά, φυσιολογικό / Δεξιά, Ισχαιμία στο πρόσθιο τοίχωμα
5) την stress CMR (Καρδιακή Τομογραφία Μαγνητικού Συντονισμού).
[Σε όσες από τις πιο πάνω εξετάσεις θα χορηγηθεί Αδενοσίνη ή Διπυριδαμόλη, η Καφεΐνη πρέπει να αποφεύγεται για 24 ώρες πριν.]
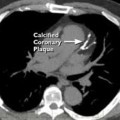
ΤΟ SCORE ΑΣΒΕΣΤΙΟΥ (CAC)
Το score Ασβεστίου (CAC) μετρά την ποσότητα του Ασβεστίου που έχουν οι στεφανιαίες αρτηρίες (με αξονική τομογραφία Θώρακος, χωρίς σκιαγραφικό) και μας δείχνει τη συνολική, μέχρι πριν μερικούς μήνες (?), Αθηροσκλήρωση στις στεφανιαίες αρτηρίες.
Το CAC δεν μας δείχνει το βαθμό στένωσης του αυλού τους ή την ισχαιμία που προκαλούν οι αθηρωματικές πλάκες, ούτε αν υπάρχουν τώρα αθηρωματικές πλάκες στην αρχή της εξέλιξης τους που είναι και οι πιο επικίνδυνες να σπάσουν και να προκαλέσουν έμφραγμα.
Το score Ασβεστίου μας οδηγεί, αν χρειάζεται, σε αξονική στεφανιογραφία και σε χορήγηση φαρμακευτικής θεραπείας.
>> Έτσι (ακόμη και σε ασυμπτωματικό άνθρωπο) αν υπάρχει Ασβέστιο στο στέλεχος (νόσος στελέχους) ή αν συνολική τιμή του Agatston score είναι πάνω από 100 (?) καλό είναι να διενεργηθεί αξονική στεφανιογραφία και αν χρειαστεί, σε επόμενο στάδιο και κλασική στεφανιογραφία ή σε πολύ ψηλές τιμές (> 1000 ?) CAC, να διενεργηθεί εξ’ αρχής κλασική στεφανιογραφία. (Σε πολύ ψηλή τιμή CAC, η αξονική τομογραφία δεν είναι σίγουρη)
>> Η γνώση του CAC βοηθά πέρα από τη διάγνωση της στεφανιαίας νόσου και στην απόφαση για χορήγηση ή μη Ασπιρίνης και Στατίνης για την αποτροπή μελλοντικού εμφράγματος.
Σύμφωνα με την Αμερικανική Εταιρία Καρδιαγγειακής Αξονικής Τομογραφίας, Στατίνη χορηγείται σε CAC > 0 και Ασπιρίνη σε CAC > 100.
https://www.ccjm.org/content/85/9/707
https://www.journalofcardiovascularct.com/article/S1934-5925(17)30046-1/fulltext
Στις τελευταίες Αμερικανικές Οδηγίες για τη θεραπεία της Χοληστερίνης αναφέρονται τα ακόλουθα:
Για Πρωτογενή πρόληψη (χωρίς να έχει συμβεί έμφραγμα ή εγκεφαλικό):
Σε ηλικίες 40 ως 75 ετών που έχουν LDL >70 (!!) mg/dL και 10ετή Καρδιαγγειακό κίνδυνο 7.5 – 20%:
>> Σε CAC score: “0”, δεν χορηγείται Στατίνη, εκτός και αν ο άνθρωπος Καπνίζει ή έχει Σ. Διαβήτη ή έχει Οικογενειακό ιστορικό πρόωρου εμφράγματος ή εγκεφαλικού (σε 1ου βαθμού συγγενή, για άντρα < 55, για γυναίκα < 65 ετών).
>> Σε CAC score: 1-99, χορηγείται Στατίνη ιδίως αν > 55 ετών.
>> Σε CAC score: > 100, χορηγείται Στατίνη.
[Σε κίνδυνο > 20% χορηγείται πάντα Στατίνη
Ο 10ετής Καρδιαγγειακός Κίνδυνος αφορά έμφραγμα ή εγκεφαλικό για ηλικίες 40 ως 79 ετών και υπολογίζεται στην ακόλουθη διεύθυνση:
http://static.heart.org/riskcalc/app/index.html#!/baseline-risk]
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
https://www.jacc.org/doi/10.1016/j.jacc.2021.09.006
https://www.frontiersin.org/articles/10.3389/fcvm.2021.797046/full
https://www.ahajournals.org/doi/10.1161/CIRCRESAHA.114.302721
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6182398/
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.121.054102
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.120.049755
https://link.springer.com/article/10.1007/s12471-020-01445-7
https://www.jacc.org/doi/10.1016/j.jacc.2021.10.044
https://jamanetwork.com/journals/jama/fullarticle/1920971
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.120.046791
https://www.nature.com/articles/nrcardio.2014.60
https://heart.bmj.com/content/early/2022/01/12/heartjnl-2021-320265
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8710641/
https://www.sciencedirect.com/science/article/pii/S1050173821001249
https://www.frontiersin.org/articles/10.3389/fcvm.2020.00090/full
https://www.sciencedirect.com/science/article/pii/S0735109719339543
Η EYΑΛΩΤΗ ΑΘΗΡΩΜΑΤΙΚΗ ΠΛΑΚΑ