Η HDL ΧΟΛΗΣΤΕΡΙΝΗ
Ενημερώθηκε στις 14/9/2019
Η HDL ΧΟΛΗΣΤΕΡΙΝΗ ΣΥΝΟΠΤΙΚΑ
Οι Λιποπρωτεΐνες ΗDL είναι τα οχήματα μεταφοράς Χοληστερίνης από τα μακροφάγα κύτταρα των αθηρωματικών πλακών των αρτηριών (και από άλλα κύτταρα που έχουν περίσσευμα χοληστερίνης), προς το ήπαρ, για αποβολή μέσω της χολής ή επαναχρησιμοποίηση.
H διαδικασία αυτή λέγεται αντίστροφη μεταφορά χοληστερίνης (reverse cholesterol transport- RCT).
# Οι Λιποπρωτεΐνες ΗDL προστατεύουν από Καρδιαγγειακές παθήσεις, γι’ αυτό η Χοληστερίνη που υπάρχει σ’ αυτές, θεωρείται “καλή” Χοληστερίνη.
ΛΙΓΑ ΓΙΑ ΤΙΣ ΛΙΠΟΠΡΩΤΕΪΝΕΣ
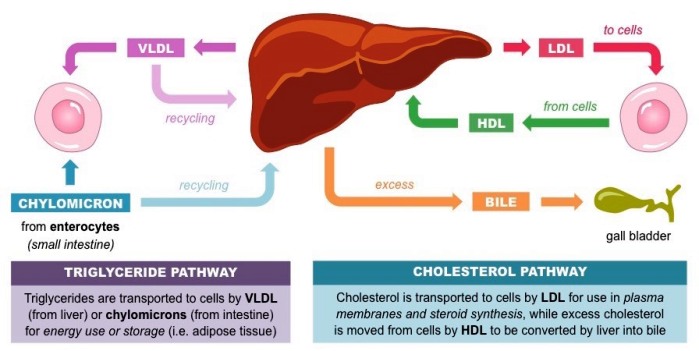
Τα Τριγλυκερίδια, όπως και η Χοληστερίνη, δεν μπορούν να κυκλοφορήσουν στο αίμα στη μορφή που είναι, έτσι κυκλοφορούν συνδεδεμένα με απολιποπρωτεΐνες κυρίως σε 5 μορφές Λιποπρωτεϊνών (Χυλομικρά, VLDL, IDL, LDL και HDL).]
Οι Λιποπρωτεΐνες χρησιμεύουν: 1) για τη μεταφορά των Τριγλυκεριδίων από το λεπτό έντερο και το ήπαρ στους μυς για ενέργεια και 2) για τη μεταφορά της Χοληστερίνης από το ήπαρ στα κύτταρα, όπου χρησιμοποιείται σαν δομικό υλικό για την κατασκευή των μεμβρανών τους (εξωτερικής και εσωτερικών), για τη σύνθεση ορισμένων ορμονών και για τη δημιουργία χολικών οξέων.
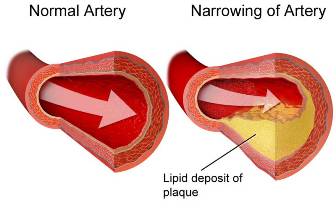
η λιποπρωτεΐνη LDL (“κακή” Χοληστερίνη) δημιουργεί τις αθηρωματικές πλάκες που προκαλούν στενώσεις στις αρτηρίες και μείωση της ροής του αίματος μετά.
Γνωρίζουμε ότι αν η τιμή της HDL Χοληστερίνης είναι χαμηλή (περίπου κάτω από 40 mg/dL στους Άντρες και κάτω από 45-50 mg/dL στις Γυναίκες) υπάρχει αυξημένος κίνδυνος πρόωρης αθηροσκλήρωσης (αποφρακτικής αρτηριοπάθειας κάτω άκρων, στένωσης καρωτίδων κλπ.) και Καρδιαγγειακών επεισοδίων (π.χ. έμφραγμα, ισχαιμικό εγκεφαλικό κλπ).
Εννοείται ότι όσο χαμηλότερη είναι η τιμή της τόσο μεγαλύτερος είναι ο κίνδυνος. Αντίθετα αν η τιμή της είναι ψηλή (περίπου πάνω από 60-65 mg/dL) μειώνεται ο κίνδυνος για Καρδιαγγειακά επεισόδια.
[Όμως πολύ ψηλές τιμές HDL (π.χ. σε Άντρες με τιμές > 116 mg/dl, σε γυναίκες με τιμές > 135 mg/dl) ενδεχομένως μπορεί να μην είναι αντι-αθηρογόνες ή και να αυξάνουν ακόμη και την γενική θνητότητα αν δυσλειτουργεί η HDL.]
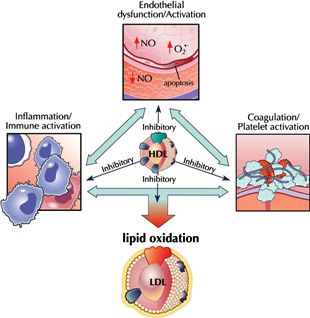
## Υπ’ όψιν ότι τα σωματίδια HDL έχουν και άλλες ωφέλιμες δράσεις, όπως αντιοξειδωτικές, αντιφλεγμονώδεις, αντιαιμοπεταλιακές, αντιπηκτικές, αγγειοδιασταλτικές κ.λ.π.
## Υπάρχουν πολλές μορφές των σωματιδίων ΗDL κυρίως ανάλογα με την περιεκτικότητα τους σε χοληστερίνη (ελεύθερη και εστεροποιημένη).
## Μεγαλύτερη σημασία για τη μείωση της αθηροσκληρωτικής πλάκας έχει η ικανότητα αφαίρεσης χοληστερίνης (cholesterol efflux capacity ή CEC) από την apoA-I και λιγότερο από τις υπόλοιπες μορφές HDL μέσα από τα μακροφάγα και αφρώδη κύτταρα της πλάκας και μικρότερη σημασία έχει η ποσότητα της ΗDL Χοληστερίνης στο αίμα (η ποιότητα αντί της ποσότητας).
Ο λόγος είναι ότι ικανότητα για αφαίρεση χοληστερίνης από τα μακροφάγα της αθηρωματικής πλάκας, έχουν μόνο οι δισκοειδείς μορφές των HDL, η apoA-I (προέρχονται από το ήπαρ και το έντερο), που δεν έχει Χοληστερίνη και η προ-β2 HDL που έχει Χοληστερίνη σε μικρή ποσότητα.
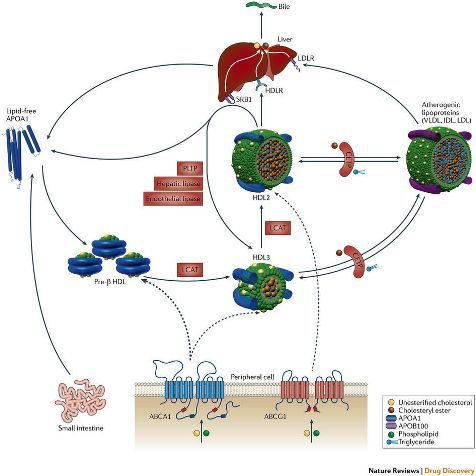
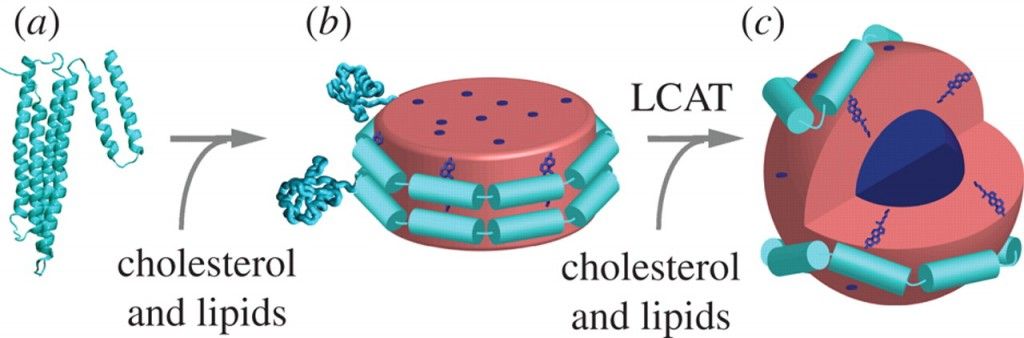
# Τα σωματίδια της λιποπρωτεΐνης HDL ξεκινούν τη ζωή τους από το ήπαρ σαν δίσκοι apoA-I χωρίς χοληστερίνη.
Τα σωματίδια της apoA-I μπαίνουν στα μακροφάγα και τα αφρώδη κύτταρα των αθηρωματικών πλακών (απ’ όπου παραλαμβάνουν οξειδωμένη Χοληστερίνη) και εξέρχονται σαν προ-β2 HDL σωματίδια με λίγη ποσότητα Χοληστερίνης.
Τα σωματίδια προ-β2 HDL αρχίζουν να αποκτούν σφαιρικό σχήμα με το γέμισμα τους με επιπλέον Χοληστερίνη και μετατρέπονται στα πιο ώριμα HDL α3 και στη συνέχεια στα ΗDL α2.
Τελικά η εστεροποιημένη Χοληστερίνη από τα σωματίδια ΗDL α2 αφαιρείται στο ήπαρ για να αποβληθεί μέσω της χολής και των κοπράνων ή για να ξαναχρησιμοποιηθεί όπου χρειάζεται.
(Λεπτομέρειες για την αντίστροφη μεταφορά χοληστερίνης υπάρχουν πιο κάτω)
ΠΩΣ ΑΥΞΑΝΕΤΑΙ Η ΧΑΜΗΛΗ HDL ΧΩΡΙΣ ΦΑΡΜΑΚΑ ?
Αν η HDL Χοληστερίνη είναι χαμηλή δυστυχώς για να την αυξήσουμε δεν έχουμε προς το παρόν κάτι αξιόλογο από φάρμακα εκτός ίσως του Νικοτινικού οξέως, οπότε μας μένουν οι Υγεινοδιαιτητικές αλλαγές.
Αυτές είναι κυρίως:
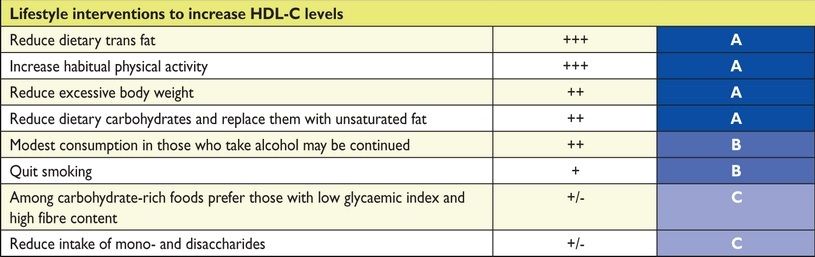
1) η αποφυγή των trans λιπαρών γιατί μειώνουν την HDL (υδρογονωμένα μερικώς ή ολικώς φυτικά λάδια, οπότε αυτά στερεοποιούνται)
2) η απώλεια σωματικού βάρους (για να φτάσουν τα κιλά στον αριθμό που προκύπτει από τον πολλαπλασιασμό του 25 με το ύψος επί το ύψος, εκφρασμένα σε μέτρα. π.χ. για ύψος 1.70, πολλαπλασιάζουμε 25 χ 1.7 χ 1.7)
3) η αύξηση του βαδίσματος (πάνω από 20 χιλιόμετρα την βδομάδα)
5) η λήψη μικρής ποσότητας κρασιού (π.χ. μέχρι 3 ποτηράκια ημερησίως για του άντρες και μέχρι 2 για τις γυναίκες)
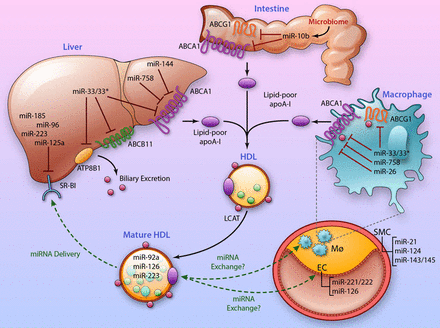
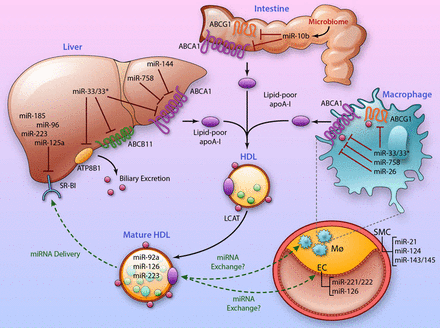
Τα Μούρα και το κόκκινο κρασί αυξάνουν τους μεταφορείς ABCA1 and ABCG1 (δες πιο κάτω) μέσω της πολυφαινόλης Cy-3-G που περιέχουν και μέσω μείωσης του miR-10b.
6) η μείωση της λήψης υδατανθράκων. Από αυτούς προτιμούμε όσους έχουν πολλές φυτικές ίνες και μικρό γλυκαιμικό δείκτη. Καταναλώνουμε αναψυκτικά χωρίς ζάχαρη.
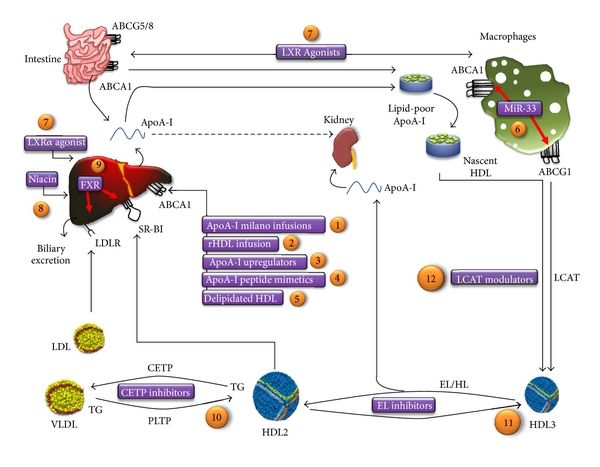
ΦΑΡΜΑΚΑ ΓΙΑ ΤΗΝ ΑΥΞΗΣΗ ΤΗΣ HDL ΧΟΛΗΣΤΕΡΙΝΗΣ
# Όταν η HDL Χοληστερίνη είναι χαμηλή και ήδη υπάρχει καρδιαγγειακή πάθηση ή άλλοι παράγοντες κινδύνου, μειώνουμε την LDL Χοληστερίνη με Στατίνες, ώστε αφού έχουμε μικρή μόνο αφαίρεση Χοληστερίνης από τις αθηρωματικές πλάκες, να έχουμε και την ελάχιστη δυνατή προσθήκη Χοληστερίνης σ’ αυτές.
# Με τα υπάρχοντα φάρμακα που αυξάνουν την HDL χοληστερίνη, δεν έχει φανεί να μειώνεται ο Καρδιαγγειακός Κίνδυνος.
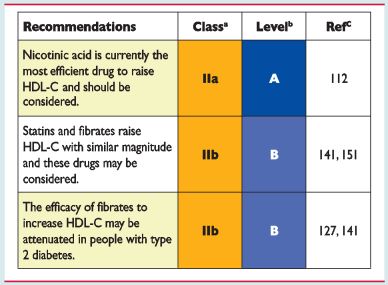
Οι Στατίνες αυξάνουν την HDL Χοληστερίνη κατά 5-10%.
Οι Φιμπράτες την αυξάνουν κατά 10-15% και μακροχρόνια σε Σ. Διαβητικούς κατά 5%.
Το Νικοτινικό οξύ (Niacin ή Βιταμίνη Β3) αυξάνει την HDL Χοληστερίνη, μέσω αύξησης της παραγωγής από το ήπαρ (και μείωσης της αποδόμησης) της apo A1 και φαίνεται ότι είναι το καλύτερο, προκαλεί όμως ακίνδυνη δερματική αγγειοδιαστολή με αίσθημα καψίματος.
Η Νιασίνη (ή Β3) υπάρχει κυρίως στα εξής: Τόνο, σολωμό, γαύρο, σκουμπρί, κοτόπουλο, γαλοπούλα, ήπαρ, φυστίκια, κολοκυθόσποροι, μανιτάρια, αρακάς, αβοκάντο κλπ.
Όμως σε συγχορήγηση του Νικοτινικού οξέως με Στατίνη και δραστική μείωση της LDL από αυτήν, δεν φάνηκε να προσφέρει επιπλέον οφέλη σε μείωση Καρδιαγγειακών συμβαμάτων.
# Ελπίζουμε μελλοντικά σε πειραματικά φάρμακα όπως το FAMP ή το CSL112 που μοιάζουν με την apoA-I και σε ολιγονουκλεοτίδια εναντίον ορισμένων miRΝΑ (π.χ. κατά του miR-33).
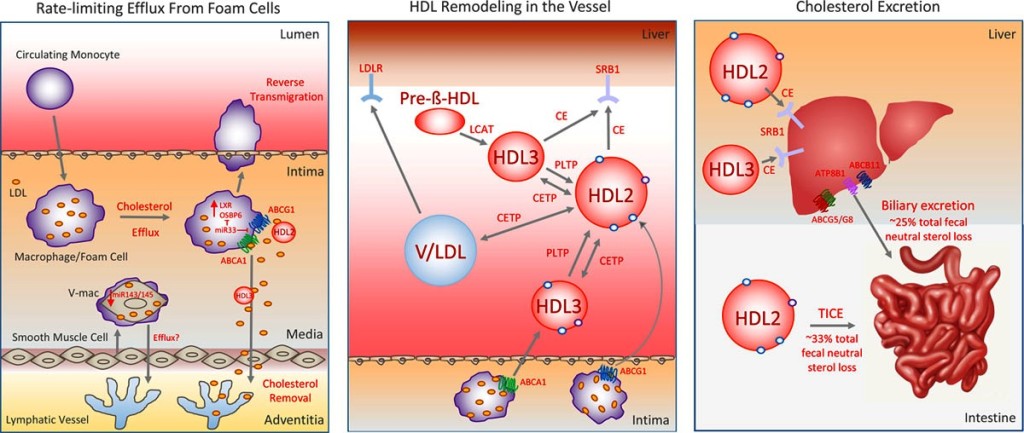
ΟΙ ΑΘΗΡΩΜΑΤΙΚΕΣ ΠΛΑΚΕΣ ΚΑΙ Ο ΚΥΚΛΟΣ ΤΗΣ HDL ΧΟΛΗΣΤΕΡΙΝΗΣ (RCT), ΓΙΑ ΟΠΟΙΟΝ ΕΝΔΙΑΦΕΡΕΤΑΙ
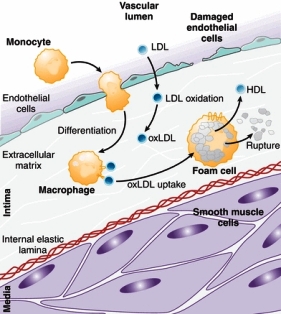
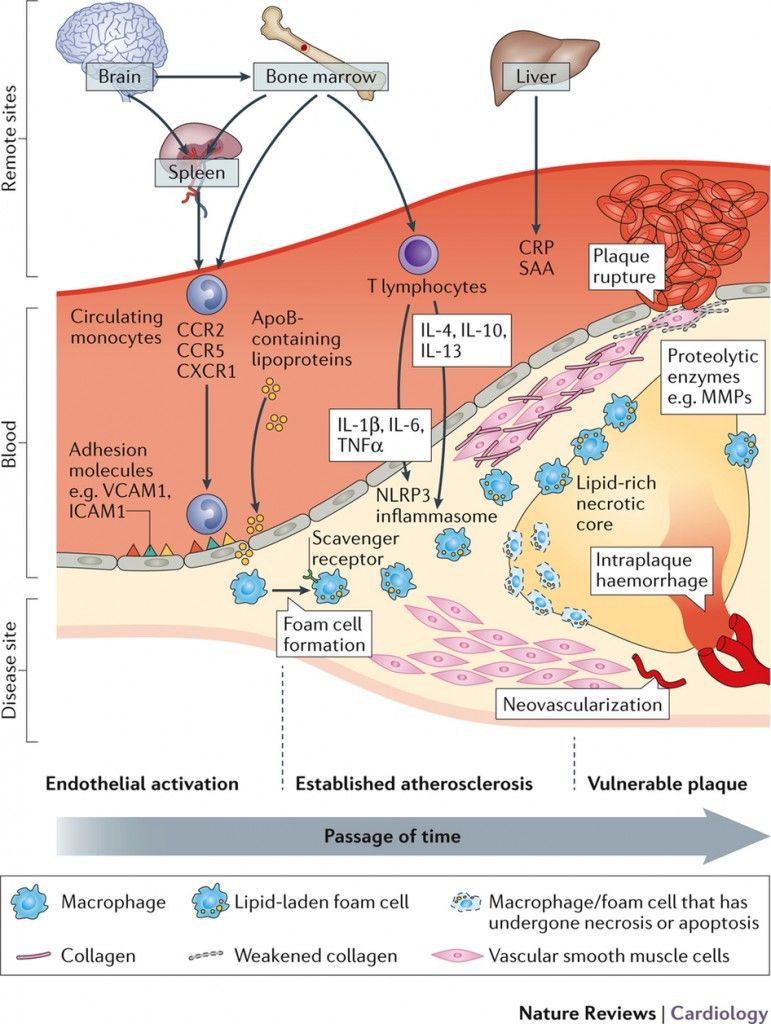
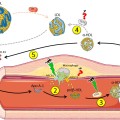
Η αθηρωματική πλάκα δημιουργείται από την φλεγμονή που προκαλεί η είσοδος LDL χοληστερίνης κάτω από το ενδοθήλιο των αρτηριών και τη μετατροπή της σε οξειδωμένη LDL (ox-LDL).
Η τελευταία θεωρείται εχθρική για τον οργανισμό και έτσι επιστρατεύονται μονοκύτταρα από το αίμα που μετατρέπονται σε μακροφάγα κύτταρα για να “φάνε” την ox-LDL.
Τα μακροφάγα στη συνέχεια είτε θα αποδώσουν την ox LDL στα apo A1 σωματίδια είτε θα μεταναστεύσουν από το αρτηριακό τοίχωμα στους λεμφαδένες.
Όταν η είσοδος της ox-LDL υπερβαίνει την έξοδο της από τα φαγοκύτταρα, αυτά μετατρέπονται σε αφρώδη κύτταρα, γεμάτα χοληστερίνη.
Tα αφρώδη κύτταρα που έχουν απορροφήσει μεγάλη ποσότητα οx-LDL, διαλύονται-νεκρώνονται (απόπτωση) και δημιουργούν τον λιπώδη πυρήνα της αθηρωματικής πλάκας.
## Όμως ο Θεός πρόβλεψε και τρόπο να αφαιρείται Χοληστερίνη από τις αθηρωματικές πλάκες των αρτηριών:
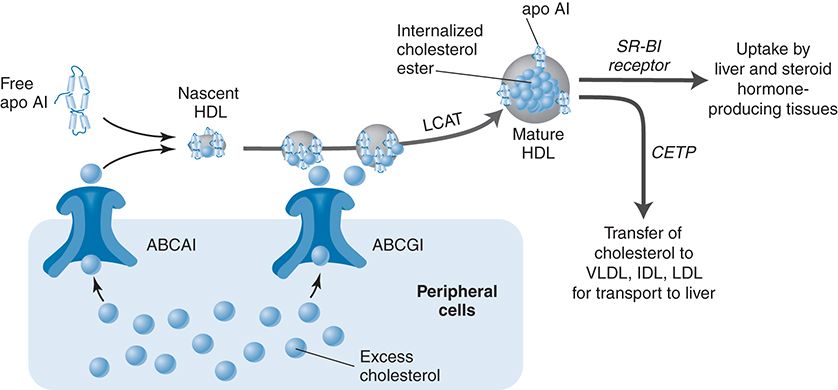
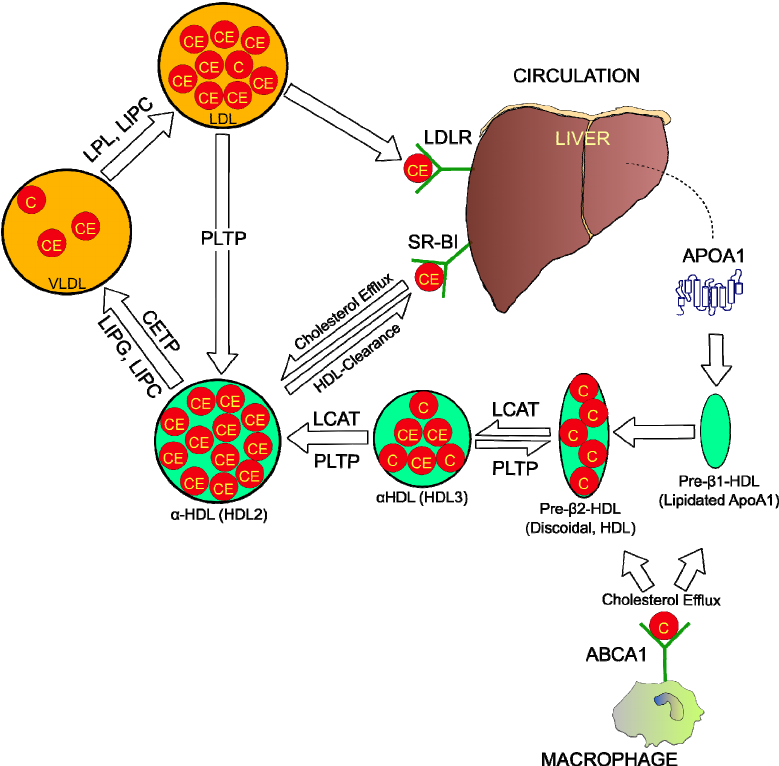
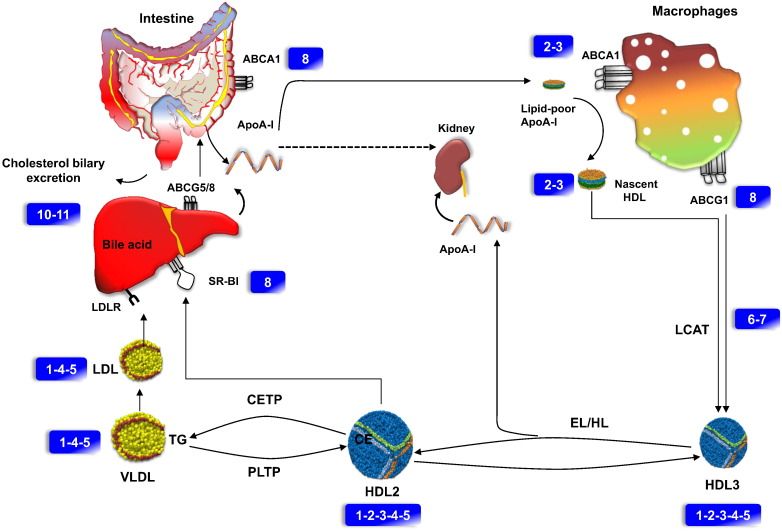
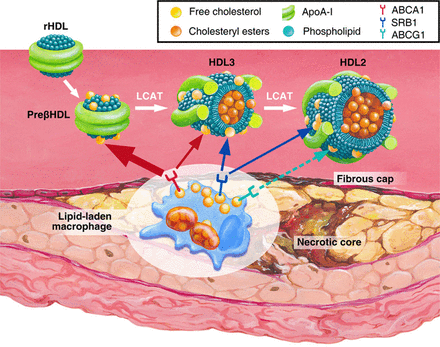
a) Η διαδικασία ξεκινά με την παραγωγή δίσκων απολιποπρωτεΐνης Α-Ι (apoA-I), χωρίς χοληστερίνη, από το ήπαρ (και το λεπτό έντερο).
b) Τα σωματίδια της apoA-I μπαίνουν στα μακροφάγα / αφρώδη κύτταρα των αθηρωματικών πλακών (απ’ όπου παραλαμβάνουν οξειδωμένη Χοληστερίνη) και εξέρχονται σαν προ- β 2 HDL (ή nascent) σωματίδια με λίγη Χοληστερίνη.
c) Τα σωματίδια προ-β2 HDL αρχίζουν να αποκτούν σφαιρικό σχήμα με το γέμισμα τους με επιπλέον χοληστερίνη (με την παραλαβή και άλλης χοληστερίνης από τα φαγοκύτταρα / αφρώδη κύτταρα και επίσης με τη βοήθεια του ενζύμου LCAT που παράγεται στο ήπαρ) οπότε μετατρέπονται στα πιο ώριμα HDL α3.
d) Τα σωματίδια HDL α3 συνεχίζουν την κυκλοφορία τους στο αίμα και μετατρέπονται στην τελική μορφή τους την HDL α2, αφού παραλάβουν και άλλη χοληστερίνη, από τα φαγοκύτταρα / αφρώδη κύτταρα και από τις λιποπρωτεΐνες apoB 100, μέσω του ενζύμου PLTP.
e) Επιπλέον το ένζυμο CEPT ανταλλάσσει Χοληστερίνη που αφαιρεί από τα σωματίδια ΗDL α2 και α3 και προσθέτει Τριγλυκερίδια σ’ αυτά. (δες πιο κάτω)
f) Τελικά η εστεροποιημένη χοληστερίνη από τα σωματίδια ΗDL α2 αφαιρείται στο ήπαρ, για να αποβληθεί μέσω της χολής στο έντερο και τα κόπρανα ή για να ξαναχρησιμοποιηθεί.
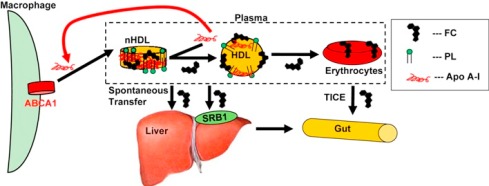
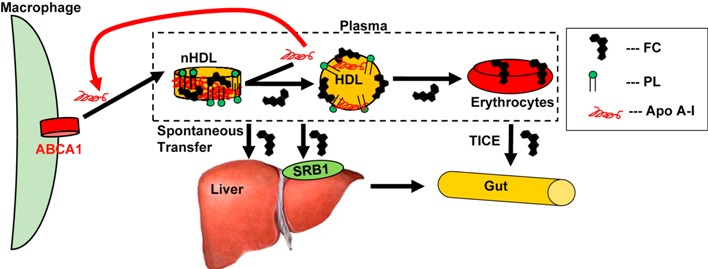
# Επίσης ελεύθερη Χοληστερίνη από όλες τις μορφές HDL, μπορεί να μεταφερθεί κατ’ ευθείαν στο ήπαρ και ένα μικρό ποσοστό κατ’ ευθείαν στο έντερο μέσω των ερυθροκυττάρων.
Η HDL ΧΟΛΗΣΤΕΡΙΝΗ ΕΚΤΕΤΑΜΕΝΑ
Οι Λιποπρωτεΐνες ΗDL είναι τα οχήματα μεταφοράς Χοληστερίνης από τα μακροφάγα κύτταρα των αθηροσκληρωτικών πλακών (και από άλλα κύτταρα που έχουν περίσσευμα χοληστερίνης), προς το ήπαρ (κυρίως) για αποβολή μέσω της χολής ή επαναχρησιμοποίηση.
H διαδικασία αυτή λέγεται αντίστροφη μεταφορά χοληστερίνης (reverse cholesterol transport- RCT).
Οι Λιποπρωτεΐνες ΗDL προστατεύουν από Καρδιαγγειακές παθήσεις, γι’ αυτό η Χοληστερίνη που υπάρχει σ’ αυτές, θεωρείται “καλή” Χοληστερίνη.
[Το ήπαρ παράγει αρχικά την VLDL που καταλήγει τελικά στην αθηρογόνο-“κακή” LDL Χοληστερίνη. Αυτή διεισδύει κάτω από το ενδοθήλιο, στο εσωτερικό τοίχωμα των αρτηριών και μετατρέπεται σε οξειδωμένη LDL (ox LDL) που δημιουργεί τοπική φλεγμονή.
Για την εξάλειψη της επιστρατεύονται μονοκύτταρα που διεισδύουν και αυτά στην περιοχή και μετατρέπονται σε μακροφάγα για να φάνε την οξειδωμένη LDL που θεωρείται εισβολέας.
Όμως για να μην φορτωθούν με υπερβολική ox LDL τα μακροφάγα και στη συνέχεια δημιουργηθεί αθηροσκληρωτική πλάκα, δημιουργήθηκε ο μηχανισμός της αντίστροφης μεταφοράς χοληστερίνης.]
Υπάρχουν πολλές μορφές των Λιποπρωτεϊνών ΗDL κυρίως ανάλογα με την περιεκτικότητα τους σε χοληστερίνη.
Λέγονται Υψηλής Πυκνότητας Λιποπρωτεΐνες ή HDL (High Density Lipoproteins) γιατί έχουν την μεγαλύτερη αναλογία πρωτεϊνών (κυρίως απολιποπρωτεΐνης apo A–I και apo A–II) προς Λιπίδια.
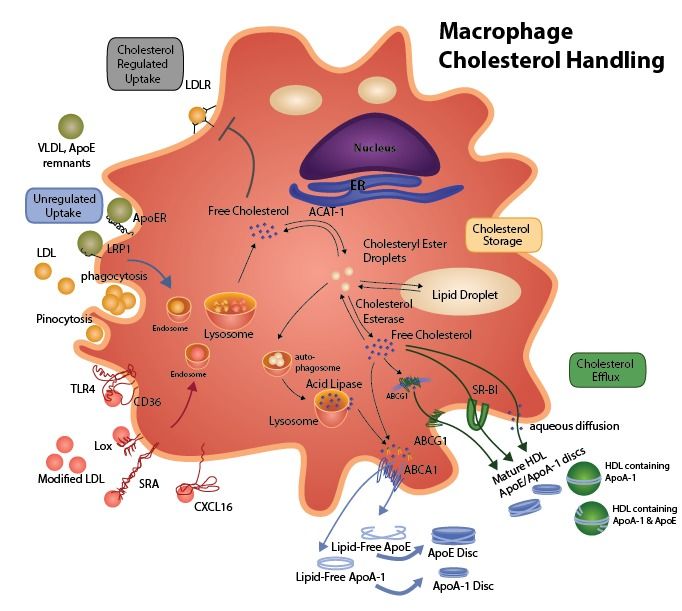
Όμως ικανότητα για αφαίρεση χοληστερίνης από τα μακροφάγα, μέσα από τον μεταφορέα τους ABC A1, έχουν κυρίως οι δισκοειδείς μορφές των HDL (κυρίως η apoA-I) που δεν έχουν Χοληστερίνη ή την έχουν σε μικρή ποσότητα.
Μεγαλύτερη σημασία για τη μείωση της αθηροσκληρωτικής πλάκας έχει ο βαθμός αφαίρεσης χοληστερίνης από την apoA-I μέσα από τα μακροφάγα και μικρότερη σημασία έχει η ποσότητα της ΗDL Χοληστερίνης στο αίμα (η ποιότητα αντί της ποσότητας).
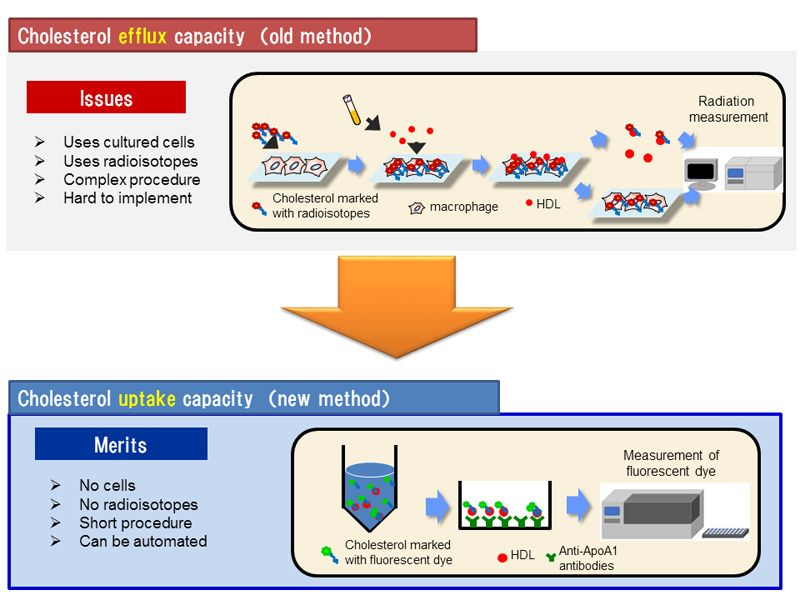
Ο βαθμός αφαίρεσης χοληστερίνης από τα μακροφάγα και προσθήκης της στις apoA-I, που προέρχονται από το ήπαρ και το έντερο, λέγεται ικανότητα για εξαγωγή Χοληστερίνης – cholesterol efflux capacity (CEC).
http://www.acc.org/latest-in-cardiology/articles/2017/02/01/07/34/quality-over-quantity
Για τη μέτρηση της CEC υπάρχουν διάφορες μέθοδοι που περιγράφονται στα ακόλουθα άρθρα.
http://www.jlr.org/content/52/12/2332.full.pdf
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2866499/
http://jalm.aaccjnls.org/content/early/2017/05/29/jalm.2016.022913
Η μεταφορά της ΗDL χοληστερίνης γίνεται κυρίως προς το ήπαρ για αποβολή στη χολή ή για επαναχρησιμοποίηση. Επίσης αυτή μεταφέρεται σε όργανα που χρειάζονται χοληστερίνη για την παραγωγή στεροειδών ορμονών, όπως στα επινεφρίδια, στους όρχεις και στις ωοθήκες.
Όμως τα σωματίδια HDL μεταφέρουν και άλλες ουσίες όπως ορμόνες, βιταμίνες, ένζυμα, λιπώδεις διαβιβαστές (όπως το S-1-P Sphingosine-1-phosphate που προέρχεται από τα Κεραμίδια) και miRNA. Μέσω αυτών ασκούν και επιπλέον δράσεις πέρα από την αντίστροφη μεταφορά χοληστερίνης.
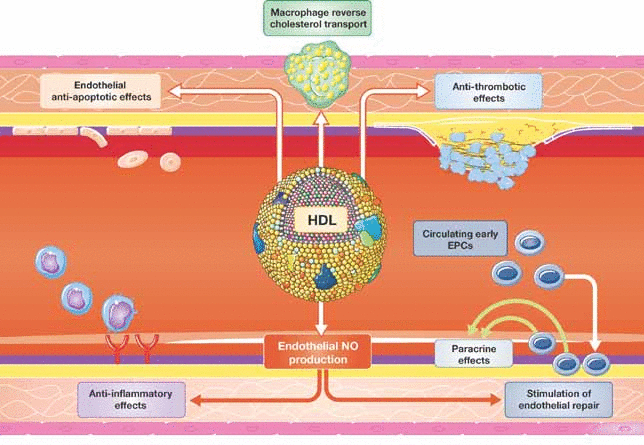
Οι επιπλέον δράσεις των σωματιδίων HDL είναι αντιοξειδωτικές (μειώνουν την οξείδωση της LDL), αντιφλεγμονώδεις (μειώνουν φλεγμονώδεις ουσίες που παράγονται από τα ενδοθηλιακά κύτταρα), αντιαιμοπεταλιακές, αντιπηκτικές (δρουν στην παραγωγή Μονοξειδίου του Αζώτου- ΝΟ, από τα ενδοθηλιακά κύτταρα), αγγειοδιασταλτικές (μειώνουν την ενδοθηλίνη ET-1 που είναι ισχυρή αγγειοσυσπαστική ουσία) και επίσης δρουν εναντίον της νέκρωσης κυττάρων (απόπτωση).
Πρόσφατα φάνηκε ότι στο γενικό πληθυσμό οι λοιμώξεις που χρειάζονται εισαγωγή σε νοσοκομείο είναι αυξημένες κατά 75% σε τιμή HDL κάτω από 31 mg/dl. Επίσης αυτές είναι αυξημένες κατά 43% σε τιμή HDL πάνω από 100 mg/dl. Και οι δυο περιπτώσεις συγκρίθηκαν με τιμή HDL 90 mg/dl.
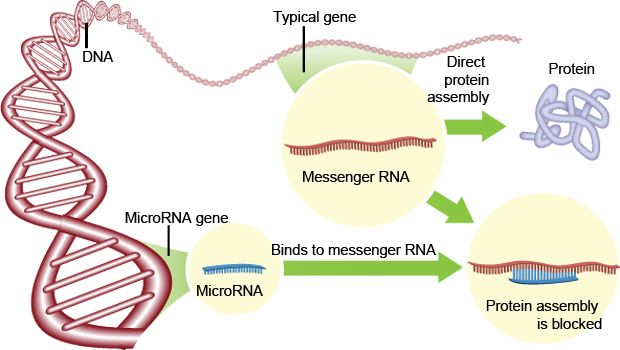
Τα miRNAs (μικρο- RNAs) είναι αγγελιοφόρα ολιγονουκλεοτίδια επικοινωνίας μεταξύ των κυττάρων. Χρησιμεύουν σαν λεπτομερείς ρυθμιστές (κάτι σαν fine tuning) της ποσότητας της παραγόμενης πρωτεΐνης από το DNA.
Αυτά προκαλούν καταστροφή περίπου του 20% του mRNA και μειώνουν αντίστοιχα τη δημιουργία πρωτεϊνικών μορίων από το DNA.
http://circres.ahajournals.org/content/114/1/183
Γνωρίζουμε ότι αν η τιμή της HDL Χοληστερίνης είναι χαμηλή (περίπου κάτω από 40 mg/dL στους Άντρες και κάτω από 45 mg/dL στις Γυναίκες) υπάρχει αυξημένος κίνδυνος πρόωρης αθηροσκλήρωσης (αποφρακτικής αρτηριοπάθειας κάτω άκρων, στένωσης καρωτίδων κλπ.) και Καρδιαγγειακών επεισοδίων (π.χ. έμφραγμα, ισχαιμικό εγκεφαλικό κλπ).
Εννοείται ότι όσο χαμηλότερη είναι η τιμή της τόσο μεγαλύτερος είναι ο κίνδυνος. Αντίθετα αν η τιμή της είναι ψηλή (περίπου πάνω από 60-65 mg/dL) μειώνεται ο κίνδυνος για Καρδιαγγειακά επεισόδια.
Όμως Ψηλές τιμές HDL, ενδεχομένως μπορεί να μην είναι αντι-αθηρογόνες, αν δυσλειτουργεί η HDL.
ΔΥΣΛΕΙΤΟΥΡΓΙΑ ΤΗΣ HDL
*Η δυσλειτουργία της HDL γίνεται κυρίως μέσω μείωσης ή μεταμόρφωσης της apoA-1 σε περίπτωση φλεγμονής (αυξάνεται ταυτόχρονα και ο δείκτης φλεγμονής CRP) ή σε οξειδωτικό stress ή σε Σ. Διαβήτη (γλυκοζυλίωση του αντιοξειδωτικού ενζύμου ΡΟΝ-1).
*Επίσης έχει βρεθεί ότι ένα μικρό ποσοστό των σωματιδίων της ΗDL περιέχουν και την απολιποπρωτεΐνη C 3.
Όσο μεγαλύτερο είναι το ποσοστό των σωματιδίων της ΗDL με απολιποπρωτεΐνη C 3, τόσο αυξάνεται ο κίνδυνος αθηροσκλήρωσης, πιθανώς λόγω μειωμένης ικανότητας για εξαγωγή Χοληστερίνης από τα μακροφάγα της αθηροσκληρωτικής πλάκας.
Η απολιποπρωτεΐνη C 3 παράγεται από το ήπαρ και το έντερο και σχετίζεται με αυξημένο κίνδυνο καρδιαγγειακών συμβαμάτων, κυρίως μέσω των VLDL, IDL, των υπολειμμάτων τους και των μικρών πυκνών LDL Λιποπρωτεϊνών. Επίσης βρέθηκε ότι αυξάνει τον δείκτη φλεγμονής CRP.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5443776/#CR17
http://atvb.ahajournals.org/content/early/2017/05/04/ATVBAHA.117.309007
*Επιπλέον μπορεί να έχουμε ψηλές τιμές HDL, χωρίς αντιαθηρογόνο δράση αν η ικανότητα της για αφαίρεση χοληστερίνης από τις αθηροσκληρωτικές πλάκες είναι μειωμένη από γονιδιακές μεταλλάξεις (π.χ. μειωμένη δράση του ενζύμου CETP από γονιδιακή μετάλλαξη της μορφής του).
ΛΙΓΑ ΓΙΑ ΤΑ ΛΙΠΙΔΙΑ ΚΑΙ ΤΙΣ ΛΙΠΟΠΡΩΤΕΙΝΕΣ
Τα Λιπίδια (χοληστερίνη, τριγλυκερίδια και φωσφολιπίδια) που διακινούνται μέσα από το αίμα μας, μπορούν να κυκλοφορούν μόνο συνδεδεμένα με πρωτεΐνες, σε μορφή Λιποπρωτεϊνών.
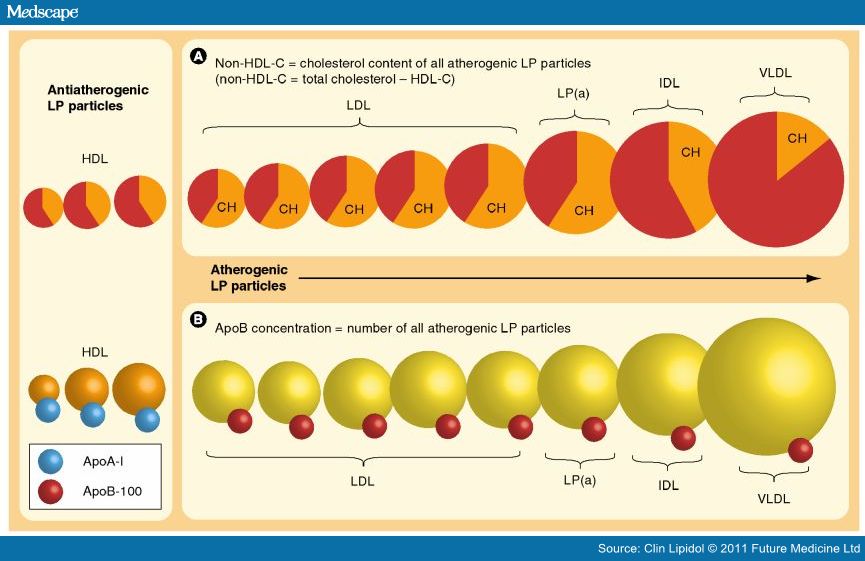
Οι λιποπρωτεΐνες χωρίζονται σε δυο βασικά είδη, ανάλογα με την αποπρωτεΐνη που περιέχουν.
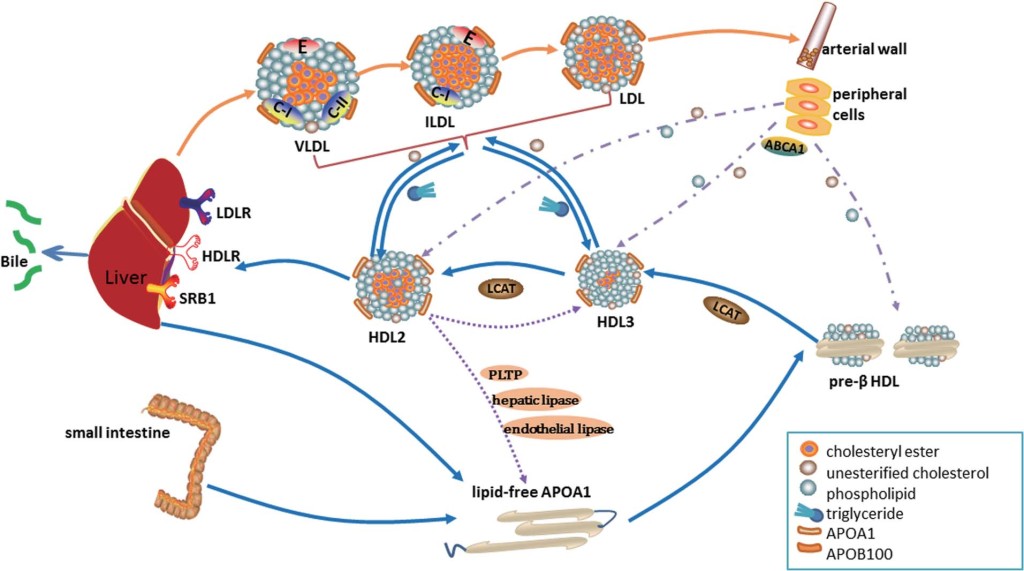
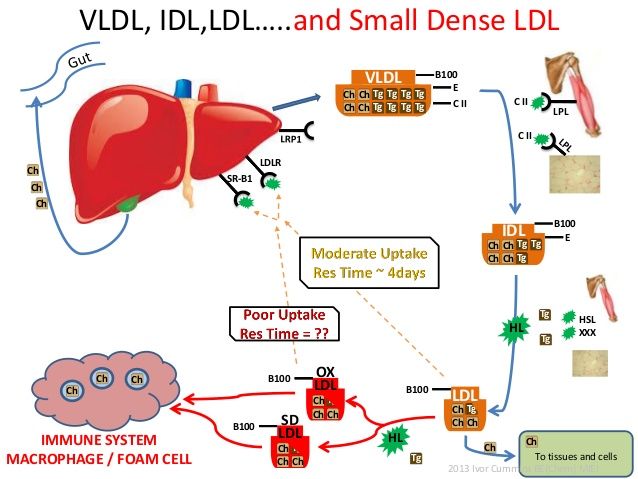
α) Όσες είναι αθηρογόνες περιέχουν την πρωτεΐνη apo B 100.
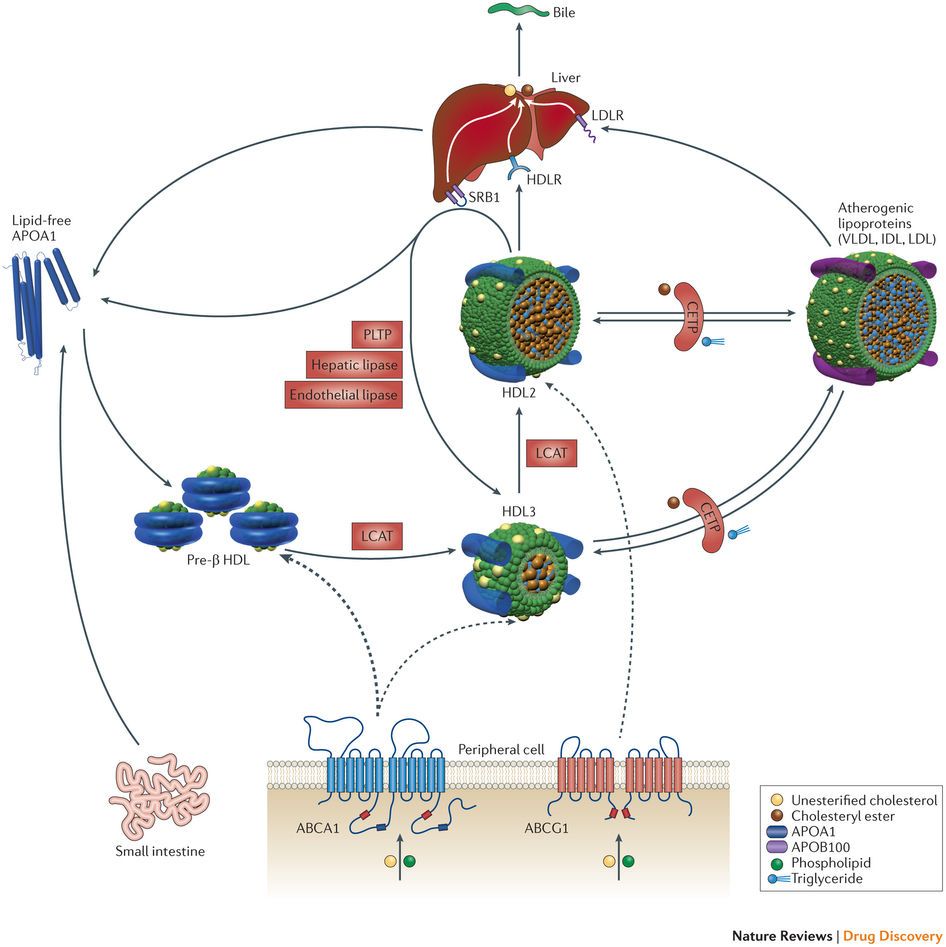
Το ήπαρ παράγει αρχικά την VLDL. Αυτή μετατρέπεται στη IDL και αυτή στη συνέχεια στην κυρίως αθηρογόνο LDL.
(Επίσης η Lp-a περιέχει την πρωτεΐνη apo B 100, είναι η περισσότερο αθηροθρομβογόνος και παράγεται από το ήπαρ.)
Αυτές μπορούν να διεισδύουν κάτω από το ενδοθήλιο (η στοιβάδα των κυττάρων που έρχεται σε επαφή με το αίμα), στον εσωτερικό χιτώνα της αρτηρίας, όπου η χοληστερίνη τους οξειδώνεται (ox- LDL χοληστερίνη) και αρχίζει η δημιουργία της αθηροσκληρωτικής πλάκας που στενεύει τον αυλό της αρτηρίας (το εσωτερικό της όπου κινείται το αίμα).
β) Όσες είναι αντι-αθηρογόνες περιέχουν την πρωτεΐνη apo Α-Ι
Αυτές είναι οι μορφές της ΗDL (με διαφορετική αντι-αθηρογενετική ικανότητα η κάθε μια) και είναι αυτές που αναλαμβάνουν να αφαιρέσουν την επιπλέον χοληστερίνη από τα μακροφάγα (για να μην μετατραπούν σε αφρώδη κύτταρα) και να την επαναφέρουν στο ήπαρ από όπου θα αποβληθεί στη χολή ή θα ξαναχρησιμοποιηθεί. Υπ’ όψιν ότι ένα σωματίδιο ΗDL μπορεί να έχει 1 ως 4 πρωτεΐνες apo Α-Ι.
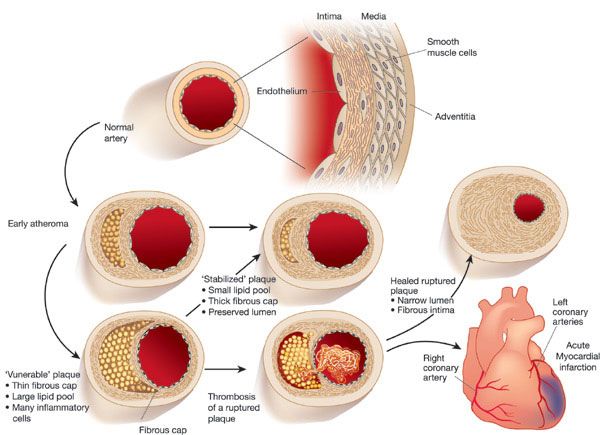
ΛΙΓΑ ΓΙΑ ΤΙΣ ΑΘΗΡΟΣΚΛΗΡΩΤΙΚΕΣ ΠΛΑΚΕΣ
Η αθηροσκληρωτική πλάκα δημιουργείται από την φλεγμονή που προκαλεί η είσοδος LDL χοληστερίνης κάτω από το ενδοθήλιο και τη μετατροπή της σε οξειδωμένη LDL (ox-LDL).
Η τελευταία θεωρείται εχθρική για τον οργανισμό και έτσι επιστρατεύονται μονοκύτταρα από το αίμα που μετατρέπονται σε μακροφάγα κύτταρα για να “φάνε” την ox-LDL.
Όμως για να μην γεμίσουν τα μακροφάγα κύτταρα από ox-LDL (και μετατραπούν σε αφρώδη κύτταρα που θα νεκρωθούν και θα δημιουργήσουν τον λιπώδη πυρήνα της αθηροσκληρωτικής πλάκας), αφαιρείται χοληστερίνη από αυτά και ενώνεται με δίσκους apoA-I “κενούς” χοληστερίνης (που παράγονται κυρίως στο ήπαρ).
Από την ένωση αυτή δημιουργούνται τελικά τα ώριμα σφαιρίδια της HDL α2 χοληστερίνης που μεταφέρονται κυρίως στο ήπαρ για αποβολή της Χοληστερίνης στα χοληφόρα και στα κόπρανα.
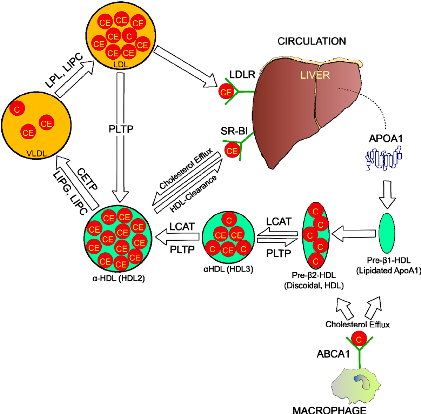
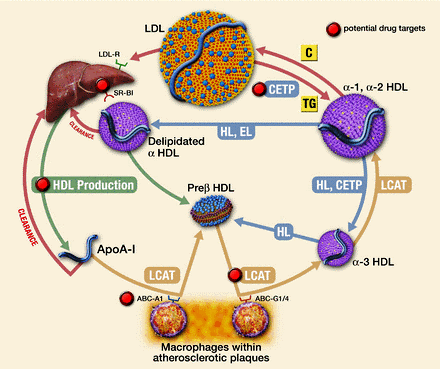
Ο ΚΥΚΛΟΣ ΤΗΣ HDL ΧΟΛΗΣΤΕΡΙΝΗΣ (RCT)
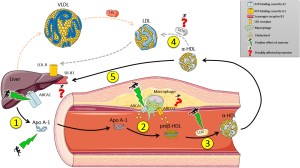
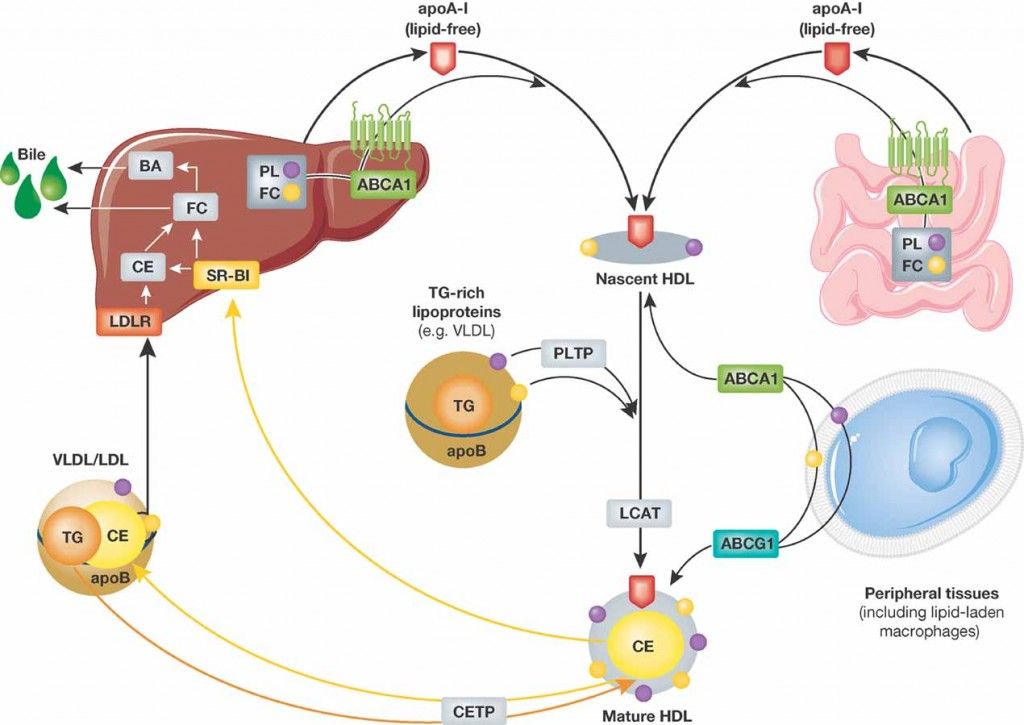
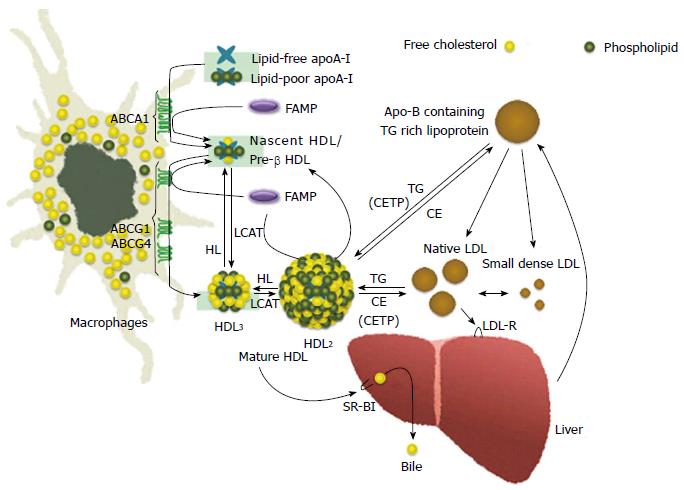
1) Η ΗDL ξεκινά τη ζωή της από το ήπαρ (και το λεπτό έντερο) σαν απολιποπρωτεΐνη Α-Ι (apoA-I), σε δίσκους “κενούς” χοληστερίνης.
2) Στην πορεία των σωματιδίων apoA-I στο αίμα, προστίθενται και άλλες απολιποπρωτεΐνες (με κυριότερες τις apoC-I και apoE) και επιπλέον προστίθενται και άλλα μόρια και ορισμένα ένζυμα.
3) Στη συνέχεια παραλαμβάνει ελεύθερη χοληστερίνη (FC) και οξειδωμένα φωσφολιπίδια μέσα από τα μακροφάγα κύτταρα των αθηροσκληρωτικών πλακών κυρίως μέσω των μεταφορέων τους ABC A1 (ATP binding cassette transporters A1).
Έτσι τα σωματίδια της apoA-I μετατρέπονται σε εμπλουτισμένα με χοληστερίνη pre- β 2-HDL (ή nascent). (Η διαδικασία γίνεται με την είσοδο των apoA-I σωματιδίων στα μακροφάγα και την έξοδο τους σαν pre- β 2-HDL σωματιδίων).
Επιπλέον παράγονται τοπικά (από τα μακροφάγα) δίσκοι apo E κενοί λιπιδίων που και αυτοί παραλαμβάνουν FC και οξειδωμένα φωσφολιπίδια και μετατρέπονται σε εμπλουτισμένα με χοληστερίνη σωματίδια apo E (ή nascent).
4) Μετά ένα ένζυμο που παράγεται στο ήπαρ, η LCAT (Lecithin Cholesterol AcylTransferace) μετατρέπει την ελεύθερη χοληστερίνη στην επιφάνεια των σωματιδίων HDL σε εστεροποιημένη χοληστερίνη (cholesterol ester- CE), που μετακινείται στο κέντρο των σωματιδίων (λόγω υδροφοβίας).
Έτσι τα σωματίδια προ-β HDL αρχίζουν να αποκτούν σφαιρικό σχήμα, με την παραλαβή και άλλης χοληστερίνης από τα φαγοκύτταρα (μέσω των μεταφορέων ABC G1) και επίσης με τη βοήθεια του ενζύμου LCAT, οπότε μετατρέπονται στα πιο ώριμα HDL α3.
5) Τα σωματίδια HDL α3 συνεχίζουν την κυκλοφορία τους στο αίμα και μετατρέπονται στην τελική μορφή τους HDL α2, αφού παραλάβουν και άλλη χοληστερίνη, από δυο πηγές:
α) από τα φαγοκύτταρα μέσω των μεταφορέων τους ABC G1 και
β) από τις λιποπρωτεΐνες apoB 100, μέσω του ενζύμου PLTP (PhosphoLipid Transport Protein).
Το ένζυμο PLTP προέρχεται από τα ηπατοκύτταρα και τα λιποκύτταρα και αφαιρεί χοληστερίνη και φωσφολιπίδια από τις αθηρογόνες apoB 100.
Επίσης το ίδιο ένζυμο PLTP, ενώνει 2 σωματίδια HDL α3 σε 1 μεγαλύτερο HDL α2 και ελευθερώνει Apo A1 για να συνεχίσει η διαδικασία από την αρχή.
6) Επιπλέον το ένζυμο CEPT (Cholesterol Ester Transfer Protein) που παράγεται κυρίως στο ήπαρ, ανταλλάσσει εστεροποιημένη Χοληστερίνη που αφαιρείται από τα σωματίδια ΗDL (και μεταφέρεται στα σωματίδια VLDL και στα σωματίδια ΙDL, αυξάνοντας τελικά την LDL), με Τριγλυκερίδια που αφαιρούνται από τα σωματίδια VLDL και ΙDL και μεταφέρονται στα σωματίδια ΗDL.
Τα Τριγλυκερίδια που μεταφέρθηκαν στα σωματίδια ΗDL α2, διασπώνται με τη βοήθεια της Ηπατικής Λιπάσης (ΗL) και ενδοθηλιακής Λιπάσης, οπότε αυτά μετατρέπονται ξανά σε Apo A1 και προ-β HDL, για να ξαναρχίσει ο κύκλος.
7) Μετά η εστεροποιημένη χοληστερίνη από τα σωματίδια ΗDL α2 αφαιρείται στο ήπαρ από τους υποδοχείς SR-BI (Scavenger Receptor-BI), χωρίς να μπεί το σωματίδιο μέσα στο ηπατοκύτταρο.
Έτσι μένει προ-β HDL για να ξαναρχίσει το γέμισμα της με χοληστερίνη, να μετατραπεί αυτή σε ΗDL α3 και τελικά σε ΗDL α2.
8) Τελικά η Χοληστερίνη από το ήπαρ αποβάλλεται στα χοληφόρα και στα κόπρανα.
# Επίσης ελεύθερη Χοληστερίνη από όλες τις μορφές HDL, μπορεί να μεταφερθεί κατ’ ευθείαν στο ήπαρ και ένα μικρό ποσοστό κατ’ ευθείαν στο έντερο μέσω των ερυθροκυττάρων.
Βλέπουμε ότι υπάρχουν πολλές μορφές των σωματιδίων ΗDL κυρίως ανάλογα με την περιεκτικότητα τους σε χοληστερίνη (ελεύθερη και εστεροποιημένη).
ΦΑΡΜΑΚΑ ΓΙΑ ΤΗΝ ΑΥΞΗΣΗ ΤΗΣ HDL XOΛΗΣΤΕΡΙΝΗΣ
Μέχρι στιγμής με τα υπάρχοντα φάρμακα, δεν έχουμε απόδειξη ότι μειώνεται ο Καρδιαγγειακός Κίνδυνος, αν αυξήσουμε την ΗDL Χοληστερίνη.
Όταν η HDL Χοληστερίνη είναι χαμηλή και ήδη υπάρχει καρδιαγγειακή πάθηση ή άλλοι παράγοντες κινδύνου πέρα από τις Υγιεινοδιαιτητικές αλλαγές (που περιγράφονται πιο πάνω) πρέπει να μειώσουμε την LDL Χοληστερίνη με Στατίνες, ώστε αφού έχουμε μικρή μόνο αφαίρεση Χοληστερίνης από τις αθηροσκληρωτικές πλάκες, να έχουμε και την ελάχιστη δυνατή προσθήκη Χοληστερίνης σ’ αυτές.
Ορισμένα πειραματικά ακόμη φάρμακα όπως το FAMP (από την Ιαπωνία) ή το CSL112 που μοιάζουν με την apoA-I, υπόσχονται αντι-αθηρογόνο δράση μέσω αφαίρεσης χοληστερίνης από τα μακροφάγα.
Άλλα πειραματικά φάρμακα για αντι-αθηρογόνο δράση είναι ολιγονουκλεοτίδια εναντίον ορισμένων miRΝΑ.
Για παράδειγμα το miR-33 μειώνει την πρωτείνη-μεταφορέα ABCA1, οπότε αν χορηγηθεί ένα ολιγονουκλεοτίδιο anti–miR-33, αυξάνεται τόσο η έξοδος απολιποπρωτεΐνης apo A-I από το ήπαρ, όσο και η έξοδος χοληστερίνης από τα μακροφάγα των αθηροσκληρωτικών πλακών.
Οι Στατίνες αυξάνουν την HDL Χοληστερίνη κατά 5-10%.
Οι Φιμπράτες την αυξάνουν κατά 10-15% και μακροχρόνια σε Σ. Διαβητικούς κατά 5%.
Το Νικοτινικό οξύ αυξάνει την HDL Χοληστερίνη, κυρίως μέσω αύξησης της παραγωγής apo A1 από το ήπαρ και φαίνεται ότι είναι το καλύτερο, προκαλεί όμως δερματική αγγειοδιαστολή με αίσθημα καψίματος.
Σε συγχορήγηση του με Στατίνη και δραστική μείωση της LDL από αυτήν, δεν φάνηκε να προσφέρει επιπλέον οφέλη σε μείωση Καρδιαγγειακών συμβαμάτων.
Προσπάθεια γίνεται με αναστολείς του ενζύμου CETP, όπως η Dalcetrapib και η Anacetrapib.
Με την Dalcetrapib βρέθηκε όφελος (μείωση 39% στα καρδιαγγειακά συμβάματα) μόνο σε όσους έχουν τον γονότυπο ΑΑ του γονιδίου ADCY9 (20% του πληθυσμού) που αφορά το ένζυμο Αdenylate Cyclase. Αυτό μετατρέπει το ΑΤΡ σε cAMP και έχει σχέση με πολλές λειτουργίες του οργανισμού (π.χ. φλεγμονή).
Η Anacetrapib στη μελέτη REVEAL (Αύγουστος 2017) έδειξε μείωση κατά 1% (11.8% το ψευδοφάρμακο vs 10.8% η Anacetrapib) των στεφανιαίων επεισοδίων, χορηγούμενη επιπλέον της Ατορβαστατίνης, μετά από 4 χρόνια χορήγησης. Αυτή μειώνει την χοληστερίνη των αθηρογόνων λιποπρωτεϊνών. Το αποτέλεσμα μάλλον κρίνεται πενιχρό, κατά την άποψη μου.
Τρόπος λειτουργίας του ενζύμου CEPT (Cholesterol Ester Transfer Protein): Αυτό αφαιρεί εστεροποιημένη χοληστερίνη από τα σωματίδια ΗDL και τη μεταφέρει στα σωματίδια VLDL και στα σωματίδια ΙDL, αυξάνοντας τελικά την LDL. (Ταυτόχρονα αφαιρεί Τριγλυκερίδια από τα σωματίδια VLDL και ΙDL και τα μεταφέρει στα σωματίδια ΗDL.)
Έτσι η Anacetrapib αφού αναστέλλει το ένζυμο CEPT, τελικά αναστέλλει τη μεταφορά εστεροποιημένης χοληστερίνης από τα σωματίδια ΗDL στα σωματίδια VLDL και στα σωματίδια ΙDL, οπότε μειώνεται η εστεροποιημένη χοληστερίνη σ’ αυτά και επιπλέον στα σωματίδια LDL.
Όμως η προσθήκη της Anacetrapib στην Στατίνη φαίνεται ότι ωφελεί ελάχιστα γιατί μειώνει ελάχιστα (επιπλέον της Στατίνης) τον αριθμό των αθηρογόνων σωματιδίων (αυτών που περιέχουν apo B 100). Αν χορηγηθεί μόνη της ίσως το αποτέλεσμα είναι καλύτερο.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4982759/
https://clinicaltrials.gov/show/NCT01252953
ΣΥΜΠΕΡΑΣΜΑΤΙΚΑ
# Αν η τιμή της HDL Χοληστερίνης είναι χαμηλή υπάρχει αυξημένος κίνδυνος πρόωρης αθηροσκλήρωσης και Καρδιαγγειακών επεισοδίων (π.χ. έμφραγμα, ισχαιμικό εγκεφαλικό κλπ).
# Τα σωματίδια της λιποπρωτεΐνης HDL ξεκινούν τη ζωή τους από το ήπαρ σαν δίσκοι apoA-I χωρίς χοληστερίνη.
Στη συνέχεια παραλαμβάνουν οξειδωμένη χοληστερίνη από τα μακροφάγα που είναι στις αθηροσκληρωτικές πλάκες (οπότε αυτές δεν αυξάνονται) και καταλήγουν τελικά σε σφαιρίδια HDL 2 γεμάτα χοληστερίνη. Αυτά την ξαναμεταφέρουν στο ήπαρ. (Αντίστροφη μεταφορά χοληστερίνης).
# Ικανότητα για αφαίρεση χοληστερίνης από τα μακροφάγα, έχουν οι δισκοειδείς μορφές των HDL (κυρίως η apoA-I και λιγότερο η pre-β-2) που δεν έχουν Χοληστερίνη ή την έχουν σε μικρή ποσότητα.
# Τα σωματίδια HDL έχουν και επιπλέον ωφέλιμες δράσεις, αντιοξειδωτικές, αντιφλεγμονώδεις, αντιαιμοπεταλιακές, αντιπηκτικές, αγγειοδιασταλτικές κ.λ.π.
# Για να αυξηθούν τα σωματίδια της λιποπρωτεΐνης HDL χρειάζονται Υγεινοδιαιτητικές αλλαγές, όπως απώλεια σωματικού βάρους, αύξηση του βαδίσματος, διακοπή του καπνίσματος, λήψη μικρής ποσότητας κόκκινου κρασιού κ.λ.π.
# Όταν η HDL Χοληστερίνη είναι χαμηλή και ήδη υπάρχει καρδιαγγειακή πάθηση ή άλλοι παράγοντες κινδύνου, μειώνουμε την LDL Χοληστερίνη με Στατίνες, ώστε αφού έχουμε μικρή μόνο αφαίρεση Χοληστερίνης από τις αθηροσκληρωτικές πλάκες, να έχουμε και την ελάχιστη δυνατή προσθήκη Χοληστερίνης σ’ αυτές.
# Με τα υπάρχοντα φάρμακα που αυξάνουν την HDL χοληστερίνη, δεν έχει φανεί να μειώνεται ο Καρδιαγγειακός Κίνδυνος.
# Ελπίζουμε μελλοντικά σε πειραματικά φάρμακα όπως το FAMP ή το CSL112 που μοιάζουν με την apoA-I και σε ολιγονουκλεοτίδια εναντίον ορισμένων miRΝΑ (π.χ. κατά του miR-33).
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
- https://www.lipidjournal.com/article/S1933-2874(18)30199-5/fulltext
- https://www.ahajournals.org/doi/full/10.1161/CIRCRESAHA.119.312617
- http://circres.ahajournals.org/content/circresaha/119/6/751.full.pdf
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4923405/
- http://atvb.ahajournals.org/content/early/2017/04/13/ATVBAHA.116.308193
- https://www.aace.com/files/lipid-guidelines.pdf
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5356788/
- http://atvb.ahajournals.org/content/30/8/1657
- https://themedicalbiochemistrypage.org/lipoproteins.php#hdl
- https://www.escardio.org/static_file/Escardio/Guidelines/publications/DYSLIPguidelines-dyslipidemias-FT.pdf
- http://www.acc.org/latest-in-cardiology/articles/2017/02/01/07/34/quality-over-quantity
- http://circres.ahajournals.org/content/circresaha/early/2016/07/20/CIRCRESAHA.116.308685.full.pdf
- http://www.atherosclerosis-journal.com/article/S0021-9150(16)31267-9/pdf