Η ΣΤΑΘΕΡΗ ΣΤΕΦΑΝΙΑΙΑ ΝΟΣΟΣ ΚΑΙ Η ΙΣΧΑΙΜΙΑ ΤΟΥ ΜΥΟΚΑΡΔΙΟΥ (ΤΟ FFR, TO iFR, TO CFR ΚΑΙ ΟΙ ΑΝΑΙΜΑΚΤΕΣ ΔΙΑΓΝΩΣΤΙΚΕΣ ΕΞΕΤΑΣΕΙΣ)
Ενημερώθηκε στις 6/5/2022
Σταθερή στεφανιαία νόσος είναι οποιαδήποτε κατάσταση με αθηρωματική- ές πλάκα-ες στις στεφανιαίες αρτηρίες δεν είναι σε φάση αστάθειας είτε με οξύ έμφραγμα (STEMI ή N-STEMI) είτε με ασταθή στηθάγχη.
Συντομογραφίες
< : μικρότερο / > : μεγαλύτερο / vs = σε σύγκριση με / FFR = Fractional Flow Reserve: Παθολογικό < 0.81, Φυσιολογικό > 0.8 / iFR = instantaneus Flow Reserve: Παθολογικό < 0.9, Φυσιολογικό > 0.89 / CFR = Coronary Flow Reserve: Φυσιολογικό > 2 / MFR = Myocardial Flow Reserve (ή αναίμακτο CFR): Φυσιολογικό > 2 / MBF = myocardial blood flow
PCI = Percutaneous Coronary Intervention / CABG = Coronary Artery By-pass Grafting / ΟΜΤ = Optimal Medical Treatment / CMD = Coronary Microvascular Dysfunction / MVR = Micro Vascular Resistance / IMR = Index of Microcirculatory Resistance / hMR hyperemic Microvascular Resistance / BMS = Bare Metal Stents / DES = Drug Eluting Stent
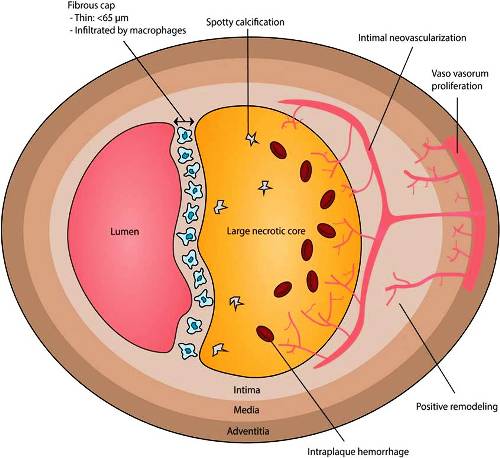
Η ευάλωτη πλάκα.
ΠΕΡΙΛΗΨΗ
Γνωρίζουμε ότι το ανατομικό ποσοστό μιας “ενδιάμεσης” εστιακής στένωσης (συνήθως 40-85%), δεν μας πληροφορεί για το πόσο μειώνεται η ροή μετά από αυτήν και για το πόση ισχαιμία προκαλείται εξ’ αιτίας της.
Επίσης γνωρίζουμε ότι είτε διενεργείται PCI είτε χορηγείται μόνο φαρμακευτική θεραπεία βάσει του ανατομικού βαθμού της στένωσης, η επιβίωση είναι ίδια.
Έτσι βάσει των οδηγιών η τοποθέτηση STENT σε μια αθηρωματική πλάκα πρέπει να γίνεται μόνο αν αυτή προκαλεί ισχαιμία.
Οι μέθοδοι αναφοράς σήμερα, για την εύρεση ισχαιμίας σε στενώσεις 40-85%, είναι οι επεμβατικοί δείκτες ισχαιμίας FFR και iFR, που μετρούν την διαφορά της πίεσης πριν και μετά την πλάκα.
Όμως μεγαλύτερη σημασία για τη δημιουργία ισχαιμίας έχει ο βαθμός της μείωσης της μέγιστης ροής και όχι η πτώση της πίεσης μετά την πλάκα.
Έτσι είναι καλύτερα να μετράται ο λόγος της μέγιστης ροής (με Αδενοσίνη) προς τη βασική ροή, μετά την στένωση. Αυτός ονομάζεται CFR και φυσιολογικά πρέπει να είναι > 2. Το CFR μπορεί να μετρηθεί αναίμακτα με ΡΕΤ ή με CMR και ονομάζεται MFR.
[Η λειτουργική βαρύτητα των στενώσεων κατά τη διάρκεια της στεφανιογραφίας, μπορεί να υπολογιστεί και με μέτρηση της ταχύτητας του Ιωδιούχου σκιαγραφικού, χωρίς καθετήρα πιέσεως, κατά τη διάρκεια της στεφανιογραφίας, με τον δείκτη QFR (παρουσιάζει περίπου 87% ευαισθησία και 87% ειδικότητα συγκριτικά με FFR 0.8) ή με τον δείκτη FFR angio (παρουσιάζει 94% ευαισθησία και 91% ειδικότητα, ανά αγγείο, συγκριτικά με τον δείκτη FFR).]
Επιπλέον ισχαιμία και στηθάγχη εκτός από την εστιακή στένωση, μπορεί να προκληθεί και από την ύπαρξη ή τη συνύπαρξη διάχυτης αθηρωμάτωσης ή/και δυσλειτουργίας της μικροκυκλοφορίας (CMD).
Το CFR (MFR) μετρά αθροιστικά την βαρύτητα της εστιακής στένωσης και της διάχυτης αθηρωμάτωσης και της CMD (αν συνυπάρχουν).
Ο καλύτερος συνδυασμός σήμερα των μη επεμβατικών εξετάσεων για τη διάγνωση και πρόγνωση της σταθερής CAD, ασχέτως κόστους, είναι: H δοκιμασία κοπώσεως + η Αξονική στεφανιογραφία – CCTA (ανατομική στένωση αυλού και είδος πλάκας) + η εύρεση της ισχαιμίας που προκαλείται από τη στένωση με FFR ct (το FFR της CCTA) + η γνώση της μέγιστης προς τη βασική αιμάτωση του μυοκαρδίου, MFR, από το ΡΕΤ (Τομογραφία Εκπομπής Ποζιτρονίων) ή από την CMR (Καρδιακή Μαγνητική Τομογραφία).
Συμπερασματικά, αρχικά πρέπει να γνωρίζουμε το αναίμακτο MFR με ΡΕΤ ή με CMR, για εύρεση ύπαρξης ισχαιμίας στα κύτταρα του μυοκαρδίου και αν αυτό είναι παθολογικό, < 2, να διενεργείται Στεφανιογραφία όπου αν βρεθεί στένωση 40-85%, θα υπολογίζεται το iFR (ή το FFR angio ή το QFR) της και αν αυτό είναι παθολογικό, θα διενεργείται επαναγγείωση (PCI με STENT) στη συγκεκριμένη εστιακή στένωση.
Οι τρόποι δημιουργίας εμφράγματος.
Η ΑΘΗΡΩΜΑΤΙΚΗ ΠΛΑΚΑ
Οι αθηρωματικές πλάκες δημιουργούνται και εξελίσσονται αν ο μηχανισμός της αντίστροφης μεταφοράς χοληστερίνης υπολειτουργεί ή αν συνεχίζεται η είσοδος LDL χοληστερίνης κάτω από το ενδοθήλιο ή αν συνεχίζεται η βλάβη του ενδοθηλίου ή αν αυτοδιαιωνίζεται η φλεγμονή από τα αμυντικά κύτταρα του οργανισμού.
Επιπλέον η επούλωση των αθηρωματικών πλακών που έχουν υποστεί ρήξη, συμμετέχει στη αύξηση τους. Υπ’ όψιν ότι η πλειοψηφία των πλακών με ρήξη δεν προκαλεί έμφραγμα.
Στις μεγάλες ηλικίες οι περισσότεροι άνθρωποι παρουσιάζουν αθηρωματικές πλάκες που δημιουργήθηκαν σιωπηλά και που δεν πρόκειται να προκαλέσουν έμφραγμα ή θάνατο στους περισσότερους.
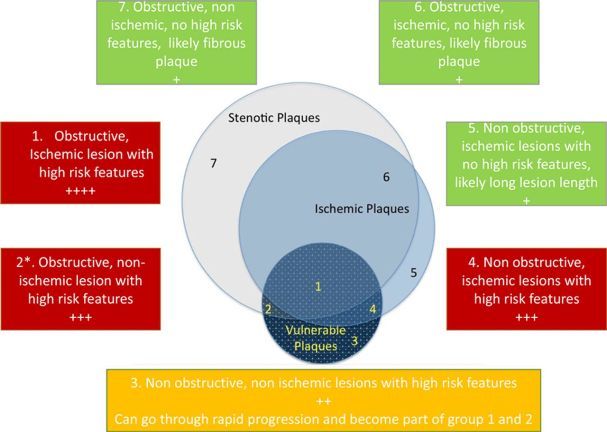
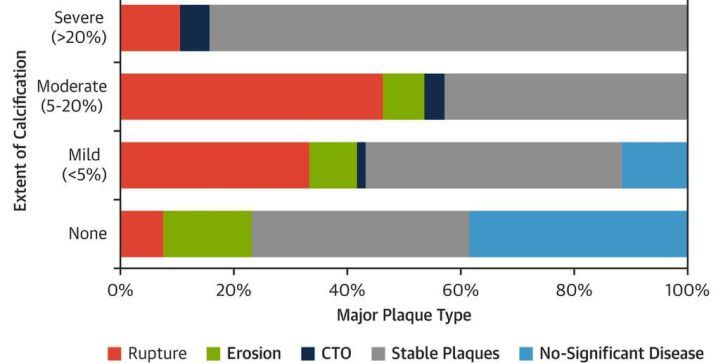
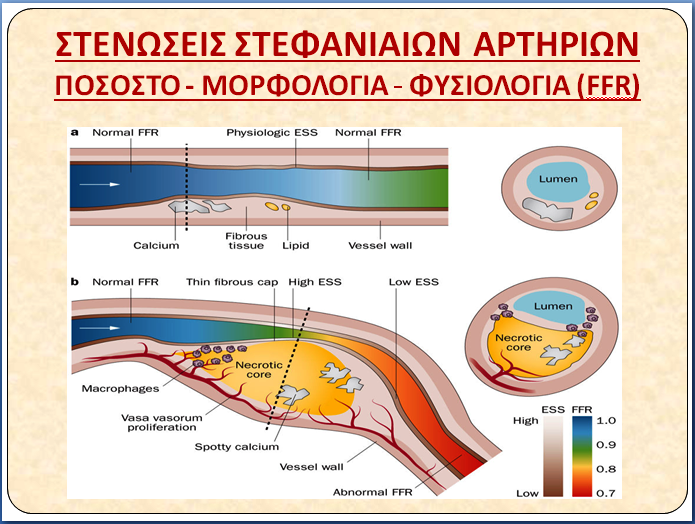
Μια αθηρωματική πλάκα μπορεί να χωριστεί σε 7 κατηγορίες (σχήμα 1) ανάλογα με τη συνύπαρξη 3 στοιχείων: Το ποσοστό στένωσης του αυλού, της ισχαιμίας που προκαλεί αυτή (FFR, iFR, CFR) και του κινδύνου ρήξης της (ευάλωτη πλάκα).
Σχήμα 1. Οι 7 κατηγορίες αθηρωματικών πλακών, ανάλογα με το αν είναι στενωτικές ή ισχαιμικές ή ευάλωτες και οι συνδυασμοί τους.
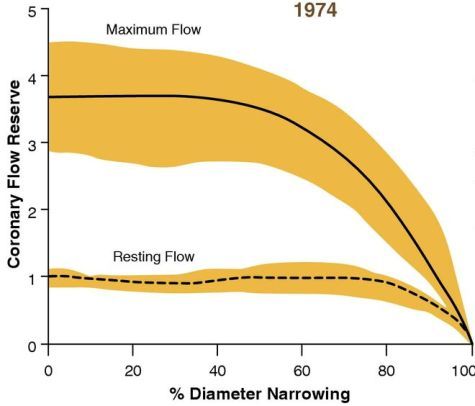
Είναι γνωστό ότι η ροή ηρεμίας μειώνεται μόνο αν μια στένωση ξεπεράσει το 85% του αυλού, ενώ η μέγιστη ροή αρχίζει να μειώνεται όταν η στένωση ξεπερνά το 40% (Σχήμα 2).
Σχήμα 2. Η πρώτη αιμοδυναμική εκτίμηση στενώσεων των στεφανιαίων αρτηριών, σε πειραματόζωα, από τον K. Lance Gould και συν, το 1974.
Έτσι χρειάζεται να γνωρίζουμε πόση μείωση της μέγιστης ροής (= ισχαιμία στην προσπάθεια) προκαλείται από μια αθηρωματική πλάκα, ώστε να αποφασίσουμε αν χρειάζεται να διενεργήσουμε ή όχι PCI σ’ αυτήν και επιπλέον για να υπολογίσουμε αν υπάρχει νόσος 3 ή 2 ή 1 αγγείου για την περίπτωση πιθανής CABG.
Δυστυχώς οι εξετάσεις που βρίσκουν ισχαιμία δεν μπορούν να προβλέψουν το έμφραγμα τύπου Ι, που συμβαίνει είτε από ρήξη ευάλωτης πλάκας που δεν προκαλεί ισχαιμία είτε από τη διάβρωση του ενδοθηλίου της πλάκας (το 25% των εμφραγμάτων τύπου Ι), έτσι ορισμένα εμφράγματα είναι αδύνατον να προβλεφθούν.
Πως αποφασίζουμε σε έναν ασθενή με Σταθερή Στεφανιαία Νόσο αν μια αθηρωματική πλάκα με στένωση 40-85%, χρειάζεται PCI ή μόνο Φαρμακευτική θεραπεία (εφ’ όσον δεν χρειάζεται CABG);
[Όσον αφορά το στέλεχος οι στενώσεις πάνω από το 50% της διαμέτρου θεωρούνται ότι χρειάζονται CABG (ή εναλλακτικά PCI σε συγκεκριμένες περιπτώσεις), αν και πρόσφατα υποστηρίχθηκε ότι για ορισμένες στενώσεις του στελέχους μεταξύ 30% και 69% μπορεί να ληφθεί μόνο φαρμακευτική θεραπεία αν το FFR είναι > 0.8 και η μικρότερη επιφάνεια του αυλού (εκτιμώμενη με IVUS) είναι ίση ή μεγαλύτερη από 6 mm2.]
ΟΙ ΕΞΕΤΑΣΕΙΣ ΓΙΑ ΤΗ ΔΙΑΓΝΩΣΗ ΚΑΙ ΤΗΝ ΠΡΟΓΝΩΣΗ ΤΗΣ ΣΤΑΘΕΡΗΣ CAD
Αυτές χωρίζονται α) σε εξετάσεις που δείχνουν σύσταση της πλάκας, β) σε εξετάσεις που δείχνουν ποσοστό στένωσης του αυλού και γ) σε εξετάσεις που δείχνουν ισχαιμία.
ΟΙ ΕΞΕΤΑΣΕΙΣ ΠΟΥ ΔΕΙΧΝΟΥΝ ΣΥΣΤΑΣΗ ΠΛΑΚΑΣ
Όσον αφορά τις ευάλωτες πλάκες, αυτές μπορούν να βρεθούν αναίμακτα από CCTA (Coronary Computed Tomography Angiography, Αξονική στεφανιογραφία) (Σχήμα 3) ή καλύτερα, από συνδυασμό CCTA και PET (Positron Emission Tomography, τομογραφία εκπομπής ποζιτρονίων) με ραδιοϊσότοπο το 18 F- NaF (Σχήμα 4).
Σχήμα 3. CCTA. Μέτρια στένωση με θετικό (προς τα έξω) remodeling του αγγειακού τοιχώματος.
Σχήμα 4. Αριστερά: Στεφανιογραφία. Δεξιά: CCTA και PET. Ραγείσα πλάκα στον πρόσθιο κατιόντα με αυξημένη πρόσληψη 18 F-NaF (κόκκινο βέλος) και μη ραγείσα πλάκα στην περισπωμένη, χωρίς αυξημένη πρόσληψη (λευκό βέλος) μετά από PCI.
Με το 18 F-NaF ανιχνεύονται οι ενεργείς μικροεναποθέσεις ασβεστίου από τη συνεχιζόμενη φλεγμονή και τη νέκρωση των κυττάρων, οπότε μας πληροφορεί για την αρχική φάση της εξέλιξης της πλάκας και τις ευάλωτες πλάκες. (Επιπλέον το 18 F-NaF ανιχνεύει τη ραγείσα πλάκα)
Υπ’ όψιν ότι με τις σημερινές γνώσεις δεν γνωρίζουμε αν πρέπει να γίνει PCI σε μια ευάλωτη αθηρωματική πλάκα που δεν προκαλεί ισχαιμία, οπότε περιμένουμε τα αποτελέσματα της μελέτης PREVENT.
Το CAC (Coronary Artery Calcium, ο βαθμός Ασβεστίου στις στεφανιαίες αρτηρίες) μας πληροφορεί για παλαιότερη δημιουργία αθηροσκληρωτικών πλακών.
Δυστυχώς δεν μας πληροφορεί για τις μικροεναποθέσεις ασβεστίου που δημιουργούνται λόγω της αρχικής φλεγμονής θεραπευτικά, έτσι δεν γνωρίζουμε αν υπάρχουν νέες ευάλωτες πλάκες σε εξέλιξη.
Στην ουσία το CAC είναι χρήσιμο μόνο αν βρεθεί “0” σε ασυμπτωματικό άνθρωπο, αλλά ακόμη και τότε δεν μπορεί να αποκλειστεί η πιθανότητα να υπάρχουν αθηρωματικές πλάκες σε εξέλιξη με κίνδυνο ρήξης περίπου 1.4% στην επόμενη 10ετία (Σχήμα 5).
Σχήμα 5. Η κατανομή των τύπων πλάκας σε ασθενείς, ανάλογα με την εναπόθεση Ασβεστίου στις στεφανιαίες αρτηρίες. Ο μεγαλύτερος κίνδυνος για ρήξη πλάκας βρίσκεται σε ελαφρά και μέτρια εναπόθεση Ασβεστίου στις στεφανιαίες αρτηρίες (CAC score).
ΟΙ ΕΞΕΤΑΣΕΙΣ ΠΟΥ ΔΕΙΧΝΟΥΝ ΑΝΑΤΟΜΙΑ ΑΥΛΟΥ
Οι εξετάσεις που δείχνουν ανατομία αυλού (ποσοστό στένωσης διαμέτρου στη χειρότερη προβολή) είναι η CCTA και η κλασική στεφανιογραφία (ΙCA, invasive coronary angiography).
Είναι γνωστό ότι όσο μεγαλύτερη είναι η έκταση και η βαρύτητα της CAD (θέση και ποσοστό στενώσεων – SYNTAX SCORE) τόσο μειώνεται η επιβίωση.
Επιπλέον είναι γνωστό ότι ακόμη και πλάκες μικρότερες από το 50% της διαμέτρου του αυλού, αυξάνουν τους θανάτους συγκριτικά με την μη ύπαρξη πλακών.
Γνωρίζουμε ότι το ανατομικό ποσοστό μιας “ενδιάμεσης” στένωσης (συνήθως 40-85%), δεν μας πληροφορεί για το πόσο μειώνεται η ροή μετά από αυτήν και για το πόση ισχαιμία προκαλείται εξ’ αιτίας της.
Επίσης γνωρίζουμε από τη μελέτη COURAGE ότι είτε διενεργείται PCI (κυρίως με BMS) είτε χορηγείται μόνο φαρμακευτική θεραπεία βάσει του ανατομικού βαθμού της στένωσης, η επιβίωση είναι ίδια (μέσος όρος παρακολούθησης 10.5 έτη).
Έτσι σήμερα βάσει των οδηγιών η τοποθέτηση STENT σε μια αθηρωματική πλάκα πρέπει να γίνεται μόνο αν αυτή προκαλεί ισχαιμία.
ΟΙ ΕΞΕΤΑΣΕΙΣ ΠΟΥ ΔΕΙΧΝΟΥΝ ΙΣΧΑΙΜΙΑ
Οι εξετάσεις που δείχνουν ισχαιμία είναι επεμβατικές και μη. Οι επεμβατικοί δείκτες ισχαιμίας είναι 3: Το FFR, το iFR και το CFR.
Οι μέθοδοι αναφοράς (gold standard) σήμερα, για την εύρεση ισχαιμίας σε στενώσεις 40-85%, είναι οι επεμβατικοί δείκτες ισχαιμίας FFR και iFR, που μετρούν την διαφορά της πίεσης πριν και μετά την πλάκα.
Από τη μελέτη FAME είναι γνωστό ότι οι πλάκες με στένωση 91% ως 99% της διαμέτρου του αυλού είναι σχεδόν σίγουρο, κατά 96%, ότι προκαλούν ισχαιμία (FFR <0. 81).
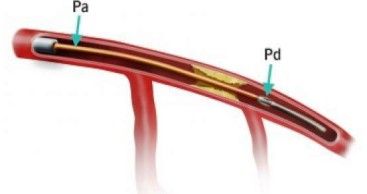
Το FFR (Κλασματική Εφεδρεία Ροής) είναι το κλάσμα της πίεσης μετά την πλάκα προς την πίεση στην αορτή (ταυτόχρονη μέτρηση σε μέγιστη υπεραιμία από Αδενοσίνη) Σχήμα 6.
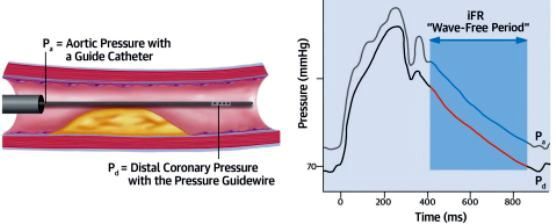
το iFR (“Στιγμιαία” Εφεδρεία Ροής) είναι το ίδιο κλάσμα που μετράται χωρίς πρόκληση υπεραιμίας και μόνο σε συγκεκριμένη φάση της διαστολής (wave free period).
Το iFR θεωρείται καλύτερο και γιατί με την μέτρηση της πίεσης κατά το τράβηγμα του καθετήρα, μπορεί να διαχωρίσει πιες είναι οι σημαντικές (ώστε να τοποθετηθεί stent) από διαδοχικά εντοπισμένες στενώσεις και επιπλέον τις διάχυτες στενώσεις που θα λάβουν φαρμακευτική θεραπεία. Σχήμα 7.
Σχήμα 6. Η μέτρηση του FFR σε όλο τον καρδιακό κύκλο, με καθετήρα πιέσεως και χορήγηση Αδενοσίνης.
Σχήμα 7. Η μέτρηση του iFR στη διαστολή με καθετήρα πιέσεως.
ΤΟ FFR
Γνωρίζουμε ότι οι στενώσεις χωρίς ισχαιμία (FFR > 0.75), είναι ασφαλές και καλύτερο (λιγότερα εμφράγματα στη συγκεκριμένη στένωση, 1.1% χωρίς PCI vs 8.9% με PCI, p = 0.018) να θεραπεύονται μόνο με φαρμακευτική θεραπεία αντί με PCI (με BMS, μελέτη DEFER, 15ετή αποτελέσματα).
Δυστυχώς όμως και σε όσους έχουν ισχαιμία (με τα σημερινά όρια του παθολογικού FFR, < 0.81), ακόμη και με την τοποθέτηση DES, δεν φάνηκε να μειώνονται στατιστικώς σημαντικά οι καρδιακοί θάνατοι ούτε και τα εμφράγματα (συγκριτικά με όσους έχουν ισχαιμία και λαμβάνουν μόνο φαρμακευτική θεραπεία) στην 5ετία (Μελέτη FAME 2).
Στα εμφράγματα φάνηκε τάση μείωσης, 8.1% με την PCI vs 12.0% με τη φαρμακευτική θεραπεία, χωρίς να φτάνει την στατιστική σημαντικότητα (δεν γνωρίζουμε ακόμη, αν τα εμφράγματα έγιναν στην αρτηρία όπου μπήκε το DES ή σε άλλη αρτηρία).
Σε μια μετα-ανάλυση μετά (όπου μπήκαν και τα αποτελέσματα της Μελέτης FAME 2) φάνηκε στατιστικά σημαντική μείωση των εμφραγμάτων σε όσους ήταν < 60 ετών και στους άντρες.
Στην ίδια μελέτη (FAME 2) στην 5ετία μειώθηκε μόνο η ανάγκη επείγουσας επαναγγείωσης στο 6.3% με τα DES vs 21.1% με φάρμακα μόνο (p= 0.001).
Ατυχώς όμως η απόφαση για επείγουσα επαναγγείωση σε όσους παρέμειναν σε φαρμακευτική θεραπεία, ελήφθει μόνο βάσει ιστορικού οπισθοστερνικού άλγους (χωρίς ισχαιμία στο ΗΚΓμα) στο 51.8% των περιπτώσεων.
Επειδή η μελέτη δεν ήταν τυφλή, φαίνεται ότι πιθανότατα αυξήθηκε η ανάγκη επείγουσας επαναγγείωσης σε όσους υπήρχε στένωση που “δεν θεραπεύτηκε με DES”, λόγω του άγχους τόσο του ασθενή όσο και του γιατρού.
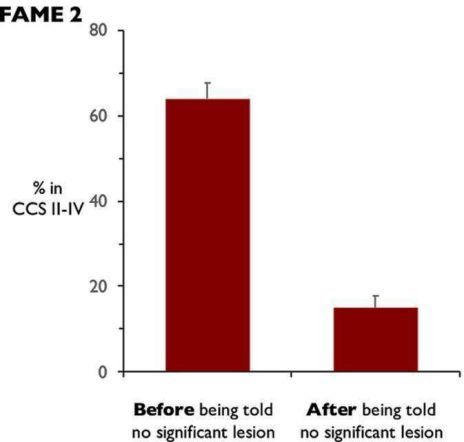
Από την ίδια μελέτη (FAME 2) επίσης φάνηκε ότι όπου υπήρξε διαβεβαίωση ότι η στένωση δεν ήταν σημαντική (registry, με FFR > 0.8), υπήρξε σχετική μείωση της στηθάγχης κατά 77% σε ένα μήνα (Σχήμα 8).
Σχήμα 8. Η διαβεβαίωση και η αυθυποβολή. Όταν υπήρξε διαβεβαίωση ότι υπήρχε μεν στένωση, αλλά δεν ήταν σημαντική (FFR > 0.8), μειώθηκε ο βαθμός της στηθάγχης (μελέτη (FAME 2, registry).
Στην ίδια μελέτη, FAME 2, το όφελος (λιγότερα MACE) από την PCI (vs OMT), εμφανίζεται κυρίως σε επικάρδιες στενώσεις με FFR μικρότερο από 0.65.
Πρόσφατα δε, ήρθε μια άλλη μελέτη, η ORBITA, να ταράξει τα νερά. Αυτή έδειξε ότι η ψευδοεπέμβαση προσέφερε το ίδιο όφελος (σε 6 εβδομάδες) στον χρόνο βαδίσματος και στη στηθάγχη, συγκριτικά με την PCI, σε ασθενείς με στένωση ενός αγγείου με ισχαιμία και στηθάγχη.
Μια πρόσφατη μελέτη έδειξε επίσης ότι η χρησιμοποίηση σαν ορίου για το FFR το 0.75 (αντί του 0.8) και για το iFR το 0.86 (αντί του 0.9), προσφέρει μεγαλύτερη διαγνωστική ακρίβεια.
https://www.ncbi.nlm.nih.gov/pubmed/30562079
Άλλη πρόσφατη μελέτη έδειξε ότι η διενέργεια αγγειοπλαστικής στη ζώνη 0.75 ως 0.8 για το FFR, αυξάνει τα εμφράγματα (κυρίως περιεπεμβατικά), συγκριτικά με τη μη διενέργεια αγγειοπλαστικής , κατά 2.5% σε απόλυτες τιμές.
https://academic.oup.com/eurheartj/article-abstract/39/18/1610/4885398
Όμως το σπουδαιότερο εύρημα είναι ότι παρ’ όλο που δεν μειώνονται οι καρδιακοί θάνατοι ούτε και τα εμφράγματα, με τη χρησιμοποίηση του FFR αντί του ανατομικού βαθμού στένωσης, μειώνεται η ανάγκη για τοποθέτηση DES κατά 30%, στα 1.9 αντί για 2.7 (μέσος όρος ανά ασθενή- μελέτη FAME).
ΤΟ iFR ΚΑΙ ΤΟ FFR
Στις μελέτες DEFINE-FLAIR και iFR-SWEDEHEART, τα MACE (περίπου 6.45%) 1 χρόνο μετά από PCI , ήταν ίδια είτε η απόφαση για PCI ελήφθη με FFR < 0.81 είτε ελήφθη με iFR < 0.9.
Το iFR είναι πιο αξιόπιστο όταν υπάρχει δυσαρμονία (περίπου στο 15%) μεταξύ του iFR και του FFR, γιατί αυτό συμβαδίζει περισσότερο με τη μέγιστη ροή (Σχήμα 9) και με το CFR, επιπλέον δε, αποφεύγεται και η χορήγηση Αδενοσίνης.
Σχήμα 9. Η μέγιστη στεφανιαία ροή στις στενώσεις με παθολογικό FFR+ (0.77) και φυσιολογικό iFR- (0.92) ήταν παρόμοια με τη ροή στις στεφανιαίες χωρίς στένωση.
Στη δε μελέτη DEFINE-FLAIR (τυχαιοποιημένη και επιπλέον τυφλή) βρέθηκε ότι με τη χρησιμοποίηση του iFR, αντί του FFR, σε στενώσεις 40 ως 70% (σε μια τουλάχιστον στεφανιαία αρτηρία), ανευρίσκονται λιγότερες σημαντικές στενώσεις, οπότε τοποθετούνται και λιγότερα – αχρείαστα DES (28.6% vs 34.6%).
Πρόσφατη μετα-ανάλυση της DEFINE-FLAIR έδειξε ότι σε όσους είχαν στένωση στον LAD, η ΜΗ τοποθέτηση stent σε όσους είχαν φυσιολογικό iFR, ήταν καλύτερη, συγκριτικά με τη ΜΗ τοποθέτηση stent σε όσους είχαν φυσιολογικό FFR.
Συνεπώς στο μέλλον ίσως μειωθεί το όριο του παθολογικού FFR, σε τιμή < 0.75 (;) ή ίσως το iFR (σε τιμή < 0.85;) να αποτελεί μελλοντική μέθοδο αναφοράς καλύτερη και ασφαλέστερη από το FFR (λόγω αποφυγής της Αδενοσίνης).
ΤΟ CFR
Όμως μεγαλύτερη σημασία για τη δημιουργία ισχαιμίας έχει ο βαθμός της μείωσης της μέγιστης δυνατής ροής (κατάσταση κόπωσης) και όχι η πτώση της πίεσης μετά την πλάκα.
Η σημερινή μέθοδος αναφοράς, το FFR, αποτελεί στην καλύτερη περίπτωση έναν άτεχνο, αδρό δείκτη της μείωσης της κυκλοφορίας στα στεφανιαία τριχοειδή.
Επιπλέον ισχαιμία και στηθάγχη εκτός από την εστιακή στένωση, μπορεί να προκληθεί και από την ύπαρξη ή τη συνύπαρξη διάχυτης αθηρωμάτωσης ή/και δυσλειτουργίας της μικροκυκλοφορίας (CMD).
Ο λόγος της μέγιστης ροής (με Αδενοσίνη) προς τη βασική ροή, μετά τη στένωση, μετράται επεμβατικά (Σχήμα 10) και ονομάζεται CFR (Coronary Flow Reserve ή Στεφανιαία Εφεδρεία Ροής).
Σχήμα 10. Η μέτρηση του CFR με αισθητήρα Doppler που μετρά τη ροή των ερυθρών σε μέγιστη υπεραιμία και σε ηρεμία.
Το CFR μας πληροφορεί για τη αθροιστική ισχαιμία, δηλαδή τη μείωση της ροής από τη συγκεκριμένη εστιακή στένωση αλλά ταυτόχρονα και για τη μείωση της ροής από τυχόν συνύπαρξη διάχυτης αθηρωμάτωσης ή/και πιθανής CMD (Σχήμα 11 και 12).
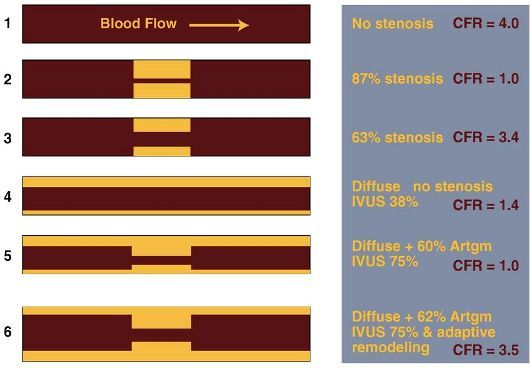
Σχήμα 11. Οι μεταβολές του CFR ανάλογα με την ύπαρξη εστιακής στένωσης ή/και διάχυτης αθηρωμάτωσης, χωρίς και με θετικό remodeling (Artgm = Στεφανιογραφία).
Η μέγιστη ροή σε νέους υγιείς ανθρώπους είναι πάνω από 3.5 φορές μεγαλύτερη από τη βασική ροή ηρεμίας (CFR > 3.5).
Με την πάροδο των ετών το CFR μειώνεται, λόγω διάχυτης αθηρωμάτωσης και βλάβης της μικροκυκλοφορίας (κυρίως των αρτηριολίων) από τους γνωστούς παράγοντες κινδύνου (υπέρταση, σ. διαβήτης, κάπνισμα, υπερχοληστεριναιμία, ηλικία), την υπερτροφία της αριστερής κοιλίας κλπ.
Έτσι το CFR θεωρείται φυσιολογικό για τις ηλικίες που μας ενδιαφέρει αν είναι > 2.
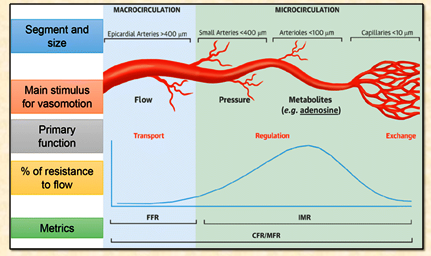
Σχημα 12. Το FFR εκτιμά εστιακή στένωση σε επικάρδια στεφανιαία αρτηρία, ενώ το CFR (MFR) εκτιμά το σύνολο της στεφανιαίας κυκλοφορίας.
CFR ΚΑΙ FFR
Σε στενώσεις 40-70% που έλαβαν μόνο φαρμακευτική θεραπεία, βρέθηκε ότι η χρησιμοποίηση του CFR υπερτερεί της χρησιμοποίηση του FFR (όπου υπήρχε δυσαρμονία μεταξύ τους) γιατί συμβαδίζει με τα MACE στα 10 χρόνια παρακολούθησης.
Από παλαιότερα έχει βρεθεί ότι σε στενώσεις 50-90% με ισχαιμία ή στηθάγχη, είναι ασφαλές να μην διενεργείται PCI αν το CFR είναι > 2.
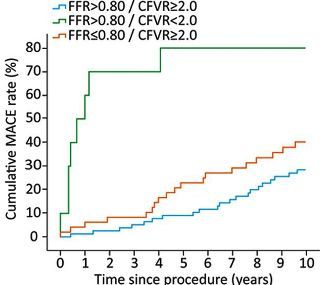
Αντίθετα, σε “φυσιολογικό” FFR (> 0.8) αλλά μειωμένο CFR (< 2) που έλαβαν μόνο φαρμακευτική θεραπεία αρχικά, παρατηρήθηκαν πολύ αυξημένα MACE στη 10ετία (Σχήμα 13).
Σχήμα 13. Καμπύλες Kaplan Meier που δείχνουν ότι στη 10ετία το CFR συμβαδίζει καλύτερα από το FFR (σε δυσαρμονία μεταξύ τους) με τα μείζονα καρδιακά συμβάματα (η γαλάζια γραμμή δείχνει τα MACE όταν και τα δύο, FFR και CFR, είναι φυσιολογικά).
Το FFR μπορεί να φανεί ψευδώς φυσιολογικό (> 0.8), ενώ υπάρχει σημαντική ισχαιμία, είτε αν η πίεση στην αορτή είναι μειωμένη είτε αν η πίεση μετά την εστιακή στένωση είναι αυξημένη π.χ. από CMD, από διάχυτη αθηρωμάτωση κλπ.
Από τις πιο πάνω μελέτες φαίνεται ότι είναι ασφαλές να ΜΗ διενεργείται PCI (ακόμη και αν το FFR είναι < 0.81) εφ’ όσον το CFR είναι > 2, και το ίδιο επιβεβαίωσε η μελέτη DEFINE-FLOW.
https://www.acc.org/latest-in-cardiology/articles/2020/10/15/02/34/fri-1140am-define-flow-tct-2020
Επιπλέον έχει βρεθεί ότι αν το CFR είναι < 2, πριν απo τη διενέργεια PCI (σε στενώσεις 30- 90%), προβλέπονται αυξημένα μελλοντικά καρδιακά επεισόδια και μειωμένη επιβίωση, στους 26.5 μήνες, μετά από την επιτυχή διενέργεια της PCI.
Το CFR μπορεί να μετρηθεί αναίμακτα (και ονομάζεται MFR – Myocardial Flow Reserve) με ΡΕΤ ή με CMR και ίσως μελλοντικά με τις αναδυόμενες μεθόδους RTMCE (Real-time myocardial contrast echocardiography) ή με CT (Computed Tomography) myocardial Perfusion (δες πιο κάτω).
CMD ΚΑΙ MVR
Η δυσλειτουργία της μικροκυκλοφορίας (CMD) οφείλεται σε μείωση της ικανότητας διαστολής των αρτηριολίων είτε λειτουργική είτε από βλάβη τους από τους γνωστούς παράγοντες κινδύνου και από φλεγμονή.
Η CMD πέρα από την ισχαιμία και την στηθάγχη που προκαλεί, αυξάνει τη θνητότητα και φαίνεται ότι συμμετέχει στη δημιουργία της καρδιακής ανεπάρκειας με φυσιολογικό κλάσμα εξωθήσεως.
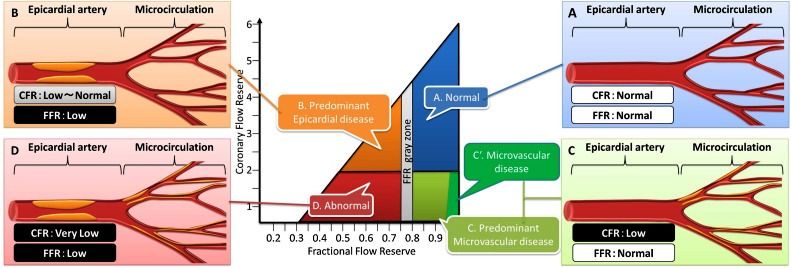
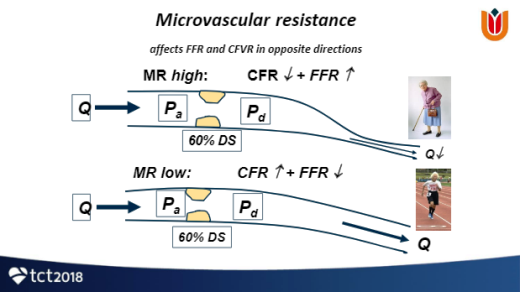
Θεωρείται ότι υπάρχει CMD αν οι μικροαγγειακές αντιστάσεις MVR είναι αυξημένες. Η αύξηση των MVR προκαλεί μείωση του CFR και σχετική αύξηση του FFR (Σχήμα 14).
Σχήμα 14. Οι μεταβολές του FFR και του CFR, (Α) σε φυσιολογικές στεφανιαίες αρτηρίες, (Β) σε ύπαρξη κυρίως επικάρδιας στένωσης, (C) σε ύπαρξη κυρίως CMD και (D) σε ύπαρξη μικτής επικάρδιας στένωσης και CMD.
Σε απλουστευμένη μορφή οι MVR ισούνται με την πίεση διά της στεφανιαίας ροής σε μέγιστη υπεραιμία, μετά από μη σημαντική στένωση (με FFR > 0.8).
Οι MVR μετρούνται είτε με thermodilution σαν IMR (παθολογικό > 25 U) είτε με καθετήρα Doppler σαν hMR. Ο δεύτερος δείκτης έχει καλύτερη διαγνωστική ακρίβεια σε σχέση με το IMR αν συγκριθούν οι δύο μέθοδοι με το CFR.
Οι MVR μπορεί να εκτιμηθούν και αναίμακτα από CMR.
Βάσει των ανωτέρω, ίσως στο μέλλον gold standard να θεωρείται η γνώση του FFR (για διενέργεια επαναγγείωσης) και ταυτόχρονα η γνώση του CFR (για εύρεση της ισχαιμίας στα κύτταρα του μυοκαρδίου) ή ίσως και το iFR μόνο του.
ΠΙΑ ΕΙΝΑΙ Η ΜΗ ΕΠΕΜΒΑΤΙΚΗ ΜΕΘΟΔΟΣ ΜΕ ΤΗ ΜΕΓΑΛΥΤΕΡΗ ΕΥΑΙΣΘΗΣΙΑ ΚΑΙ ΕΙΔΙΚΟΤΗΤΑ ΓΙΑ ΤΗ ΜΕΤΡΗΣΗ ΤΗΣ ΙΣΧΑΙΜΙΑΣ ΤΗΣ ΣΤΕΝΩΤΙΚΗΣ ΠΛΑΚΑΣ ΣΕ ΣΤΑΘΕΡΗ CAD;
Ο καλύτερος συνδυασμός αναίμακτων μεθόδων για τη μέτρηση της ισχαιμίας στενωτικής πλάκας σε σταθερή CAD, με τη μεγαλύτερη δυνατή ευαισθησία και ειδικότητα σε σχέση με το FFR, θα μας κατευθύνουν στη διενέργεια στεφανιογραφίας και στη συνέχεια σε PCI ή CABG, μόνο όπου αυτές είναι αναγκαίες.
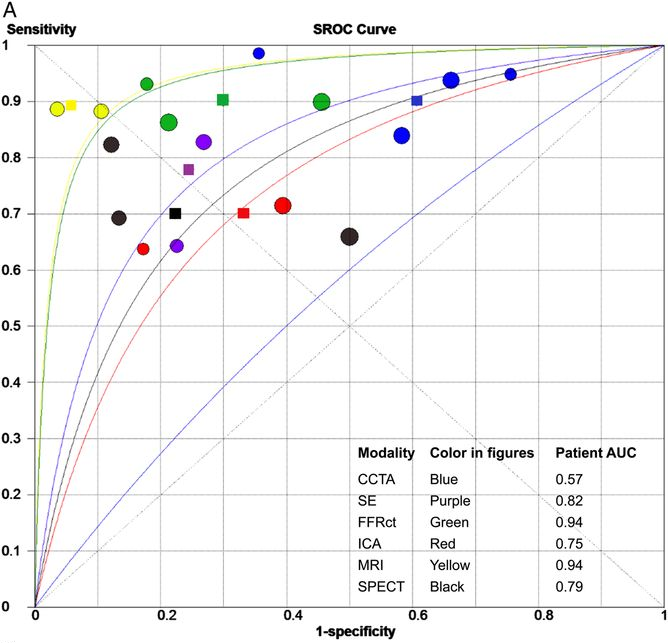
Θεωρώντας σαν gold standard των ισχαιμικών πλακών το FFR < 0.81, η Ευαισθησία και η Ειδικότητα διαγνωστικών απεικονιστικών εξετάσεων για τη διάγνωση της CAD, είναι, στρογγυλοποιημένα (Σχήμα 15 και Σχήμα 16) ως εξής :
Σχήμα 15. Καμπύλες SROC που δείχνουν την ακρίβεια (ευαισθησία και ειδικότητα) διαγνωστικών εξετάσεων σε σύγκριση με το FFR < 0.81, ανά ασθενή.
(CCTA = Αξονική Στεφανιογραφία, SE = Υπερηχοκαρδιογράφημα Κοπώσεως, FFRct = Το αναίμακτο FFR από την Αξονική Στεφανιογραφία, ICA = Κλασική Στεφανιογραφία, CMR ή MRI = Καρδιακή Τομογραφία Μαγνητικού Συντονισμού , SPECT = Σπινθηρογράφημα μυοκαρδίου με Tc 99m)
Σχήμα 16. Η ευαισθησία και ειδικότητα διαγνωστικών εξετάσεων σε σύγκριση με FFR < 0.81.
Α. Εξετάσεις που δείχνουν ισχαιμία στο μυοκάρδιο (MFR) ή σε κυτταρικό επίπεδο:
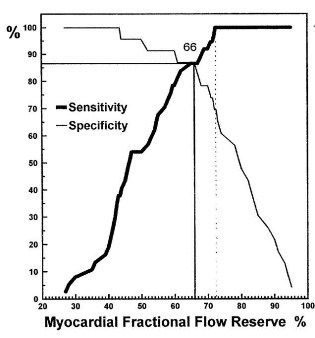
α) Σε θετική Δοκιμασία Κοπώσεως (Πτώση ST ≥0.1 mV), η ευαισθησία είναι 87% και η ειδικότητα επίσης 87%, σε FFR 0.66. Ενώ σε FFR 0.75, η ευαισθησία είναι 100% ! και η ειδικότητα περίπου 60%. (Σχήμα 17)
Σχήμα 17. Η ευαισθησία και η ειδικότητα της δοκιμασίας κοπώσεως συγκριτικά με το FFR (myo).
β) Στο PET η Ευαισθησία είναι 87% και η Ειδικότητα 85% (Σχήμα 18α) με όριο μέγιστης μυοκαρδιακής ροής (hyperemic MBF) τα 2.3 ml/min/g, ανά αγγείο με [15O]H2O. (Αποφρακτική στένωση θεωρήθηκε όποια είχε FFR < 0.81 ή ήταν στένωση > 90% / Μη Αποφρακτική στένωση θεωρήθηκε όποια είχε FFR > 0.8 ή ήταν στένωση < 30%)
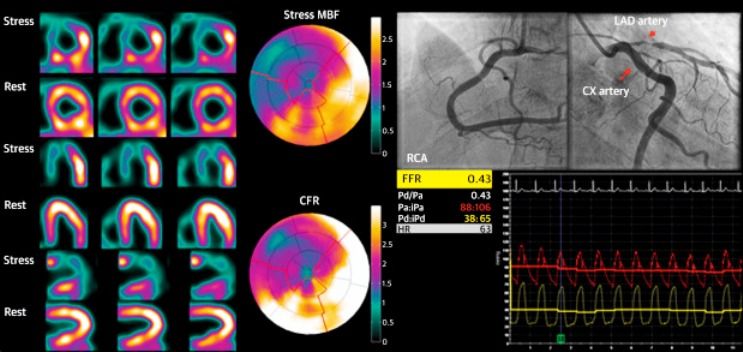
Σχήμα 18α. ΡΕΤ με αναστρέψιμη ισχαιμία στην περιοχή άρδευσης στενωμένου LAD (με FFR = 0.43). [Stress MBF: 1.26 ml/min/g (φυσιολογική τιμή > 2.3 ml/min/g) και MFR – CFR: 1.61 (φυσιολογική τιμή > 2)]
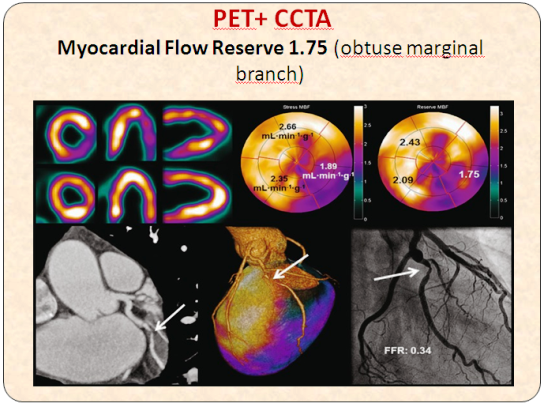
Σχήμα 18β. Συνδυασμός PET και CCTA. Η στένωση στον Ο.Μ. έχει μειωμένο FFR, 0.34 και MFR 1.75
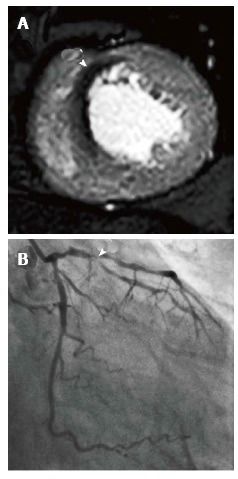
γ1) Στην CMR (Adenosin stress perfusion με Γαδολίνιο) η Ευαισθησία είναι 90% και η Ειδικότητα 85% (ανά αγγείο, Σχήμα 19).
Σχήμα 19. Α) CMR stress (με Αδενοσίνη) perfusion με Γαδολίνιο στα 3Τ, που δείχνει προσθιοδιαφραγματικό έλλειμμα, από αντίστοιχη στένωση στον LAD (Β).
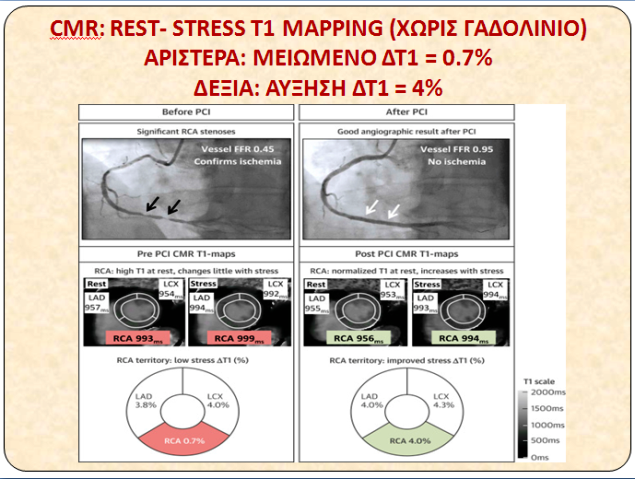
γ2) Σε CMR, χωρίς Γαδολίνιο: Σε stress- rest ΔT1 mapping < 1.5%, η Ευαισθησία είναι: 93% και η Ειδικότητα: 95% (Σχήμα 20).
Σχήμα 20. Αριστερά, 2 σημαντικές στενώσεις στη δεξιά στεφανιαία με συνδυαστικό FFR = 0.45 και ΔΤ1 μεταξύ stress και rest 0.7% (999 ms – 993 ms) στην επικράτεια της RCA. Δεξιά, μετά από PCI, το FFR έγινε 0.95 και βελτιώθηκε το ΔΤ1 μεταξύ stress και rest στο 4% (994 ms – 956 ms).
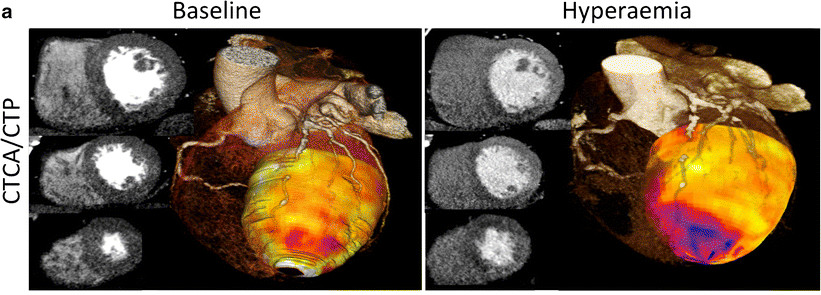
δ) Stress CT myocardial perfusion imaging (CTCA/CTP). H Ευαισθησία της είναι 88% και η Ειδικότητα 83%, ανά αγγείο (Σχήμα 21).
Η μέθοδος CTCA/CTP είναι πολλά υποσχόμενη και δείχνει την ροή του αίματος (από τη διέλευση του Ιωδίου) στο μυοκάρδιο (MBF) σε stress και rest, ώστε να υπολογιστεί το MFR (CFR) (Σχήμα 21 και 22).
Όσον αφορά την αιμάτωση του υπενδοκαρδίου, αυτή δείχνει μεγάλη διαγνωστική ακρίβεια (επιφάνεια κάτω από την καμπύλη ROC, 0.87) στην ανίχνευση στένωσης που προκαλεί ισχαιμία.
Σχήμα 21. a. CT perfusion (CCTA με 320 τομές). Φαίνεται μειωμένη αιμάτωση στην επικράτεια του LAD και της RCA κατά τη χορήγηση Αδενοσίνης. (Εγκάρσιες τομές βάσης, μέσης και κορυφής). Επίσης υπάρχει τρισδιάστατη απεικόνιση του Μυοκαρδιακού δείκτη αιμάτωσης (transmyocardial perfusion ratio – TPR).
c. Στον ίδιο ασθενή, στη στεφανιογραφία φαίνεται αποφραγμένος ο LAD και σημαντική στένωση της RCA με FFR < 0.80.
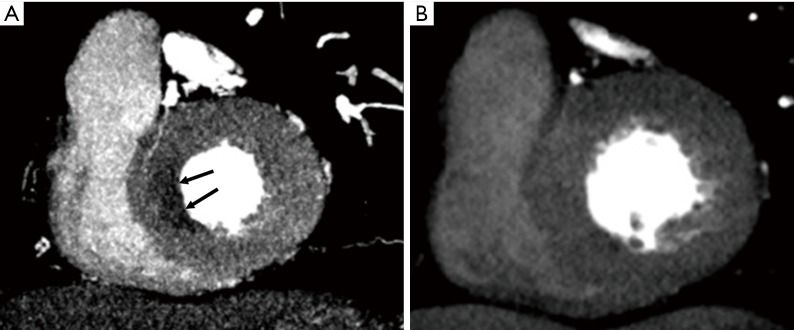
Σχήμα 22. CT perfusion. Αριστερά Μειωμένη αιμάτωση του υπενδοκαρδίου σε stress και δεξιά φυσιολογική αιμάτωση του μυοκαρδίου σε rest.
ε) Στην RTMCE (Real-time myocardial contrast echocardiography), η Ευαισθησία είναι: 93% και η Ειδικότητα: 57%.
Η RTMCE (Σχήμα 23) είναι αναδυόμενη μέθοδος μέτρησης της αιμάτωσης του μυοκαρδίου, με “σκιαστικό” μέσο μικροφυσαλίδες.
Οι Juefei Wu και συνεργάτες, ισχυρίζονται ότι η μειωμένη ειδικότητα της μεθόδου, (σε στενώσεις 50 – 80%) οφείλεται στο ότι η μέτρηση του MFR (CFR) είναι ανώτερη της μέτρησης του FFR για ανίχνευση της αιμάτωσης των κυττάρων του μυοκαρδίου.
Σχήμα 23. RTMCE. Μειωμένη αιμάτωση κορυφής σε stress με Δοβουταμίνη. Στένωση στην αρχή του LAD.
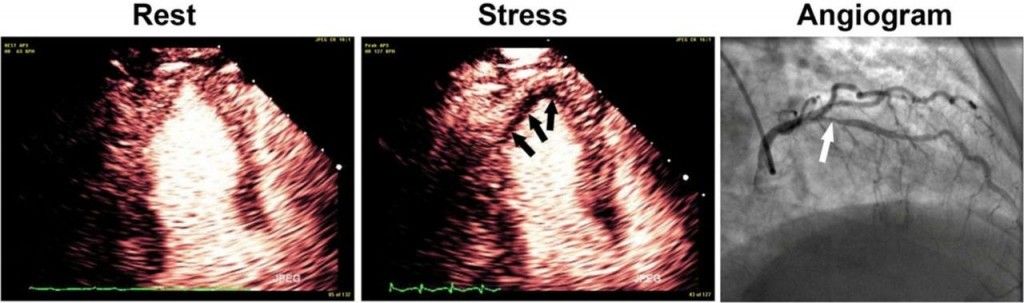
ζ) Στο Stress Echo η Ευαισθησία είναι 77% και η Ειδικότητα 75%, συγκριτικά με FFR < 0.81.
η) Στο SPECT, η Ευαισθησία είναι 57% ανά αγγείο (70% ανά ασθενή) και η Ειδικότητα 75% συγκριτικά με FFR < 0.81.
Όλες οι πιο πάνω εξετάσεις βασίζονται στη μειωμένη αιμάτωση και ισχαιμία (CFR -MFR) που δημιουργείται στα κύτταρα του μυοκαρδίου και όσες από αυτές ανιχνεύουν υπενδοκάρδια ισχαιμία έχουν μεγαλύτερη ευαισθησία.
Η δε μειωμένη ειδικότητα (ψευδώς θετικά) των εξετάσεων που βασίζονται στην ισχαιμία σε σχέση με το FFR μπορεί να οφείλεται σε διάχυτη αθηρωμάτωση ή/και CMD, οπότε εν μέρει, στην πραγματικότητα είναι αληθώς θετική η ισχαιμία και ψευδώς αρνητικό το FFR.
Β. Εξέταση που δείχνει αναίμακτο CFR στον LAD
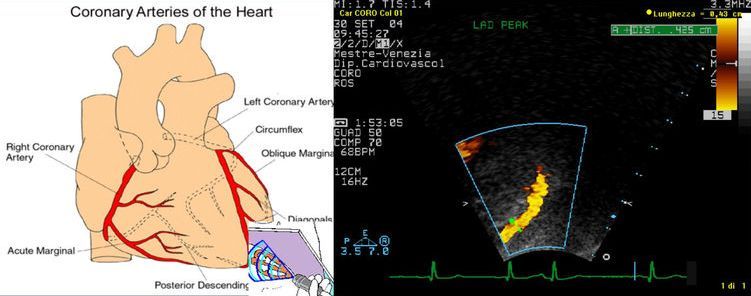
Στο TTDE (διαθωρακικό Doppler) στον LAD, η Ευαισθησία του αναίμακτου CFR είναι 77% και η Ειδικότητα του 89%, συγκριτικά με το FFR < 0.81, για στενώσεις 50- 70% (αφορά μόνο τον LAD). (Σχήμα 24)
Σχήμα 24. Η τεχνική της μέτρησης του αναίμακτου CFR με το TTDE στον LAD.
Γ. Εξέταση που δείχνει αναίμακτα το FFR
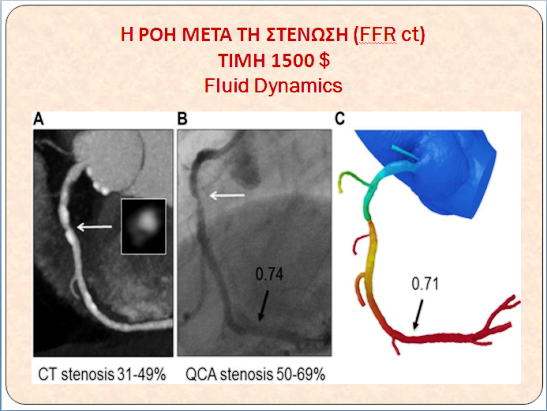
Στο FFR ct (FFR όπως προκύπτει από την CCTA), η Ευαισθησία είναι: 85% και η Ειδικότητα: 75%, συγκριτικά με FFR < 0.81.
Σχήμα 25. Το αναίμακτο FFR (FFR ct) υπολογίζεται με fluid dynamics σε εργαστήριο στην Καλιφόρνια των ΗΠΑ (https://www.heartflow.com/), με κόστος 1500 $.
Δ. Εξέταση που δείχνει αναίμακτα ανατομία αυλού, CCTA
Στην CCTA η Ευαισθησία είναι: 90% και η Ειδικότητα: 60%, συγκριτικά με FFR <0.81.
ICA ΚΑΙ FFR
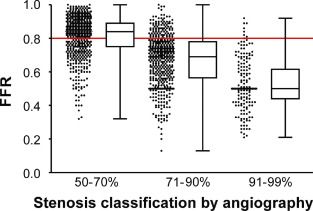
Στην ICA (Επεμβατική Στεφανιογραφία), σύμφωνα με τη μελέτη FAME, υπάρχει ισχαιμία (FFR < 0.81), στο 35% των αγγειογραφικών στενώσεων 50% ως 70%. Αντίθετα, δεν υπάρχει ισχαιμία (FFR > 0.80) στο 20% των στενώσεων 71% ως 90% και στο 4% των στενώσεων 91% ως 99% (Σχήμα 26).
Σχήμα 26. Η αγγειογραφική βαρύτητα στενώσεων συγκριτικά με την λειτουργική βαρύτητα τους (την ισχαιμία που προκαλούν). Η κόκκινη γραμμή διαχωρίζει το FFR < 0.81 ή > 0.8.
Η ICA θα διενεργηθεί κυρίως σε ετήσιο κίνδυνο θανάτου > 3% ή σε ετήσιο κίνδυνο θανάτου 1% ως 3% και επιμονή της στηθάγχης (ή των ισοδυνάμων της) ή σε ΕF < 50% και στηθάγχη (εξ’ αρχής).
Η ICA ΚΑΙ Ο ΥΠΟΛΟΓΙΣΜΟΣ ΤΟΥ FFR ΧΩΡΙΣ ΚΑΘΕΤΗΡΑ ΠΙΕΣΕΩΣ – ΤΟ QFR
Πρόσφατα δυο ανεξάρτητες μελέτες (FAVOR II Europe‐Japan και FAVOR II China) έδειξαν ότι μπορεί να υπολογιστεί η λειτουργική βαρύτητα των στενώσεων (30-90%) κατά τη διάρκεια της στεφανιογραφίας, χωρίς καθετήρα πιέσεως (και χωρίς Αδενοσίνη) με πολύ καλή ευαισθησία (περίπου 87%) και ειδικότητα (περίπου 87%) συγκριτικά με το θεωρούμενο gold standard FFR.
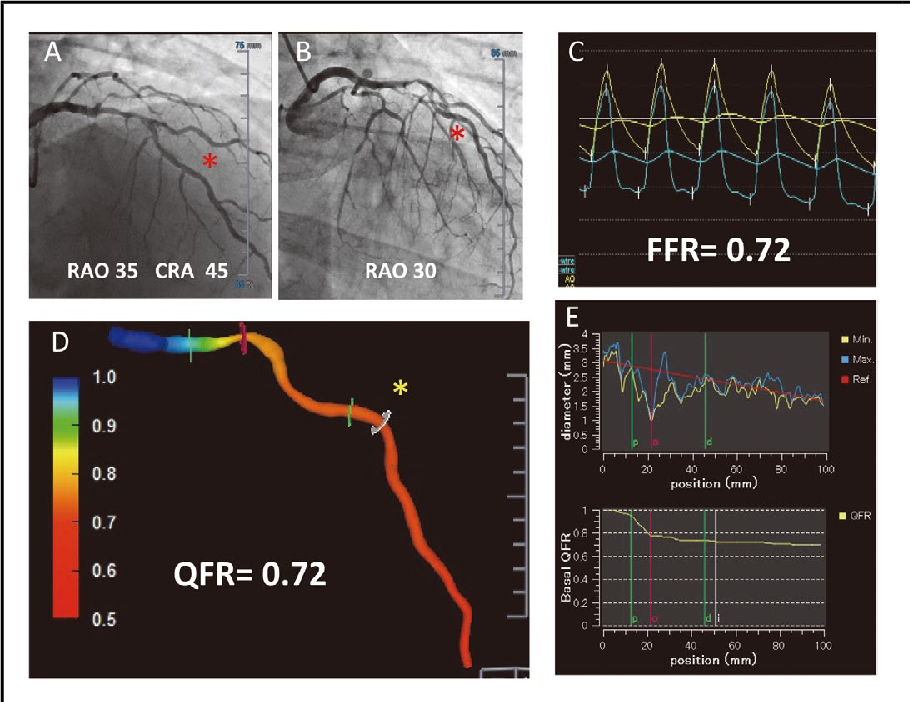
Ο υπολογισμός γίνεται με τρισδιάστατη ανακατασκευή του αυλού και μέτρηση της ταχύτητας του Ιωδιούχου σκιαγραφικού και ο δείκτης ονομάζεται QFR (Quantitative Flow Ratio). Σχήμα 27.
Σχήμα 27. Στένωση στον LAD με QFR= 0.72 και FFR= 0.72.
Πιθανώς στο μέλλον να χρησιμοποιείται σε όλες τις στεφανιογραφίες, πέρα από την οπτική εκτίμηση των στενώσεων και το QFR, (ώστε να εκτιμάται και η λειτουργική σημασία κάθε στένωσης) και να αποφεύγεται, περίπου στο 68% των στενώσεων, η δύσκολη τεχνικά (και αυξημένου κόστους) εισαγωγή του καθετήρα πιέσεως για τη μέτρηση του FFR ή του iFR.
Παρόμοια μέθοδος με το QFR είναι το FFR angio. Μπορείτε να δείτε γι’ αυτό, σε άλλο άρθρο της ιστοσελίδας, πατώντας εδώ.
ΣΥΜΠΕΡΑΣΜΑΤΙΚΑ
Σύμφωνα με τα ανωτέρω, ο καλύτερος συνδυασμός σήμερα των μη επεμβατικών εξετάσεων για τη διάγνωση και πρόγνωση της σταθερής CAD, ασχέτως κόστους, είναι:
H δοκιμασία κοπώσεως + η CCTA (ανατομική στένωση αυλού και είδος πλάκας) + η εύρεση της ισχαιμίας που προκαλείται από τη στένωση με FFR ct + η γνώση της μέγιστης προς τη βασική αιμάτωση του μυοκαρδίου, MFR, από το ΡΕΤ ή από την CMR.
Αυτές οι μη επεμβατικές μέθοδοι, συνδυαστικά, θα αποτελούν το αναίμακτο gold standard που θα μας κατευθύνει στη σωστή θεραπεία (επεμβατική ή μόνο φαρμακευτική) με τελικό στόχο να μειωθούν τα μελλοντικά εμφράγματα και οι καρδιακοί θάνατοι.
Έτσι η διενέργεια PCI σε στενώσεις 40 ως 85%, με τα σημερινά δεδομένα, φαίνεται ότι πρέπει να διενεργείται:
α) Όπου δεν χρειάζεται εγχείρηση (ή δεν μπορεί να διενεργηθεί ή ο ασθενής δεν την θέλει) και επιπλέον: Είτε συνεχίζεται η στηθάγχη παρά την ΟΜΤ (δράση σαν placebo? Μελέτη ORBITA) είτε/και η στένωση έχει CFR <2 (με ή και χωρίς FFR < 0.81) ή ίσως σε iFR < 0.9 μόνο του.
Πάντως φαίνεται ότι όσο μεγαλύτερη είναι η ισχαιμία μιας στένωσης, δηλαδή έχει χαμηλότερο FFR, ή χαμηλότερο iFR, τόσο μεγαλύτερο θα είναι το όφελος από τη διενέργεια PCI σ’ αυτήν.
β) Σε νόσο του στελέχους, αντί της εγχείρησης αν το STS SCORE είναι > 5% και ταυτόχρονα το SYNTAX SCORE είναι < 22 (οδηγία τύπου ΙΙα).
γ) Πιθανώς σε ευάλωτη πλάκα, χωρίς ισχαιμία.
Στις τελευταίες Αμερικανικές οδηγίες του 2017 αναφέρεται ότι οι επικάρδιες στενώσεις θα ληφθούν υπ’ όψιν για επαναγγείωση αν είναι λειτουργικά σημαντικές, δηλαδή αν έχουν FFR < 0.81 ή iFR < 0.9.
[H εγχείρηση Bypass προτιμάται όπου αυτή βρέθηκε ότι παρατείνει τη ζωή συγκριτικά με ΟΜΤ (Optimal Medical Treatment): α) Σε Νόσο του Στελέχους, β) σε Νόσο 3 αγγείων, γ) σε Νόσο 2 αγγείων ΜΕ συμμετοχή της αρχής LAD (XΩΡΙΣ συμμετοχή της αρχής LAD, μόνο αν υπάρχει εκτεταμένη Ισχαιμία), δ) σε νόσο 1 αγγείου που είναι η αρχή του LAD εφ’ όσον τοποθετηθεί LIMA και ε) σε κλάσμα εξωθήσεως 35-50%.]
Η μελέτη ISCHEMIA
Τελικά προσδοκούμε τα αποτελέσματα της μελέτης ISCHEMIA για να ξεκαθαρίσει το τοπίο, πια είναι η βέλτιστη θεραπεία των αθηρωματικών πλακών με σταθερή CAD.
Σ’ αυτήν, σε ανθρώπους με ύπαρξη μέτριας ή βαρειάς ισχαιμίας σε μη επεμβατική διαγνωστική δοκιμασία, είτε γίνεται αρχικά στεφανιογραφία και αν η στένωση είναι > 50%, διενεργείται εγχείρηση BYPASS ή PCI (αν και όποια χρειάζεται) είτε αρχικά χορηγείται ΟΜΤ (Optimal Medical Treatment) και σε αποτυχία της, διενεργείται η κλασική στεφανιογραφία.
Τελικά ανακοινώθηκαν τα αποτελέσματα της, στις 17/11/2019. Αυτή έδειξε ότι: ΔΕΝ υπάρχει καμιά διαφορά, ούτε σε καρδιαγγειακούς θανάτους, ούτε στην εμφάνιση εμφράγματος (εφ’ όσον δεν έχουν στένωση του στελέχους σε αξονική στεφανιογραφία και το κλάσμα εξωθήσεως είναι μεγαλύτερο από 35%).
##Πάντως καλό είναι θυμόμαστε, ότι η καλύτερη θεραπεία είναι η πρόληψη, γι’ αυτό δεν καπνίζουμε, τρώμε λίγο και ποιοτικό φαγητό, περπατούμε πολύ και χαιρόμαστε το δώρο της ζωής.